Практические рекомендации атопического дерматита
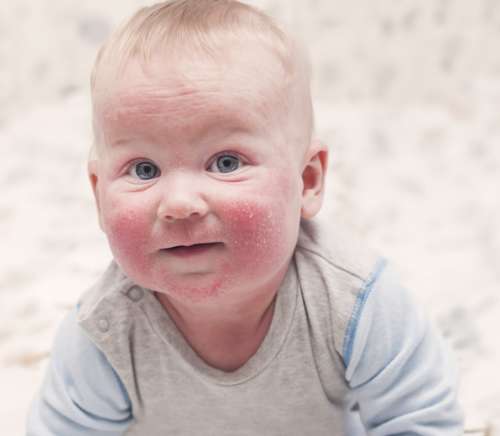
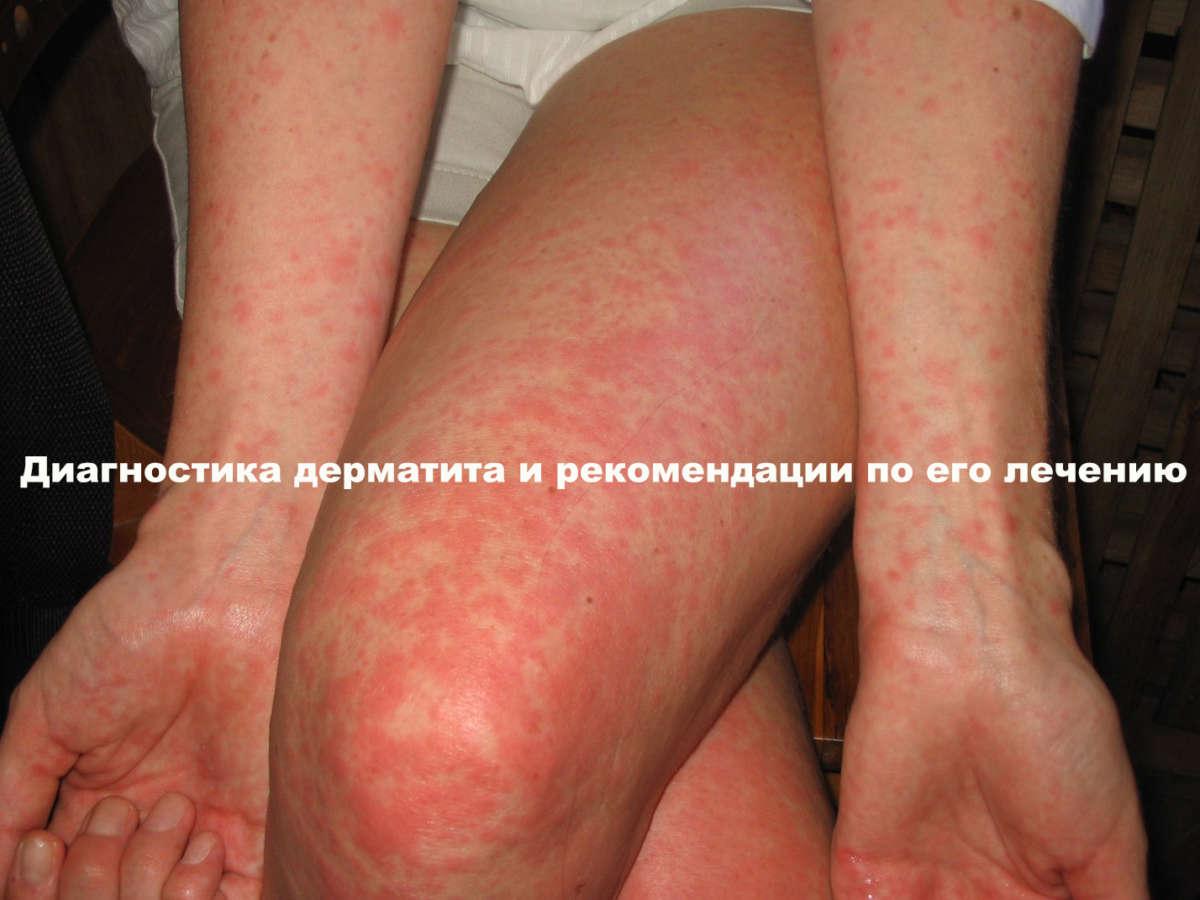
Дерматит – это воспалительный процесс на кожном покрове, который возникает из-за негативного влияния различных факторов. Характерные признаки заболевания: покраснение пораженной области, зуд, жжение, возникновение пузырей. Симптоматика зависит от того, какой тяжести заболевание и на какой оно стадии.
Профилактика дерматита – это не только обязательное соблюдение гигиены, но и полное отсутствие самодеятельности, никакого самостоятельного лечения, так как возникновение раздражения на коже могут вызвать неправильно подобранные лекарственные средства.
Как диагностировать дерматит
Выявить дерматит и поставить правильный диагноз может только врач – дерматолог, который должен провести доскональный осмотр и при необходимости поставить аллергические пробы, для выявления аллергена. В этом случае пациенту вводят вещество для определения реакции кожного покрова. При наличии аллергии на введенное вещество, в области укола появятся покраснения и отек.
Токсикодермия и экзема может свидетельствовать о наличии аллергического дерматита. Так же выявить это заболевание возможно с помощью лабораторных, диагностических методов обследования.
Итак, общие действия специалиста по диагностике дерматита:
- зрительный осмотр пораженного участка кожи;
- взятие анализов крови и мочи, а так же соскоб с кожи, где возможно, появился дерматит;
- исследование по выявлению аллергена;
- в некоторых случаях возможно назначении биопсии кожи.
Атопический дерматит: причины и рекомендации специалистов
Данное заболевание характеризуется как хроническое. В большинстве случаев оно возникает в очень раннем возрасте и доставляет много проблем для развития и здоровья малыша.
Признаки атопического дерматита:
- на пораженном участке кожного покрова появляются покраснение, шелушение;
- ребенок постоянно чешет эту область, иногда расчесывая ее до крови;
- первые высыпания, как правило, проявляются на сгибе локтя, колена, на ягодицах, на животе и даже на лице;
- при отсутствии необходимого лечения, могут появиться пузыри с жидкостью, которые излечить уже гораздо сложнее;
По своим признакам атопический дерматит очень схож с некоторыми кожными заболеваниями, такими как псориаз, крапивница, экзема, поэтому диагностика этого заболевания чисто на визуальном уровне просто невозможна. Тут необходимо полное обследование с анализами крови, УЗИ, ЖКТ.
Причины возникновения заболевания
 Диагностика заболевания очень важна, иначе можно спутать дерматит с псориазом или любым другим похожим по симптомам заболеванием.
Диагностика заболевания очень важна, иначе можно спутать дерматит с псориазом или любым другим похожим по симптомам заболеванием.
Человеку с атопическим дерматитом нужно уяснить, что все проявления на коже свидетельствуют о каких-то нарушениях внутри организма и торопиться с лечением именно внешних признаков совсем не стоит. Необходимо выяснить истинную причину возникновения дерматита, дабы избежать его рецидивов в будущем.
Причинами могут стать:
- болезни ЖКТ;
- различные паразиты в организме;
- заболевания щитовидки;
- расстройства на гормональном фоне.
Дифференциальная диагностика атопического дерматита порой может вызвать и у опытного специалиста некоторые сомнения, связанные с определением элементов на кожном покрове пациента. В данном случае подробно проанализировать все данные, учитывая при этом как аллергологический, так и семейный анамнез.
В разный возрастной период дерматит можно дифференцировать с такими заболеваниями как экзема, крапивница, чесотка.
Профилактика атопического дерматита во многом зависит от правильной диеты и соблюдения рекомендаций врачей – аллергологов.
Что рекомендуют специалисты
Как правило, у людей с данным видом дерматита кожа очень сухая. Уход за ней должен быть тщательным и систематическим.
Способы и методы ухода за кожей при атопическом дерматите:
- Обильное увлажнение и питание сухой кожи мазями и прочими средствами, назначаемыми только лечащим врачом.
- Принятие ванны или душа допустимо, но без использования мочалок, пемз и мыла.
- Исключено добавление в воду для купания каких-либо травяных отваров или пены для ванны, способных придать сухость и без того болезненной коже.
- После мытья пораженные участки кожи не тереть полотенцем, а только аккуратно промокать.
- Благотворно влияет на кожу солнечная ванна, предпочтительно в тандеме с соленой морской водичкой.
- Значительно сократить различные проявления поможет правильно подобранная специалистом диета. Сильнейшие аллергены, которые нужно исключить из рациона питания: алкогольные напитки, кофе, шоколад, апельсин, брусника, клюква, красная смородина, яйца.
Аллергический и себорейный дерматит: общие рекомендации специалистов
Аллергическим дерматитом является воспаление на кожном покрове, которое появляется как реакция на какое-то вещество или продукт питания. Основные возбудители: пыль, запахи духов и прочих косметических средств, пух, пыльца, шерсть животного, лекарства, еда.
Себорейный дерматит (себорея) – воспалительный процесс кожного покрова в области, где находятся сальные железы. Имеет хроническую форму течения, обостряется в весенний или осенний период. Этот тип дерматита может возникнуть в абсолютно любом возрасте. Область появления себорейного дерматита: кожа головы, определенные участки на лице, грудь и спина.
Какие рекомендации дают специалисты пациентам с любым типом заболевания:
- Отдаем приоритет светлой одежде, пошитой только из натуральной ткани. Хлопок и лен отлично обеспечат вентиляцию тела, значительно снизят нежелательное потоотделение.
- Для принятия ванн используем воду умеренной температуры. Очень горячая вода может травмировать кожу.
- На чистую кожу наносим гигиеническое средство, прописанное врачом.
- Контролируем свое эмоциональное состояние. В стрессовой ситуации можно принять легкий седативный препарат.
- Включаем в ежедневный рацион продукты, содержащие витамин А и витамин Е. При возникновении аллергической реакции на один из таких продуктов, заменяем его на витамины в форме капсул.
- Рекомендованы к посещению курорты Алтая, Минеральных вод, Урала и Причерноморья, где можно пройти полный курс лечения и получить положительный результат.
- Ежедневно увлажняем кожу специальными кремами и мазями. Подходящее средство, например, «Лостерин». Крем, содержащий целый комплекс увлажняющих и питательных элементов.
- Профилактика себорейного дерматита включает в себя физиотерапию, которая в свою очередь подразделяется на такие процедуры как криомассаж, магнитная терапия и лазерная, дарсонвализация кожи на лице и на голове.
- Профилактика атопического дерматита включает в себя следование следующим правилам:
- никакого курения во время вынашивания плода и в помещение, где обитает ребенок;
- никакого контакта женщины в положении и маленького ребенка с животными;
- максимальное снижение контакта ребенка, с каким либо химическим средством на бытовом уровне;
- профилактика ОРВИ и прочих инфекций.
 При любом заболевании вовсе необязательно ложиться в больницу! Достаточно вовремя пройти курс обследования и следовать предписаниям специалиста.
При любом заболевании вовсе необязательно ложиться в больницу! Достаточно вовремя пройти курс обследования и следовать предписаниям специалиста.
При обнаружении первых симптомов заболевания необходимо незамедлительно обратиться к специалисту, для определения типа раздражителя и постановки точного диагноза.
Атопический дерматит (АД) представляет собой наследственное хроническое воспалительное заболевание кожи, обычно проявляется в первом полугодии жизни и в детстве, но может сохраниться или развиться и в зрелом возрасте. (Уровень доказательности C)
Иммунопатологические и генетические аспекты
Большинство пациентов с АД имеют повышенный уровень сывороточных IgE, что коррелирует с клиническими показателями тяжести заболевания. (C)
Назначая лечение, следует учитывать, что очаги острого поражения кожи при АД содержат сложную смесь воспалительных цитокинов. В частности, в них обнаруживают Т-хелперные (Th) клетки: Th2, продуцирующих интерлейкины IL-4, IL-5 и IL-13 и Th22, которые производят IL-22; в значительном количестве хронических поражений идентифицируют также Th1-клетки, что производят интерферон γ. (C)
Общепринятой является точка зрения, что развитие AД, по крайней мере частично, обусловлен дефектами кожных барьеров, приобретенными или генетическими. Результаты исследований мышиных моделей АД дают веские основания предполагать, что эти дефекты барьеров провоцируют адаптивный иммунный ответ на кожные антигены.
Следует принимать во внимание, что неадекватная врожденная иммунная реакция на кожные микробы являются частично ответственным за восприимчивость к инфекциям и колонизацию кожи пациентов с АД Staphylococcus aureus, а также многими вирусами. (C)
При лечении пациентов важно помнить, что АД является комплексным заболеванием, обусловленным взаимодействием многочисленных генов предрасположенности к этому заболеванию с микросредой (например, воспаление тканей) и макросредой организма хозяина. (B)
Клинический диагноз
Диагностировать АД следует на основе совокупности клинических признаков. Важной для диагностики является наличие зуда и хронических / рецидивирующих экзематозных повреждений кожи типичного вида и локализации у пациентов с проявлениями атопии в анамнезе. (C)
При физикальном обследовании следует обращать внимание на острые и подострые поражения кожи, имеющиеся зачастую у младенцев и детей младшего возраста и сопровождаются сильным зудом, эритематозными папуловезикулезными повреждениями с экскориациями и серозным экссудатом (D). Для хронического АД характерные лихенизация, папулы и экскориации. (D)
Терапия первой линии
Интенсивность ведения и лечения пациента с АД определяется тяжестью заболевания и его влиянием на качество жизни пациента и членов его семьи. (A)
Следует установить вместе с пациентом цель лечения, которая может включать уменьшение частоты и тяжести обострений, увеличение продолжительности периодов без рецидивов. (D)
Необходимо применять систематический комплексный подход, предусматривающий увлажнения кожи, лечение местными противовоспалительными препаратами, противоаллергическое и антибактериальную терапию, устранение факторов, ухудшающих состояние. Следует проводить оценку успешности выбранного подхода и при необходимости менять план лечения. (А)
Увлажнения кожи
При атопическом дерматите снижается барьерная функция кожи, что приводит к повышенной потере воды и высушивание кожи, поэтому следует рекомендовать пациентам увлажнять кожу приемом теплой ванны в течение не менее 10 минут с последующим применением увлажняющего крема. (D)
Применение увлажняющих средств необходимо рекомендовать как терапию первой линии. (D)
Местные кортикостероидные препараты
- Если применение одних только увлажняющих средств недостаточно для контроля АД, следует рекомендовать пациенту терапию местными кортикостероидами. (А)
- ГКС низкой активности рекомендуется использовать для поддерживающей терапии, умеренной и высокой активности — для кратковременного лечения клинического обострения. (A)
- Не следует назначать сильнодействующие фторированные кортикостероиды для использования на коже лица, век, половых органов и участках опрелостей или у детей раннего возраста. (D)
- ГКС сверхвысокой активности рекомендуется назначать только в течение очень короткого срока (1-2 недели), не применяя их на коже лица и участках кожных складок. (D)
- Назначая местные стероиды, клиницисты должны помнить, что степень поглощения кортикостероидов через кожу, а следовательно, и потенциал для развития системных побочных эффектов напрямую зависят от площади задействованной поверхности кожи, толщины кожи, использование окклюзионных повязок и степени активности кортикостероидов. (D)
Ингибиторы кальциневрина для местного применения
Препараты такролимуса
- Есть доказательства в пользу применения мази, содержащей такролимус, эффективной и безопасной для лечения взрослых и детей от 2 лет с АД, — у большинства пациентов зуд уменьшается в течение 3 дней после начала терапии. (A)
- Следует рассмотреть возможность использования мази с такролимусом, поскольку, в отличие от местных стероидов, она не вызывает атрофию кожи при лечении экземы на лице, веках и складках кожи, которая развивается из-за нехватки ответа на терапию местными стероидами низкой активности. (A)
- Необходимо предупреждать пациентов, что в течение первой недели местного применения такролимуса могут проявляться преходящие локализованы ощущение жжения и зуда. Это может ограничить применение препарата у некоторых лиц. (A)
- После достижения контроля над обострением можно рассмотреть возможность применения такролимуса в форме мази дважды в день, а в дальнейшем дважды в неделю на участках, подверженных экземы, с целью профилактики обострения. (A)
Препараты пимекролимуса
- Следует рассмотреть возможность использования для местного лечения крема, содержащего пимекролимус — ингибитор кальциневрина, который является безопасным, способствует уменьшению количества обострений, снижает потребность в кортикостероидах, не вызывает атрофию кожи, позволяет контролировать зуд. (A)
Препараты дегтя
- Хотя препараты дегтя широко используются для лечения больных с АД, их эффективность не подтверждена результатами рандомизированных контролируемых исследований. (A)
- Разработаны новые препараты на основе каменноугольного дегтя, которые являются более приемлемыми с точки зрения запаха и загрязнения одежды, чем «старые». (B)
- Препараты дегтя не следует использовать при остром воспалении кожи, поскольку это может привести к ее дополнительного раздражения. (D)
Антигистаминные препараты
- У некоторых пациентов применение антигистаминных препаратов может быть полезным для облегчения зуда, связанного с АД. (С)
- Обычно местные антигистаминные препараты не рекомендованы из-за потенциальной опасности сенсибилизации кожи. (C)
Витамин D
- Пациентам с АД, возможно, будет полезен дополнительный прием витамина D, особенно при недостаточном уровне его потребления. (B)
Ванны с редкими дезинфицирующими средствами
- Следует рассмотреть дополнительное применение ванн с дезинфицирующее средствами дважды в неделю для уменьшения тяжести АД, особенно у пациентов с рецидивирующими инфекциями кожи. (A)
Выявление и устранение провоцирующих факторов
- Следует рекомендовать избежание распространенных раздражителей (мыла, косметических средств, шерсти и химических веществ), которые вызывают зуд, что приводит к расчесам (так называемый цикл «зуд-расчесы»). (B)
- Можно также порекомендовать контроль температуры и влажности для предотвращения зуда, вызванном чрезмерным теплом, влажностью и потоотделением. (D)
- Возможны триггеры АД можно определить с помощью кожных тестов, лабораторных исследований наличия специфических IgE, а в некоторых случаях — с помощью кожных аллергических проб (патч-тестов) для выявления немедленных или замедленных реакций на белковые аллергены. Следует определять только потенциально значимые аллергены, поскольку тестирование, особенно в отношении пищевых продуктов, имеет низкую специфичность. (В)
- Необходимо помнить, что у младенцев и детей раннего возраста триггерами АД чаще всего являются пищевые аллергены. (D) В отношении детей в возрасте до 5 лет с проявлениями АД от умеренных до тяжелых предложено рассматривать возможность ограниченного тестирования на определение пищевого аллергена, если АД проявляется постоянно, несмотря на оптимальное ведение и местное лечение или если в анамнезе отмечено аллергическую реакцию немедленного типа после приема определенной пищи.
- Не следует рекомендовать широкую элиминационную диету только на основе положительных результатов кожного теста или определения IgE, поскольку это чревато развитием пищевой недостаточности. Кроме того, даже при многочисленных положительных результатах кожных тестов большинство пациентов при проведении перорального провокационного теста будут реагировать только на несколько продуктов. (B)
- Из-за способности вызывать обострения АД следует свести к минимуму влияние таких источников аэроаллергенов, как клещи домашней пыли, животные, пыльца растений. (A)
Микроорганизмы
- Следует помнить, что инфицирование кожи S. aureus является постоянной проблемой у пациентов с проявлениями АД от умеренных до тяжелых, и в их коже имеются IgE против токсинов стафилококка. (B)
- Краткий курс соответствующего системного антибиотика следует назначать только пациентам, клинически инфицированным S. aureus. В регионах с высокой частотой метициллин-устойчивого S. aureus целесообразно проводить бактериальное исследование образца кожи пациента и в ожидании его результатов начинать лечение с применением клиндамицина, доксициклина или триметоприм-сульфаметоксазола. (A)
- Ход AД могут затруднять рецидивирующие вирусные инфекции кожи, такие как вирус простого герпеса, возбудители бородавок и контагиозного моллюска. Следует диагностировать и своевременно лечить рассеянный герпес или герпетиформную экзему, применяя системные противовирусные средства. (B)
- Не следует проводить иммунизацию пациентов с АД или членов семьи, которые с ними контактируют, против натуральной оспы, поскольку в них может быть доступна распространена потенциально смертельная кожная инфекция, называется прививочная экзема и похожа по проявлению на герпетиформную экзему. (C)
- Следует принимать во внимание опасность грибковых инфекций, которые могут осложнить течение AД и вызывать обострения. Дрожжевые грибы рода Malassezia, инфицирование которыми является особой проблемой в молодых пациентов со стойкой экземой кожи головы и шеи, могут быть диагностированы клинически; можно определять наличие IgE к различным видам Malassezia. (C)
Качество жизни и эмоциональный стресс
- АД значительно влияет на качество жизни пациента и его семьи, повышая риск развития психических расстройств. Следует расспрашивать больного о стрессовых и эмоциональных факторах, которые могут вызвать обострение и способствовать иммунной активации, появление зуда и расчесывания. (C)
- Нужно оценивать нарушения сна. Качество сна может улучшить противовоспалительная терапия; следует также рассмотреть возможность применения терапевтических средств или направить больного к сомнологу / психологу в тяжелых случаях и если сон не улучшается в стадии ремиссии. (C)
Обучение пациента
Для достижения эффективного контроля над АД следует объяснить пациентам и членам их семей хроническую природу заболевания; рассказывать о влиянии факторов, вызывающих обострения; консультировать по безопасности препаратов и возможных побочных реакций.
Следует также обеспечить наглядную демонстрацию технологий ухода за кожей, предоставить письменный план лечения и информацию об организации поддержки больных. (D)
Ведение проблемных пациентов с атопическим дерматитом
Консультация специалиста с атопическим дерматитом
- Пациентов с устойчивыми к терапии первой линии формами АД следует направлять к специалисту по AД. (D)
Влажные повязки
- Применение влажных повязок в сочетании с местными кортикостероидами следует рекомендовать для лечения больных устойчивыми формами АД. (А) Влажные повязки способствуют восстановлению кожного барьера, повышают эффективность местных стероидов при одновременном использовании и защищают кожу от постоянного расчесывания, что позволяет более быстро заживать поражением с экскориации. (B)
Системные иммуномодулирующие препараты
- Показано, что применение таких иммуномодуляторов, как циклоспорин, мофетил микофенолат, азатиоприн, интерферон-γ и кортикостероиды, полезное у пациентов с тяжелыми стойкими формами АД, однако следует принимать во внимание возможность серьезных побочных реакций. (A)
Фототерапия
- Терапия ультрафиолетовым светом может быть полезной в случаях резистентного АД. Наиболее эффективно применение узкого спектра ультрафиолетовых лучей типа B, которое практикуют в США. (А)
Госпитализация
- Госпитализация может улучшить состояние пациента с АД благодаря изоляции от аллергенов и раздражителей окружающей среды, устранению стрессовых факторов, а также благодаря получению пациентом и теми, кто им занимается, новых знаний по улучшению сна, решения психосоциальных проблем, коррекции лечения и улучшения приверженности лечебного режима. (D)
Аллерген-специфическая иммунотерапия
- Полученные на сегодня данные исследований позволяют в некоторых случаях рассматривать возможность применения у пациентов с АД, чувствительных к аэроаллергенам, иммунотерапии аллергеном клеща домашней пыли. (B)
Экспериментальные методы лечения атопического дерматита
- В настоящее время исследуется возможность применять внутривенное введение иммуноглобулина, препараты омализумаб и ритуксимаб у пациентов с AД. Поскольку эффективность этих методов еще не доказана, применять их не рекомендуется.
Смотрите также — Назначение эмоллентов и топических кортикостероидов при экземе и других воспалительных заболеваниях кожи
Литература
Schneider L., Tilles S., Lio P., Boguniewicz M. et al. Atopic dermatitis: A practice parameter update 2012. J. Allergy Clin. Immunol. 2013; 131: 295-9


