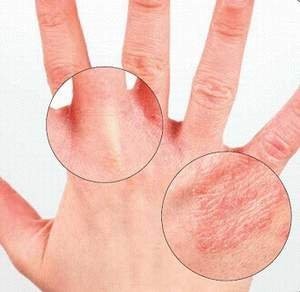
Протоколы лечения аллергический дерматит лечение
Аллергический дерматит протокол лечения
Данный случай был представлен на ежегодном научном совещании Американского колледжа аллергии, астмы и иммунологии (ACAAI). 48-летний мужчина страдал от атопического дерматита практически всю свою сознательную жизнь. С детства его мучили обширные высыпания и сильный зуд. Этот пациент лечился с применением эмолиентов и высокодозной терапии кортикостероидами. Лечение шло с переменным успехом, особого облегчения, впрочем, не приносило.
При этом пациент страдал поливалентной аллергией. Кожная проба показала аллергию на пылевых клещей, пыльцу деревьев и трав, плесень, а также кошек и собак. Поскольку все перечисленные аллергии теоретически можно устранить с помощью десенсибилизации, то врачи решили попробовать данный путь.
Десенсибилизация представляет собой процесс постепенного «приучения» организма к аллергенам. Врачи вводят в организм тщательно рассчитанную дозу аллергена (можно сразу нескольких) и поэтапно увеличивают дозировку. Это продолжается до тех пор, пока пациент не будет полностью десенсибилизирован, то есть пока не пропадет аллергическая реакция.
Тот самый пациент, который более 40 лет не мог избавиться от тяжелых симптомов атопической экземы, уже через год после терапии аллергенами заявил о беспрецедентном для него снижении симптомов. Никакие кортикостероиды ему больше не требовались.
К сожалению, врачи не могут рекомендовать десенсибилизацию всем пациентам с атопическим дерматитом. Главная причина заключается в том, что метод срабатывает не на 100 %. Кроме того, не всегда при атопическом дерматите можно выявить аллергию. Но, во всяком случае, если иные методы не помогают, можно подумать и о таком варианте лечения.
Использованные источники: med.vesti.ru
СТАТЬИ ПО ТЕМЕ:
Атопический дерматит на губах мазь
Вивасан лечение атопического дерматита
Атопический дерматит: роль питания, инфекции, аллергии
vsenews24
Атопический дерматит, иногда именуемый атопической экземой, является воспалительным повреждением кожи. Он обычно проявляется сухостью, зудом или покраснением кожи, сыпью или шелушением. Провокаторами этой патологии считают аллергию, а также различные инфекции, определенную роль играют неблагоприятные внешние факторы и наследственность, стресс и нерациональное питание.
Атопический дерматит: в чем особенности?
Термин «атопический» указывает на роль аллергии в генезе патологии. Атопия — это унаследованная способность синтезировать IgE, аллергические антитела в ответ на контакт с определенными веществами. Дерматит означает воспаление кожи, наличие красноты, шелушения и зачастую — еще и зуда. Диагноз «атопический дерматит» распространен, по данным статистики, от него страдают до 10-20% детей и взрослых нашей страны.
Патология чаще всего затрагивает младенцев и детей, имеет хроническое либо рецидивирующее течение. Крайне редко атопический дерматит возникает у взрослых, ранее им не страдавших. Появление атопического дерматита может быть первым признаком того, что у человека в дальнейшем могут развиваться другие атопические состояния, такие как пищевая аллергия, поллиноз или астма.
Проблемы кожи: зуд и сухость, краснота
Патология может существенно влиять на качество жизни пациента и его семьи. Зуд может мешать повседневной деятельности и нарушает сон. Расчесывание кожи при зуде может усиливать раздражение и красноту, провоцирует гнойничковые высыпания, что делает дерматит еще более болезненным. Это, в свою очередь, увеличивает зуд и склонность к расчесыванию и травмированию кожи. Сочетание зуда с расчесыванием может способствовать присоединению вторичной инфекции.
На сегодняшний день не разработано эффективного радикального лечения атопического дерматита, но есть много способов облегчить состояние пациента. Например, является важным в терапии обнаружение и устранение триггеров, раздражителей (например, моющие средства или различные химические вещества) или доказанных аллергенов, которые вызывают «вспышки».
Уход за кожей
Основу образа жизни при дерматите составляет полноценный ежедневный уход за кожей, который обычно включает ее мытье деликатными средствами, а затем нанесение увлажняющего крема или местных форм лекарств. Шампуни с эффектом против перхоти или растительными экстрактами, уменьшающими воспаление, могут быть полезны, если поражена кожа головы. Пероральные антигистаминные препараты с седативным эффектом, уменьшают зуд и могут быть рекомендованы для использования перед сном.
Люди, кожа которых полноценно увлажняется и защищена от негативных воздействий, когда они получают полный курс лечения, часто преуспевают в борьбе с дерматитом. Они могут чувствовать себя хорошо, почти не имеют высыпаний на коже, спокойно спят и активно участвуют в семейной, общественной и трудовой деятельности.
Особенности анатомии при дерматите
Люди с атопическим дерматитом часто имеют чувствительную кожу, которая хуже удерживает влагу, чем нормальная кожа, поэтому она часто кажется сухой и краснеет. Дерматит обычно появляется как сухая, чешуйчатая сыпь, хотя он также может проявиться участками красноты, трещин и мокнутий. В местах, где высыпания появляются с завидной регулярностью, кожа может становиться утолщенной, с участками ороговения. Это явление известно как лихенификация.
Причины поражения: роль аллергии
Причина атопического дерматита в настоящее время неизвестна, хотя нередко он возникает в семьях, где уже есть люди с атопическими заболеваниями (атопический дерматит, астма и пищевая аллергия), что указывает на генетический компонент. В течение последних нескольких лет у некоторых пациентов с атопическим дерматитом были описаны мутации в гене, кодирующем белок филагрин, который играет важную роль в создании здорового кожного барьера. Наряду с дерматитом, у этих пациентов нередко развиваются бронхиальная астма или пищевая, интестинальная аллергия. У пациентов могут определяться достаточно распространенные или уникальные триггеры, которые провоцируют вспышки дерматита. К ним относятся внешние раздражители, аллергены, инфекционные агенты и эмоциональные, стрессовые факторы.
Существует несколько факторов риска, неподконтрольные пациенту, в том числе:
- Семейная история атопического дерматита,
- Личная история аллергических состояний, таких как поллиноз или бронхиальная астма,
- Пищевая аллергия в детстве или во взрослом возрасте.
Эти условия могут появиться в последовательности, называемой «атопическим маршем». В течение нескольких лет у человека может развиться сначала одно из этих состояний, а затем другое.
Триггеры атопического дерматита: инфекции и не только
Можно минимизировать количество обострений, избегая триггеров. Они делятся на основные категории:
- Инфекция, бактериальная и вирусная, поражающая кожу, может приводить к вспышкам атопического дерматита. Бактерии могут выделять токсины, вызывая иммунную реакцию, которая провоцирует воспаление. Основным виновником считается Staphylococcus aureus (стафилококк). У некоторых пациентов с атопическим дерматитом выявляется инфекция, вызванная устойчивым к метициллину S. aureus (MRSA).
- Вирусы, которые вызывают герпесную инфекцию, также связаны с вспышками дерматита. Тяжелая инфекция, вызванная вирусом простого герпеса, называется герпетической экземой, требует немедленной медицинской помощи. Другой вирус, который может вызывать проблемы у атопичных пациентов — это контагиозный моллюск. Инфекция может быть серьезной даже у пациентов, у которых атопический дерматит находится в состоянии ремиссии.
- Опасны внешние факторы, которые высушивают кожу. Сухая кожа является ключевой особенностью атопического дерматита, поэтому условия, которые усугубляют сухость, являются триггерами для многих пациентов. Например, среда с низкой влажностью или экстремальными температурами воздуха — горячая или холодная, может приводить к удалению влаги из кожи. Мыло и частое мытье без применения увлажняющих кремов также могут провоцировать обострения. Отдушки и другие добавки в косметике могут раздражать кожу напрямую.
- Эмоциональные агенты: гнев, смущение и другие сильные эмоции могут привести к воспалению кожи, усилению зуда и расчесам. Стресс — известный провокатор кожных процессов.
- Пищевая аллергия часто вызывает сыпь и зуд, который может привести к расчесам и инфицированию кожи. Два типа аллергенов обычно связаны с симптомами дерматитов — это пищевые аллергены и респираторные (включая пылевых клещей, частицы пыльцы, перхоть домашних животных).
Атопический дерматит — это очень индивидуальное заболевание. Некоторые пациенты чувствительны ко многим триггерам, другие реагируют только на один. Для пациентов важно тесно сотрудничать с врачом, чтобы определить свои собственные триггеры.
Использованные источники: vsenews24.ru
СМОТРИТЕ ЕЩЕ:
Атопический дерматит на губах мазь
Опасен ли дерматит для окружающих
Атопический дерматит у детей
Код протокола: 09-1076 Профиль: педиатрический Этап:стационар
1. Устранение или уменьшение воспалительных изменений на коже и кожного зуда.
2. Восстановление структуры и функции кожи (улучшение микроциркуляции и метаболизма в очагах поражения, нормализация влажности кожи).
3. Предотвращение развития тяжелых форм заболевания, приводящих к снижению качества жизни больного и инвалидизации.
4. Лечение сопутствующих заболеваний (санация ЖКТ).
5. Достижение клинико-лабораторной ремиссии.
6. Улучшение самочувствия.
Длительность лечения: 12 дней.
Коды МКБ: L20.8 Другие атопические дерматиты
L23 Аллергический контактный дерматит L50 Аллергическая крапивница
Определение: Атопический дерматит — аллергическое поражение кожи, формирующееся в раннем детском возрасте, имеющее стадийное, рецидивирующее течение, в основе которого лежит наследственная предрасположенность и IgE-зависимый механизм заболевания, проявляющееся интенсивным зудом, папулезными высыпаниями, лихинификацией. Классификация:
I. .1. истинная экзема; 2. микробная экзема; 3. себорейная экзема.
II. По степени тяжести: легкая, среднетяжелая, тяжелая.
III. По баллам: поражение головы — 1 балл, туловища — 1 балл, конечностей — 1 балл
(1 балл — легкое течение, 2 балла — среднетяжелое, 3 балла — тяжелое течение).
1. аллергическая реактивность родителей;
2. сложное течение беременности;
3. искусственное вскармливание;
4. частые инфекционные заболевания;
5. аллергены могут быть клещи, домашняя пыль, пыльца, и шерсть животных;
7. патология ЖКТ.
Поступление: плановое, экстренное
Показания к госпитализации: обострение кожного процесса, зуд.
Необходимый объем обследования перед плановой госпитализацией:
1. Общий анализ крови;
2. Общий анализ мочи;
3. Кал на яйца глист;
4. Соскоб на яйца глист трехкратно.
2. раннее начало (до 2 лет);
3. указание в анамнезе на поражение кожных складок, а также щек у детей младше 10 лет.
4. складчатый характер поражения кожи, лихенизация;
5. общая сухость кожи в анамнезе;
6. аллергический ринит или бронхиальная астма в анамнезе, а так же наличие любого атопического заболевания у родственников (первой степени родства) в возрасте до 4 лет;
7. повышение уровня сывороточного IgE;
8. определение специфических IgE — ИФА — диагностика.
Перечень основных диагностических мероприятий:
1. Консультация аллерголога;
2. Консультация педиатра;
3. Исследование на кишечный дисбактериоз;
4. Гистологическое исследование;
Перечень дополнительных диагностических мероприятий:
1. Консультация стоматолога;
2. Консультация невропатолога;
3. УЗИ органов брюшной полости.
Тактика лечения: Учитывая преимущественную роль пищевых аллергенов в формировании атопического дерматита, показана пищевая диета с исключением из рациона аллергенов. Исключение (ослабление) влияния пусковых факторов (домашняя пыль, шерсть животных и т.д.). Следующий этап включает применение лекарственных препаратов: антигиста- минные препараты 2-3 поколения (лоратадин 25 мг, эбастин 100мг, цети- ризин10,0).
Препараты, регулирующие процессы пищеварения. В тяжелых случаях эффективно назначение кортикостероидных препаратов, которые улучшают состояние в течение 1-4 недель (преднизолон 30 мг/мл, гидрокортизон мазь 1% , бетаметазона дипропенад 15-30 мг).
Степень тяжести атопического дерматита определяется интенсивностью кожного зуда, распространенностью кожного процесса, локализацией, нарушением сна, наличием кожной инфекции. При появлении высыпаний на коже необходимо прекратить поступление аллергена в организм и промыть желудок и кишечник, показано применение энтеросорбентов. Большое внимание уделяется наружной терапии: при экссудации — примочки с 1% танином, с последующей обработкой метиленовой синькой 3-6 дней, затем применение наружных глюкокортикостероидных кремов, гелей, мазей (при хронических процессах), с учетом выраженного противовоспалительного действия глюкокортикостероида (метилпредни- золон 250 мг). В зависимости от стадии и клинической картины болезни средства наружной терапии используют в виде различных лекарственных форм (паста, мазь, крем, лосьон). При обострении пиодермии следует провести курс антибактериальной терапии (на фоне антигистаминных препаратов), кроме того, применяют наружные комбинированные препараты (тридерм 1%-10,0; целестодерм Г 0,5%-10,0; адвантан крем 0,1; элоком 15 мг, мазь 0,1). С целью десенсибилизации применяют тиосульфат натрия (в/в капельно на физ. растворе). Для восстановления микробиоценоза кишечника используют продукты обмена молочной кислоты. У части больных в обострении атопического дерматита определенная роль принадлежит патологии гепатобилиарной системы, желудочно-кишечного тракта и поэтому печеночные пробы и исследование кала на дисбактериоз являются для этой группы важными показателями в терапии, назначаются гепатопротекторы (эссенциале 1 мл 50 мг или капсулы 50,0 1- 3 раза в день), а также ферментные препараты (панкреатин 0,5 мг). Учитывая, что у некоторых больных отмечаются изменения со стороны ЦНС, нарушение сна, таким больным дополнительно назначается электросон для седации, а так же психотропные препараты с седативным действием (назначают при необходимости) — оксазепам 10 мг на ночь или феназепам 0,0005г на ночь.
Перечень основных медикаментов:
1. *Лоратадин 10 мг табл.; мазь 15 мг;
2. *Цетиризин 10 мг табл.;
3. *Преднизолон мазь 0,5%;
4. *Гидрокортизон 1%мазь, крем;
5. Тридерм 15 мг табл;
6. Целестодерм Г 15-30 мг табл;
7. Адвантан мазь 15,0;
8. *Тиосульфат натрия 30% 10 мл раствор;
9. *Метилпреднизолон 4 мг табл.; 40 мг, 125 мг, 250 мг, 500 мг порошок для приготовления инъекционного раствора;
10. *Панкреатинтаблетка, капсула с содержанием липазы не менее 4 500 ЕД;
11. *Бетаметазона дипропенад 1 мл раствор амп.;
Перечень дополнительных медикаментов:
1. *Оксазепам 0,01мг табл.;
3. *Феназепам 0,01 мг табл.;
4. Эссенциале1 мл. 50 мг. или капсулы 50,0;
Критерии перевода на следующий этап лечения:
Морские ванны с родоном (озеро Алаколь, Иссык-Куль, Мертвое море).
* — препараты, входящие в список основных (жизненно важных) лекарственных средств
Использованные источники: xn--80ahc0abogjs.com
загрузка…
Источник
Атопический дерматит у детей
Код протокола: 09-1076 Профиль: педиатрический Этап:стационар
1. Устранение или уменьшение воспалительных изменений на коже и кожного зуда.
2. Восстановление структуры и функции кожи (улучшение микроциркуляции и метаболизма в очагах поражения, нормализация влажности кожи).
3. Предотвращение развития тяжелых форм заболевания, приводящих к снижению качества жизни больного и инвалидизации.
4. Лечение сопутствующих заболеваний (санация ЖКТ).
5. Достижение клинико-лабораторной ремиссии.
6. Улучшение самочувствия.
Длительность лечения: 12 дней.
Коды МКБ: L20.8 Другие атопические дерматиты
L23 Аллергический контактный дерматит L50 Аллергическая крапивница
Определение: Атопический дерматит — аллергическое поражение кожи, формирующееся в раннем детском возрасте, имеющее стадийное, рецидивирующее течение, в основе которого лежит наследственная предрасположенность и IgE-зависимый механизм заболевания, проявляющееся интенсивным зудом, папулезными высыпаниями, лихинификацией. Классификация:
I. .1. истинная экзема; 2. микробная экзема; 3. себорейная экзема.
II. По степени тяжести: легкая, среднетяжелая, тяжелая.
III. По баллам: поражение головы — 1 балл, туловища — 1 балл, конечностей — 1 балл
(1 балл — легкое течение, 2 балла — среднетяжелое, 3 балла — тяжелое течение).
1. аллергическая реактивность родителей;
2. сложное течение беременности;
3. искусственное вскармливание;
4. частые инфекционные заболевания;
5. аллергены могут быть клещи, домашняя пыль, пыльца, и шерсть животных;
7. патология ЖКТ.
Поступление: плановое, экстренное
Показания к госпитализации: обострение кожного процесса, зуд.
Необходимый объем обследования перед плановой госпитализацией:
1. Общий анализ крови;
2. Общий анализ мочи;
3. Кал на яйца глист;
4. Соскоб на яйца глист трехкратно.
2. раннее начало (до 2 лет);
3. указание в анамнезе на поражение кожных складок, а также щек у детей младше 10 лет.
4. складчатый характер поражения кожи, лихенизация;
5. общая сухость кожи в анамнезе;
6. аллергический ринит или бронхиальная астма в анамнезе, а так же наличие любого атопического заболевания у родственников (первой степени родства) в возрасте до 4 лет;
7. повышение уровня сывороточного IgE;
8. определение специфических IgE — ИФА — диагностика.
Перечень основных диагностических мероприятий:
1. Консультация аллерголога;
2. Консультация педиатра;
3. Исследование на кишечный дисбактериоз;
4. Гистологическое исследование;
Перечень дополнительных диагностических мероприятий:
1. Консультация стоматолога;
2. Консультация невропатолога;
3. УЗИ органов брюшной полости.
Тактика лечения: Учитывая преимущественную роль пищевых аллергенов в формировании атопического дерматита, показана пищевая диета с исключением из рациона аллергенов. Исключение (ослабление) влияния пусковых факторов (домашняя пыль, шерсть животных и т.д.). Следующий этап включает применение лекарственных препаратов: антигиста- минные препараты 2-3 поколения (лоратадин 25 мг, эбастин 100мг, цети- ризин10,0).
Препараты, регулирующие процессы пищеварения. В тяжелых случаях эффективно назначение кортикостероидных препаратов, которые улучшают состояние в течение 1-4 недель (преднизолон 30 мг/мл, гидрокортизон мазь 1% , бетаметазона дипропенад 15-30 мг).
Степень тяжести атопического дерматита определяется интенсивностью кожного зуда, распространенностью кожного процесса, локализацией, нарушением сна, наличием кожной инфекции. При появлении высыпаний на коже необходимо прекратить поступление аллергена в организм и промыть желудок и кишечник, показано применение энтеросорбентов. Большое внимание уделяется наружной терапии: при экссудации — примочки с 1% танином, с последующей обработкой метиленовой синькой 3-6 дней, затем применение наружных глюкокортикостероидных кремов, гелей, мазей (при хронических процессах), с учетом выраженного противовоспалительного действия глюкокортикостероида (метилпредни- золон 250 мг). В зависимости от стадии и клинической картины болезни средства наружной терапии используют в виде различных лекарственных форм (паста, мазь, крем, лосьон). При обострении пиодермии следует провести курс антибактериальной терапии (на фоне антигистаминных препаратов), кроме того, применяют наружные комбинированные препараты (тридерм 1%-10,0; целестодерм Г 0,5%-10,0; адвантан крем 0,1; элоком 15 мг, мазь 0,1). С целью десенсибилизации применяют тиосульфат натрия (в/в капельно на физ. растворе). Для восстановления микробиоценоза кишечника используют продукты обмена молочной кислоты. У части больных в обострении атопического дерматита определенная роль принадлежит патологии гепатобилиарной системы, желудочно-кишечного тракта и поэтому печеночные пробы и исследование кала на дисбактериоз являются для этой группы важными показателями в терапии, назначаются гепатопротекторы (эссенциале 1 мл 50 мг или капсулы 50,0 1- 3 раза в день), а также ферментные препараты (панкреатин 0,5 мг). Учитывая, что у некоторых больных отмечаются изменения со стороны ЦНС, нарушение сна, таким больным дополнительно назначается электросон для седации, а так же психотропные препараты с седативным действием (назначают при необходимости) — оксазепам 10 мг на ночь или феназепам 0,0005г на ночь.
Перечень основных медикаментов:
1. *Лоратадин 10 мг табл.; мазь 15 мг;
2. *Цетиризин 10 мг табл.;
3. *Преднизолон мазь 0,5%;
4. *Гидрокортизон 1%мазь, крем;
5. Тридерм 15 мг табл;
6. Целестодерм Г 15-30 мг табл;
7. Адвантан мазь 15,0;
8. *Тиосульфат натрия 30% 10 мл раствор;
9. *Метилпреднизолон 4 мг табл.; 40 мг, 125 мг, 250 мг, 500 мг порошок для приготовления инъекционного раствора;
10. *Панкреатинтаблетка, капсула с содержанием липазы не менее 4 500 ЕД;
11. *Бетаметазона дипропенад 1 мл раствор амп.;
Перечень дополнительных медикаментов:
1. *Оксазепам 0,01мг табл.;
3. *Феназепам 0,01 мг табл.;
4. Эссенциале1 мл. 50 мг. или капсулы 50,0;
Критерии перевода на следующий этап лечения:
Морские ванны с родоном (озеро Алаколь, Иссык-Куль, Мертвое море).
* — препараты, входящие в список основных (жизненно важных) лекарственных средств
Использованные источники: xn--80ahc0abogjs.com
ПОХОЖИЕ СТАТЬИ:
Как выглядит дерматит у новорожденного
Чем лечить какой мазью себорейный дерматит
Дерматит контактный
Дерматит контактный
- Российское общество дерматовенерологов и косметологов
Оглавление
Ключевые слова
Острый контактный (ирритантный) дерматит
Хронический (кумулятивный) контактный дерматит
Аллергический контактный дерматит.
Список сокращений
АКД — аллергический контактный дерматит
ПКД — простой (ирритантный) контактный дерматит
БДУ — без других уточнений
Термины и определения
Контактный дерматит – воспалительная реакция кожи, возникающая в ответ на прямое воздействие внешних раздражающих факторов.
1. Краткая информация
1.1 Определение
Контактный дерматит – воспалительная реакция кожи, возникающая в ответ на прямое воздействие внешних раздражающих факторов.
1.2 Этиология и патогенез
Простой (ирритантный) контактный дерматит (ПКД) возникает в месте воздействия раздражающего агента на кожу или слизистые оболочки, при этом площадь поражения соответствует площади воздействия раздражителя. Острый ПКД может развиться у любого человека даже после однократного воздействия раздражающего фактора, если оно достаточно по интенсивности и времени, особенно, при наличии индивидуальной предрасположенности. Ранее ПКД не связывали с иммунным ответом, в настоящее время установлено, что иммунная система играет ключевую роль в разрешении ирритантных реакций.
Аллергический контактный дерматит (АКД) возникает в сенсибилизированном организме. Поражение кожи или слизистых оболочек выходит за пределы места воздействия внешнего раздражителя (аллергена). Возможен диссеминированный и даже генерализованный характер высыпаний. Воспалительная реакция при АКД носит характер гиперчувствительности замедленного типа и возникает через 10-15 дней после первого контакта с аллергеном. Концентрация раздражителя (аллергена), площадь воздействия и путь проникновения в организм определяющего значения не имеют.
1.3 Эпидемиология
Не менее 10% всех визитов к дерматологу связано с наличием у пациента признаков контактного дерматита. Почти 7% профессиональных заболеваний – поражения кожи от воздействия раздражающих агентов. Контактный дерматит несколько чаще регистрируется у женщин, вследствие их более частого контакта с широким кругом раздражающих факторов (косметические и моющие средства, ювелирные украшения и др.)
1.4 Кодирование по МКБ 10
Аллергический контактный дерматит (L23):
L23.0 — Аллергический контактный дерматит, вызванный металлами;
L23.1 — Аллергический контактный дерматит, вызванный клейкими веществами;
L23.2 — Аллергический контактный дерматит, вызванный косметическими средствами;
L23.3 — Аллергический контактный дерматит, вызванный лекарственными средствами при их контакте с кожей;
L23.4 — Аллергический контактный дерматит, вызванный красителями;
L23.5 — Аллергический контактный дерматит, вызванный другими химическими веществами цементом, инсектицидами, пластиком, резиной;
L23.6 — Аллергический контактный дерматит, вызванный пищевыми продуктами при их контакте с кожей;
L23.7 — Аллергический контактный дерматит, вызванный растениями, кроме пищевых;
L23.8 — Аллергический контактный дерматит, вызванный другими веществами;
L23.9 — Аллергический контактный дерматит, причина не уточнена. Аллергическая контактная экзема БДУ.
Простой раздражительный (irritant) контактный дерматит (L24):
L24.0 — Простой раздражительный контактный дерматит, вызванный моющими
L24.1 — Простой раздражительный контактный дерматит, вызванный маслами и
L24.2 — Простой раздражительный контактный дерматит, вызванный растворителями; Растворителями: хлорсодержащей, циклогексановой, эфирной, гликолевой, углеводородной, кетоновой, группы;
L24.3 — Простой раздражительный контактный дерматит, вызванный косметическими средствами;
L24.4 — Раздражительный контактный дерматит, вызванный лекарственными средствами при их контакте с кожей;
L24.5 — Простой раздражительный контактный дерматит, вызванный другими химическими веществами цементом, инсектицидами;
L24.6 — Простой раздражительный контактный дерматит, вызванный пищевыми продуктами при их контакте с кожей;
L24.7 — Простой раздражительный контактный дерматит, вызванный растениями, кроме пищевых;
L24.8 — Простой раздражительный контактный дерматит, вызванный другими веществами, красителями;
L24.9 — Простой раздражительный контактный дерматит, причина не уточнена. Ирритационная контактная экзема БДУ.
Контактный дерматит неуточненный (L25).
1.5 Классификация
Общепринятая классификация отсутствует, однако можно выделить следующие основные клинические разновидности (типы) контактного дерматита:
острый контактный (ирритантный) дерматит: развивается, как правило, после однократного контакта с веществами, обладающими выраженными раздражающими свойствами;
хронический (кумулятивный) контактный дерматит: развивается после повторных контактов (в течение несколько месяцев и даже лет) с веществами, обладающими более слабыми раздражающими свойствами, в том числе растворами (моющие средства, органические растворители, мыльные растворы, слабые кислоты и щелочи) или «сухими» раздражителями (низкая влажность воздуха, порошки и пыль);
аллергический контактный дерматит: является результатом сенсибилизации иммунной системы к специфическому аллергену или нескольким аллергенам, приводящей к возникновению (или обострению – рецидиву) воспалительной реакции кожи.
1.6. Клиническая картина
Наиболее часто воздействию раздражающих веществ и аллергенов подвержена кожа лица, рук, шеи, подмышечных впадин, волосистой части головы, несколько реже – нижних конечностей, аногенитальной области и ушных раковин.
Клинические проявления острого простого и аллергического контактного дерматита обладают определенным сходством и представлены эритемой, отечностью, буллезными (ПКД) и везикулёзными (АКД) высыпаниями, трещинами. Субъективными проявлениями заболевания являются зуд, жжение и болезненность кожи в области поражения. При АКД высыпания располагаются не только в месте воздействия раздражителя, но и за его пределами.
При хроническом простом контактном дерматите, возникающем вследствие длительного воздействия раздражителя (даже в низких концентрациях), кожный процесс представлен очагами неяркой эритемы, инфильтрации, трещинами, экскориациями и гиперпигментацией. После устранения действия раздражителя патологический процесс может продолжаться длительное время (месяцы, годы).
2. Диагностика
2.1 Жалобы и анамнез
Субъективными проявлениями заболевания являются зуд, жжение и болезненность кожи в области поражения. При АКД высыпания располагаются не только в месте воздействия раздражителя, но и за его пределами. После устранения действия раздражителя патологический процесс может продолжаться длительное время (месяцы, годы). Уровень убедительности рекомендаций – мнение экспертов.
2.2 Физикальное обследование
- При физикальном обследовании рекомендуется визуальный осмотр кожных покровов.
Уровень убедительности рекомендаций D (уровень достоверности доказательств — 4)
Комментарии: Оценивается локализация высыпаний и их распространенность.
2.3 Лабораторная диагностика
2.4 Инструментальная диагностика
2.5 Иная диагностика
Рекомендуется проводить дифференциальную диагностику контактного дерматита с рядом заболеваний кожи, которые могут иметь сходную клиническую картину. Среди них состояния, при которых кожный патологический процесс является основным проявлением заболевания (атопический дерматит, дерматофитии, псориаз, себорейный дерматит, чесотка, красный плоский лишай и др.) и ряд системных заболеваний (энтеропатический акродерматит, поздняя кожная порфирия, фенилкетонурия и др.).
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
3. Лечение
3.1 Консервативное лечение
- Рекомендуются для наружной терапии при наличии ограниченных высыпаний топические глюкокортикостероидные препараты (возможно их чередование):
флутиказона пропионат, крем, мазь 0,05% 1–2 раза в сутки наружно тонким слоем на пораженные участки кожи в течение 2 недель [8].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
триамцинолона ацетонид, мазь 0,025%, 0,1% 1–2 раза в сутки наружно тонким слоем на пораженные участки кожи в течение 2 недель; терапию начинают с препарата концентрацией 0,1%, затем переходят на препарат концентрацией 0,025% [9].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
клобетазола пропионат, мазь 0,05%, 1–2 раза в сутки наружно тонким слоем на пораженные участки кожи в течение 3–4 недель. [10, 11]
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
бетаметазона валерат, крем, мазь, 1–3 раза в сутки наружно тонким слоем на пораженные участки кожи в течение 2 недель [12].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
бетаметазона дипропионат, спрей, крем, мазь 0,05% 1-2 раза в сутки наружно на пораженные участки кожи 1-2 раза в сутки в течение 2 недель [12].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
мометазона фуроат, крем, мазь 0,1%, 1 раз в сутки наружно тонким слоем на пораженные участки кожи в течение 2 недель [13].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
- Если распространенность АКД больше 20% кожного покрова, то рекомендуется системная терапия глюкокортикостероидными препаратами: преднизолон 0,5–1,0 мг на кг массы тела перорально в течение 5–7 дней, с последующим снижением дозы препарата до полной отмены. [14, 15].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
- Течение контактного дерматита, хотя и нечасто, может осложняться присоединением вторичной бактериальной инфекции. В этом случае показано местное применение антибактериальных препаратов,рекомендуется:
фузидовая кислота, крем, гель 2% 1–2 раза в сутки наружно тонким слоем на пораженные участки кожи в течение 1–2 недель. [19, 20]
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
мупироцин, мазь 2% 2-3 раза в сутки наружно тонким слоем на пораженные участки кожи в течение 2 недель. [19, 20].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
3.2 Хирургическое лечение
3.3 Иное лечение
- При рефрактерном течении АКД рекомендуется использование иммуносупрессивных препаратов:
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2++)
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
- В случае хронического, торпидного течения АКД рекомендуется применение фототерапии UV-B [24].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
4. Реабилитация
5. Профилактика и диспансерное наблюдение
При контактном дерматите приоритетное значение имеет выявление и устранение воздействия раздражителя.
В случае необходимости, особенно при профессиональном контакте с раздражителями и аллергенами, должна быть подобрана адекватная защита кожного покрова от попадания химических веществ на кожу:
спецодежда, правильно подобранные (с учетом специфики раздражающего фактора) перчатки [1,2].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+);
защитные кремы и мази [3].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3,4);
корнеопротекторы и эмолиенты [4].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+).
Использованные источники: medi.ru
ПОХОЖИЕ СТАТЬИ:
Как заражаются себорейным дерматитом
Герпетиформном старческом дерматите дюринга
Контактный аллергический дерматит
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2015
Общая информация
Краткое описание
Контактный аллергический дерматит (синонимы – сенсибилизационный, аллергический) – воспалительное заболевание кожи, возникающее в результате воздействия на кожу аллергена у людей с повышенной чувствительностью к различным веществам (химические раздражители, натуральные и синтетические полимеры, пищевые, растительные и т.д.) [1,2,3,4].
Пользователи протокола: дерматовенерологи, аллергологи, терапевты, врачи общей практики.
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
• эффективность ранее проводимой терапии.
Дифференциальный диагноз
Пройти лечение в Корее, Израиле, Германии, США
Получить консультацию по медтуризму
Пройти лечение в Корее, Турции, Израиле, Германии и других странах
Выбрать иностранную клинику
Бесплатная консультация по лечению за рубежом! Оставьте заявку ниже
Получить консультацию по медтуризму
Лечение
Элиминационные мероприятия: исключение контакта с различными аллергенами, ограничение использования синтетических моющих средств и др.
• Диметинден, капли (1 мл– 20 капель– 1 мг), перорально 20–40 капель 3 раза в день в течение, в среднем 10–15 дней.
• Кальция глюконат, 10%, вв и вм, по 5–10 мл 1 раз в день, в течение, в среднем 10–15 дней.
• Гидрокортизона ацетат 0,1% или 0,25% или 1,0% или 5,0%, 1–2 раза в день наружно в течение 7-10 дней с учетом количества очагов поражений на коже.
• Бетаметазон (1 мг) + гентамицин (1 мг), 1–2 раза в день наружно в течение 7-10 дней с учетом количества очагов поражений на коже.
• Диметинден, наружно 2–4 раза в день в течение, в среднем 1–7 дней.
Использованные источники: diseases.medelement.com
Источник