Рекомендации по лечению атопического дерматита у детей
Атопический дерматит – аллергическое заболевание, поражающее кожу и имеющее сложные патогенетические механизмы. Зачастую он начинается в детстве и продолжает рецидивировать в более взрослом возрасте.
 Атопический дерматит – одна из разновидностей аллергии, поражающая кожный покров.
Атопический дерматит – одна из разновидностей аллергии, поражающая кожный покров.
Болезнь чаще всего развивается у детей раннего возраста, имеющих наследственную предрасположенность, имеет хроническое рецидивирующее течение и возрастные особенности расположения и строения воспалительных очагов, проявляется чувством зуда и жжения кожи.
Атопический дерматит связан с реакцией гиперчувствительности как к аллергенам, так и к неспецифическим раздражителям.
Рассмотрим, что такое атопический дерматит, клинические рекомендации по его диагностике и лечению.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ

L20.8 Другие атопические дерматиты
L20.9 Атопический дерматит неуточненный
L28.0 Простой хронический лишай
Дерматит атопический: клинические рекомендации
Клинические рекомендации по атопическому дерматиту разработаны Российской ассоциацией аллергологов и клинических иммунологов (РААКИ).
Из них следует, что атопический дерматит – патология, имеющая сложнейшие иммуноопосредованные механизмы развития и возникающее чаще всего у лиц с наследственной предрасположенностью к нему.
Сегодня выявлены его основные генетические и этиологические причины, доказана роль в развитии нарушений реализации функции эпидермального барьера таких факторов, как:
- аллергия к клещам домашней пыли;
- энтеротоксиныStaphylococcusaureus;
- плесневые грибы;
- IgE-аутореактивность;
- мутации гена филаггрина.
Кроме того, доказана связь АтД с такими заболеваниями, как аллергический ринит и бронхиальная астма (так называемая «атопическая триада»).
✔ Диагностические критерии атопического дерматита в Системе Консилиум.
 Скачать документ
Скачать документ
Заболеваемость среди детей
Заболеваемость АД чрезвычайно высока во всем мире и продолжает увеличиваться с каждым годом, также усложняется течение болезни и отягощается ее исход.
Особенно это касается детского населения – среди детей атопическим дерматитом страдает порядка 30%, в то время как среди взрослых этот показатель не превышает 10%.
Процент впервые заболевших АтД по возрастам:
- от рождения до полугода – 45%;
- от 6 месяцев до года – 60%;
- в течение первых 5 лет жизни – 85%.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Диагностика
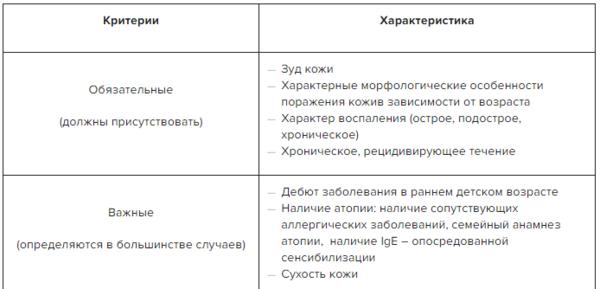
При АтД больной предъявляет следующие жалобы:
- постоянный кожный зуд (чаще всего очень интенсивный);
- сухость, стянутость кожи;
- покраснение;
- сыпь;
- шелушение;
- мацерация;
- расстройства сна и дневной активности.
При распространении и тяжелом течении патологического процесса могут возникнуть признаки:
- общей интоксикации организма;
- лихорадка;
- слабость;
- озноб;
- лимфаденит.
Течение атопического дерматита нередко осложняется присоединением вторичной инфекции.
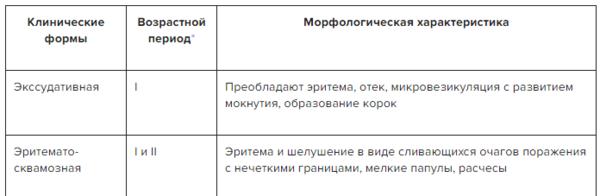
✔ Клинические формы атопического дерматита, скачайте таблицу в Системе Консилиум
 Скачать документ
Скачать документ
Особенно тяжело проявляется присоединение инфекции, вызванной вирусом герпеса – в данном высок риск развития так называемой герпетиформной экземы Капоши, без должного лечения способной привести к смерти пациента.
Врач, проводя диагностический поиск, должен обратить внимание на следующие данные анамнеза пациента:
- первые проявления АтД обнаружились в детском возрасте;
- у самого больного или его ближайших родственников имеются заболевания из «атопической триады» — аллергический ринит или бронхиальная астма;
- обострения болезни носят сезонный характер;
- имеются провоцирующие факторы (аллергены);
- наличие вторичной инфекции, осложняющей течение АтД.
Считается, что атопический дерматит может возникнуть у человека в любом возрасте, хотя чаще всего – именно в первые 5 лет жизни (преимущественно на первом году).
Важнейшим критерием диагностики является семейный анамнез – если у матери наблюдаются атопические заболевания, то в 75% случаев она передаст предрасположенность к ним своим детям, если у отца – то в 60%случаев.
В том случае, если ни у кого в семье нет аллергии, вероятность предрасположенности составит 15%.
Важные симптомы при физикальном обследовании:
- характер и расположение высыпаний;
- наличие или отсутствие расчесов;
- признаки присоединения вторичной инфекции;
- симптомы аллергического ринита, бронхиальной астмы, конъюнктивита;
- чрезмерная сухость кожного покрова;
- возрастные изменения кожных поражений;
- полосы белого цвета на коже, вызванные ангиоспазмом (так называемый «белый дермографизм»);
- склонность к инфекционным заболеваниям кожи;
- наличие воспаления слизистой или красной каймы губ;
- наличие на нижнем веке дополнительной складки (симптом Денни-Моргана);
- гиперпигментация кожи вокруг глаз.
Для выявления сопутствующих патологий и очагов хронической инфекции в организме больному показано общеклиническое обследование.
Лабораторная диагностика АтД – это, в первую очередь, общий клинический анализ крови (выявляется повышенный уровень эозинофилов в периферической крови).
В дальнейшем при наличии показаний могут понадобиться дополнительные инструментальные исследования:
- ЭГДС;
- УЗ-исследование органов брюшной полости;
- рентгеновское исследование грудной клетки, придаточных пазух носа;
- оценка функций внешнего дыхания, и др.
После проведенных исследований может понадобиться консультация других узких специалистов. При отсутствии обострения показано проведение скарификационных тестов с использованием стандартного набора аллергенов.
Иммунологическое обследование, согласно клиническим рекомендациям по атопическому дерматиту у детей и взрослых, проводить необязательно.
Может быт назначено выявление уровня иммуноглобулинов А, М, G в сыворотке крови для определения селективного дефицита иммуноглобулина А, сопровождающегося признаками атопического дерматита.
Лечение дерматита
Комплексный подход к лечению АтД включает в себя:
- устранение контакта с причинно-значимыми аллергенами;
- рациональный уход за кожей;
- использование местных лекарственных препаратов;
- системную лекарственную терапию;
- использование метода аллерген-специфической иммунной терапии (АСИТ);
- физиотерапию;
- обучение;
- профилактику и реабилитацию.
Сегодня используется ступенчатый подход к терапии атопического дерматита, предусматривающий постепенное включение разных методов воздействия исходя из степени тяжести болезни.
В случае вторичного инфицирования на любой стадии заболевания в схему лечения включают местные антисептики и противомикробные препараты. АСИТ показана при подтвержденной сенсибилизации к конкретным аллергенам.
Если терапия не приносит должного эффекта, врач должен оценить степень приверженности больного лечению и провести дифференцировку диагноза с другими, схожими по клиническим проявлениям, кожными патологиями.
Необходимо максимально сократить степень влияния раздражающих факторов:
- потливости;
- стрессовых ситуаций;
- резких температурных перепадов;
- одежды из грубых тканей;
- мыла;
- поверхностно-активных веществ в составе средств бытовой химии.
Также необходимо исключить контакт с такими провоцирующими факторами, как пыльца растений (пациентам с пыльцевой сенсибилизацией), шерсть домашних животных (пациентам с эпидермальной сенсибилизацией), контактные аллергены (при контактной гиперчувствительности).
Провоцирующие факторы делятся на:
- специфические:
- причинно-значимые аллергены – бытовые, пищевые, пыльцевые, эпидермальные, микробные;
- неспецифические:
- химические (ПАВы, мыла, отбеливатели, кислоты, щелочи и др.);
- физические (механические раздражители – например, одежда из шерсти и других грубых материалов);
- биологические (различные инфекции);
- неблагоприятные факторы окружающей среды (табачный дым, летучие вещества и др.).
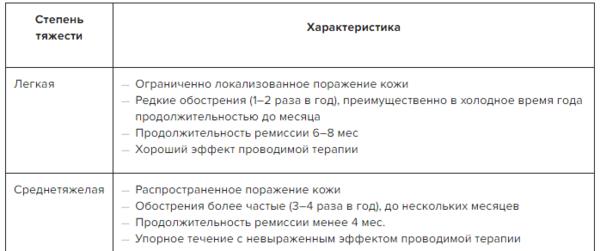
✔ Атопический дерматит: оценка степени тяжести в Системе Консилиум.
 Скачать документ
Скачать документ
Для наружного противовоспалительного лечения при атопическом дерматите применяются:
- топические глюкокортикостероиды;
- топические ингибиторы кальциневрина.
В зависимости от симптоматики заболевания и локализации очагов поражения используют различные лекарственные формы препаратов для местной терапии.
Наружные средства наносятся на предварительно увлажненную кожу. Согласно клиническим рекомендациям по дерматитам, эмолент в виде крема наносится на кожу за 15 минут до нанесения препарата, а в виде мази — через 15 минут после нанесения противовоспалительных средств.
У больных с тяжелым течением обострившегося атопического дерматита с явлениями мацерации, особенно у детей, показано использование влажных повязок с топическими глюкокортикостероидамив небольших дозах в течение нескольких дней до устранения мокнутия.
Это эффективный способ лечения тяжелых, резистентных форм заболевания, гораздо более безопасный по сравнению с применением системных стероидных препаратов, провоцирующих серьезные побочные реакции.
Системное лечение АтД проводится в комплексе с наружной терапией и элиминационными мероприятиями.
Для системного воздействия используют:
- блокаторы Н1-рецепторов;
- глюкокортикостероидные средства;
- антибиотики;
- успокоительные и психотропные препараты;
- иммунотропы;
- препараты, оказывающие влияние на другие органы при их функциональных расстройствах.
Системные глюкокортикостероиды показаны в случае длительного тяжелого обострения распространенного АтД при неэффективности наружного лечения, а также лицам с тяжелой диффузной формой патологии, характеризующейся отсутствием клинической ремиссии.
Использование системных ГКС возможно лишь после того, как будут тщательно оценена потенциальная польза и взвешены все риски побочных реакций, связанных с использованием данных лекарственных средств.
При длительном применении глюкокортикостероидных препаратов возможно развитие следующих побочных реакций:
- зависимость от стероидов;
- артериальная гипертония;
- язвенная болезнь желудка и 12-перстной кишки;
- воспаление поджелудочной железы;
- асептический некроз костной ткани;
- остеопороз;
- сахарный диабет;
- катаракта;
- расстройство жирового обмена;
- миопатия;
- синдром Иценко-Кушинга;
- острый психоз;
- задержка развития психики (у детей).
Клинические рекомендации по атопическому дерматиту 2018 года также описывают местные побочные эффекты использования ГКС:
- атрофия кожного покрова;
- стрии (так называемые «растяжки»);
- телеангиэктазии;
- угревая болезнь;
- розацеа;
- периоральный дерматит;
- избыточное оволосение;
- вторичные инфекции бактериальной, вирусной, грибковой природы.
При тяжелом течении АтД возможно недолгое использование глюкокортикостероидов – как правило, курс не превышает 7 дней.
Применение иммуносупрессантов показано при тяжелом персистирующем течении АтДв том случае, если другие виды лечения не приносят ожидаемого эффекта. Как правило, применяются следующие лекарственные средства:
- циклоспоринА;
- азатиоприн;
- метотрексат;
- микофенолатамофетил
Продолжительный прием указанных выше препаратов может привести к поражению печени, почек, селезенки. После их отмены в некоторых случаев течение болезни обостряется.
АСИТ показана больным с доказанной сенсибилизацией к конкретным аллергенам. Она назначается после завершения предварительного этапа — купирования обострения, подбора местного лечения, санации очагов хронической инфекции и лечение сопутствующих патологий.
Наибольший эффект продемонстрировала АСИТ аллергенами клещей домашней пыли у лиц с подтвержденной сенсибилизацией и аллергическим ринитом.

Как лечить вторичную инфекцию
Пиодермия – частое осложнение атопического дерматита. Для ее лечения применяются комбинированные антибактериальные средства. Системные антибиотики показаны при неэффективности местной терапии и распространении инфекции на обширные участки тела.
Если поражение расположено в зоне лица, шеи, волосистой части головы, воротниковой зоны, это свидетельствует о том, что вторичная инфекция имеет грибковую природу.
В этом случае больному назначаются комбинированные противогрибковые средства. При неэффективности местного лечения назначаются системные противогрибковые препараты.
Профилактика и диспансерное наблюдение
Основная цель профилактики АтД – сохранение длительной ремиссии и недопущение обострений. Основные профилактические мероприятия:
- устранение провоцирующих факторов;
- соблюдение рекомендаций по уходу за кожей даже при отсутствии признаков поражения;
- своевременная терапия сопутствующих хронических патологий;
- обучение.
Обучение включает в себя информирование больного и его близких о том, что такое атопический дерматит, каковы методы его терапии, как ухаживать за пораженной кожей, как сохранить ремиссию как можно дольше.
Сегодня внедряется особая форма обучения – аллергошколы. Их образовательные программы доказали свою эффективность во многих странах мира.
Согласно клиническим рекомендациям по атопическому дерматиту, контроль за внешними факторами включает в себя:
- исключение воздействия табачного дыма;
- сокращение воздействия аллергенов в первые годы жизни ребенка (домашняя пыль, клещи, животные и др.);
- поддержание низкой влажности и адекватного проветривания в детской комнате;
- сокращение воздействия поллютантов.
Любая профилактика, назначаемая на долгое время, способна негативно влиять на членов семьи, ухудшая качество их жизни.
По этой причине в профилактические программы могут быть включены только мероприятия, доказавшие свою эффективность.
Смотреть список литературы
Материал проверен экспертами Актион Медицина
Источник
Атопический дерматит у детей или нейродерматит относится к классу воспалительных патологий кожных покровов, которые сопровождаются появлением аллергических высыпаний и нестерпимым зудом. Эта опасная патология часто сочетается с другими заболеваниями, имеющими в основе возникновения реакцию гиперчувствительности – бронхиальной астмой, конъюнктивитом, ринитом и пищевой аллергией.

На сегодняшний день аллергический дерматит у детей считается очень актуальной проблемой, поскольку частота его возникновения растет. Нейродерматит может переходить в хроническую форму, обостряясь в течение всей жизни человека и провоцируя различные осложнения.
Причины
Точная причина возникновения атопического дерматита у малышей до сих пор неизвестна. Ученые полагают, что болезнь развивается при сочетании генетической предрасположенности к аллергическим реакциям и действия провоцирующих факторов из окружающей среды. Достоверно известно, что у детей, чьи родители страдают от аллергии, вероятность развития атопического дерматита выше.
Можно выделить несколько основных причин нейродермита у ребенка:
- Генетическая предрасположенность – почти у всех детей с атопией среди родственников имеются люди с заболеваниями аллергической природы.
- Неблагоприятная окружающая среда – в том случае, если ребенок проживает в местности с высоким уровнем загрязнения почвы, воды и воздуха, вероятность развития атопии выше.
- Плохое питание – кормление ребенка продуктами с высоким содержанием ГМО, консервантов, ароматизаторов, синтетических компонентов, ксенобиотиков.
- Неправильное питание матери в период вынашивания и кормления грудью, различные осложнения беременности.
- Искусственное вскармливание – у младенцев, вскормленных смесью, нейродермит возникает чаще. Именно это часто является причиной атопического дерматита у детей до года.
- Частые вирусные и инфекционные болезни в детском возрасте, а также использование препаратов, влияющих на иммунитет.
- Дефицит витаминов и минеральных веществ.
- Патологии органов ЖКТ (дисбактериоз, недостаточность ферментов и прочие) приводят к нарушению усвоения некоторых компонентов.
- Глистные инвазии – паразиты, обитающие в кишечнике, выделяют токсины, провоцирующие иммунный ответ организма.
- Неверный режим кормления – перекармливание новорожденных приводит к избытку белка в организме, который не справляется с нагрузкой, поэтому продукты распада белка могут негативно влиять на организм, провоцируя аллергическую реакцию.
- Избыток соленого и сладкого в рационе ребенка.
- Лабильная вегетативная нервная система (повышенная эмоциональность) и стрессы часто сопутствуют атопическому дерматиту у детей.
- Негативное влияние климатических факторов – сухой воздух, избыток солнца, морозы и ветра могут провоцировать появление атопии.
Аллергический дерматит у детей возникает при сочетании сразу нескольких предрасполагающих факторов.
Симптомы
Клинические признаки детской атопии многообразны и определяются возрастом ребенка, тяжестью заболевания и обширностью поражения. Младенческий атопический дерматит обычно сопровождается острыми признаками воспаления – на коже появляются пятна, высыпания, отек и гиперемия. Характерна выраженная экссудация, мокнущие раны с образованием эрозий и корочек.
Наиболее частая локализация очагов поражения – симметрично на лице (у детей на щеках красные пятна и шелушения), на волосистой части головы, разгибательных поверхностях ног и рук и ягодицах. Кожные высыпания сопровождаются зудом и жжением – малыш расчесывает раны, в результате чего повышается вероятность присоединения инфекционного процесса.

Атопический дерматит у детей 12-14 лет проявляется сухими бляшками, склонными к шелушению, которые локализуются в основном на лице, шее, туловище, запястьях, кистях, ступнях и пальцах конечностей. Обострение заболевания обычно наступает в холодное время года.
Классификация
Нейродермит у детей классифицируют на несколько форм, в зависимости от возраста и тяжести течения. Выделяют:
- Острую атопию – проявляется отеком, пятнами, эритемой, везикулами и папулами.
- Подострую форму – на коже появляются корочки и шелушения.
- Хронический дерматит – шелушения достаточно выраженные, сопровождаются пигментацией.
Классификация атопического дерматита в зависимости от возраста:
- Младенческая форма – у детей до 3 лет.
- Детская форма – 3-12 лет.
- Подростковая форма – 12-18 лет.
- Взрослая форма – после 18 лет.
Стадии атопического дерматита у детей:
- Начальная – характеризуется отеком, покраснением и шелушением щечек. При вовремя начатой терапии и соблюдении диеты болезнь на данной стадии обратима.
- Выраженная – протекает как остро, так и хронически. В острой фазе появляются микропузырьки, склонные к разрыву с формированием корочек. При хроническом течении симптомы могут полностью исчезать.
- Ремиссия – проявления атопии слабо выражены или отсутствуют. Ремиссия может сохраняться до нескольких лет.
- Клиническое выздоровление – о нем говорят при отсутствии симптомов в течение 3-7 лет.
Какой врач лечит детский атопический дерматит?
Лечить детский атопический дерматит должны сразу несколько специалистов – дерматолог, аллерголог, гастроэнтеролог и педиатр.
Диагностика
Постановка диагноза всегда начинается с внешнего осмотра. Специалист оценивает состояние малыша – объем поражения кожных покровов, локализацию и морфологию высыпаний, выраженность патологического процесса. При стихании острой фазы атопического дерматита проводят постановку кожных проб на выявление чувствительности к различным аллергенам методом скарификации.
Помимо этого, делают прик-тест для идентификации иммуноглобулин Е-опосредованной реакции гиперчувствительности. При длительном или тяжелом течении нейродермита показано определение IgE с помощью ИФА, РАСТ или РИСТ.
Лечение
В настоящее время нейродермит у детей с трудом поддается лечению, так как патология требует длительного и серьезного контроля. Лечение нейродермита всегда комплексное с тщательным подбором эффективных комбинаций средств для ухода за кожей и медикаментозной терапии.
Важнейшим условием успешности лечения является выявление и исключение контакта с аллергеном. Клинические рекомендации включают в себя выполнение следующих условий:
- Устранение высыпаний на коже ребенка и предотвращение зуда.
- Восполнение нормальной влажности кожных покровов, восстановление их функции.
- Лечение сопутствующих патологий.
- Профилактика прогрессирования атопии и развития осложнений.
Лечение атопического дерматита у грудных детей обычно основано на наружной терапии:
- Коротко подстриженные ногти для предотвращения расчесываний.
- Применение нейтрального мыла для купания.
- Нанесение противовоспалительных и ранозаживляющих средств – мазей и паст (Пантенол, Цинковая мазь и др.).
- Обработка кожи антисептическими растворами (Хлоргексидин, Фурациллин, Мирамистин).
- Нанесение средств, содержащих топические гормоны (Адвантан, гидрокортизоновая мазь и пр.). Лечение нейродермита у детей начинают с более легких препаратов, переходя на сильные при отсутствии эффекта.
- Антибактериальные, антимикотические или противовирусные средства при присоединении вторичной инфекции (Клотримазол, Низорал, Ацикловир).

Медикаментозное лечение направлено на устранение симптомов и борьбу с причиной патологии. Детям назначают препараты различных групп:
- Антигистаминные средства – Зодак, Фенистил, Диазолиин.
- Гормональные препараты – применяют в стадии обострения (Триамцинолон).
- Антибактериальные средства при присоединении инфекции – Эритромицин, Флемоксин.
- Плазмоферез – помогают очистить кровь от аллергенов.
- Облучение ультрафиолетовой лампой – ускоряет заживление ран.
- Препараты, улучшающие деятельность ЖКТ – Линекс, Мезим и пр.
- Поливитаминные комплексы.
Профилактика
Снизить вероятность развития атопического дерматита у ребенка можно, соблюдая несложные профилактические меры:
- Правильное питание и здоровый образ жизни при беременности и в период грудного вскармливания.
- Исключение перекармливания ребенка, особенно при кормлении адаптированной смесью.
- Укрепление иммунитета – своевременная вакцинация, ограничение контакта с больными, закаливание.
- Профилактика гельминтозов.
- Своевременное лечение болезней органов ЖКТ.
- Использование только детских гигиенических средств и стиральных порошков.
- Выбор одежды из натуральных тканей.
- Правильный подбор подгузников.
- Поддержание чистоты и оптимального микроклимата в помещении.
- Прием солнечных ванн.
- Купание с добавлением травяных отваров.
- Использование средств, защищающих кожу от неблагоприятных факторов окружающей среды.
- Исключение контактов с аллергенами.
- Ограниченное самостоятельное использование средств, влияющих на иммунитет.
При атопическом дерматите крайне важно подобрать правильный уход за кожей ребенка. Ежедневные процедуры должны включать очищение кожи (ванны или душ) и нанесение лечебных увлажняющих средств, желательно профессиональной дерматологической косметики. Верно подобранные уходовые средства и соблюдение диеты позволит ослабить признаки атопии и добиться стойкой ремиссии.
Автор: Юлия Хайманова, врач,
специально для Dermatologiya.pro
Полезное видео про атопический дерматит у детей
Изменить город
Клиники Москвы

Он Клиник
Многопрофильный медицинский центр
Первичная стоимость приёма — низкая

МедЦентрСервис
медицинская клиника
Первичная стоимость приёма — высокая
Источник


