Слизистая при атопическом дерматите
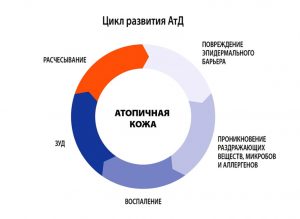
Распространённость АтД среди развитых стран 10-20 %. Манифестация симптомов АтД у детей отмечается в возрасте 6 месяцев в 60 % случаев, до 1 года в 75 %, до 7 лет в 80-90 %. В течение последних десятилетий наблюдается существенный рост заболеваемости АтД, усложняется его течение, отягощается исход. В XX веке была подтверждена связь АтД, поллиноза и бронхиальной астмы, которую обозначили термином «атопическая триада».[3]. Сочетание АтД с бронхиальной астмой наблюдается в 34 % случаев, с аллергическим ринитом — в 25 %, с поллинозом — в 8 %. АтД может быть дебютом «аллергического марша», когда в дальнейшем у таких пациентов формируются другие атопические заболевания: пищевая аллергия, бронхиальная астма, аллергический ринит. АтД, связанный с пищевой аллергией, ускоряет прогрессирование «аллергического марша».
В основе АтД лежит хроническое аллергическое воспаление. Патогенез АтД является полифакторным при ведущей роли иммунных нарушений. Ведущим иммунопатологическим механизмом развития АтД являются изменение соотношения Th1/Th2 — лимфоцитов в сторону Th2-хелперов, что приводит к изменению цитокинового профиля и высокой продукции специфических IgE-антител. В качестве иммунного пускового механизма при АтД выступает взаимодействие аллергенов со специфическими антителами (реагинами) на поверхности тучных клеток. Неиммунные триггерные факторы усиливают аллергическое воспаление путём неспецифического инициирования высвобождения медиаторов аллергического воспаления (гистамин, нейропептиды,
цитокины), которые имеют провоспалительные характеристики. Важную роль в поддержании хронического воспаления кожи при АтД играет как собственно грибковая и кокковая инфекция кожи, так и аллергические реакции на компоненты бактериальных и грибковых клеток.
Под воздействием аллергена в организме атопиков запускается целый каскад воспалительных реакций. В результате этого в очаге воспаления образуется клеточный инфильтрат, основу которого составляют клетки аллергического воспаления. Эти клетки выделяют медиаторы, цитокины, IgE. Даже при устранении аллергена из окружения ребёнка воспалительный процесс продолжается. Воспаление является самоподдерживающимся. Данное положение диктует необходимость проведения активной противовоспалительной терапии всем пациентам с АтД. Поскольку клеточный инфильтрат даже при активной противовоспалительной терапии не может исчезнуть в течение нескольких дней, необходима длительная базисная противовоспалительная терапия — не менее 2-3 месяцев до достижения полной клинической ремиссии.
Тактика ведения и терапии АтД зависит от многих факторов: этиологии, фазы заболевания (обострение, ремиссия), степени тяжести, распространенности процесса, возраста ребенка, наличия сопутствующей патологии и др.
Направления терапии АтДПравить
Наружная терапия
- Системная фармакотерапия
- Антигистаминные препараты (Алерзин, Супрастин)
- мембраностабилизирующие препараты
- ингибиторы кальциневрина[источник не указан 594 дня]
- средства для лечения заболеваний желудочно-кишечного тракта
- иммуномодулирующие препараты
- препараты, регулирующие функцию нервной системы
- препараты, содержащие ненасыщенные жирные кислоты
- антибиотики
- системные кортикостероиды (по специальным показаниям
- Реабилитация
Основные цели терапии пациентов с АтД[4]Править
- достижение клинической ремиссии заболевания;
- воздействие на состояние кожи: устранение или уменьшение воспаления и кожного зуда, предупреждение и устранение вторичного инфицирования, увлажнение и смягчение кожи, восстановление ее защитных свойств;
- профилактика развития тяжелых форм АтД;
- профилактика развития респираторных проявлений у больных АтД;
- восстановление утраченной трудоспособности;
- улучшение качества жизни больных АтД.
В основе АтД лежит аллергическое воспаление, поэтому основу лечения составляют противоаллергические и противовоспалительные препараты.
Полиорганность поражений при АтД требует проведения системной базисной терапии противоаллергическими препаратами. Заболевание имеет хроническое течение — лечение должно быть этапным и продолжительным.
Уход за кожейПравить
Увлажняющие (смягчающие) средства лечебной косметики (эмолиенты)[2][5][6]Править
- входят в современный стандарт терапии АтД, а также крайне необходимы в период ремиссии;
- восстанавливают целостность водно-липидного и рогового слоев эпидермиса, улучшают барьерную функцию кожи и используются для достижения и поддержания контроля над симптомами заболевания;
- следует применять во избежание раздражающего действия различных ирритантов (щелочное мыло, спиртосодержащие средства личной гигиены) и детергентов, входящих в состав средств бытовой химии, а также заранее перед некоторыми видами деятельности (например, плавание или работа в саду и огороде);
- наносят на кожу регулярно, ежедневно, не менее 2 раз в день, но при необходимости их можно наносить и чаще, чтобы кожа не была сухой, до 5-7 раз в сутки (или каждые 3 ч); для достижения эффекта необходимо использовать достаточный объем смягчающих препаратов (в периоды обострений у взрослого расход может достигать в среднем 600 г в неделю, у ребенка – 250 г в неделю; в ремиссию, как правило, требуется меньшее количество)[7][8];
- особенно важно наносить смягчающие средства на руки и лицо, так как они подвергаются раздражающим внешним воздействиям в большей степени, чем любая другая часть тела;
- грудным детям рекомендуется наносить эмолиент на руки и щеки до приема пищи, так как еда и напитки могут раздражать кожу;
- после использования эмолиентов другие средства (например, кортикостероиды или ингибиторы кальциневрина) лучше наносить на кожу через 30 мин, что позволит избежать уменьшения их эффективности и распространения на непораженные участки кожи и, таким образом, уменьшить риск побочных эффектов на здоровую кожу.
- следует не забывать и о том, что важен не только подбор эмолиентов (лосьон, молочко, крем, мазь и т.д.), кратность и количество использования за раз, но важна также и техника нанесения препаратов.
Возможные реакции на эмолиенты могут включатьПравить
- раздражение (жжение или болезненность обычно вызваны реакцией на определенный ингредиент, содержащийся в эмолиенте);
- фолликулит (некоторые смягчающие средства могут блокировать волосяные фолликулы и приводить к воспалению);
- высыпания на лице (некоторые смягчающие средства могут способствовать развитию или усугублению акне).
Для предотвращения фолликулита смягчающие средства следует наносить нежно и по ходу роста волос.
Купание/мытьеПравить
Ежедневное использование мыла, обычных шампуней и гелей для душа может удалить с кожи поверхностный слой липидов, что может привести к сухости кожи и спровоцировать обострение АтД. Поэтому вместо мыла для мытья рук лучше использовать специально разработанные для атопичной кожи заменители мыла (с нейтральным или низким значением рН) (гели/синдеты/масла для купания, душа, ванны).
Средства для купания в ваннеПравить
- не дают пены в отличие от обычного мыла, но также эффективны для очищения кожных покровов;
- следует смешать небольшое количество его на ладони (около половины чайной ложки) с теплой водой и нанести (не втирая) на влажную или сухую кожу;
- рекомендованы ежедневные ванны (по некоторым данным даже лучше, чем душ) с теплой водой (27-30°С или 30-35°С, подбирается индивидуально) в течение 5-10 мин (max 15 мин);
- стоит иметь в виду, что средства для купания делают поверхности скользкими, а поэтому лучше использовать нескользящий коврик и аккуратно выходить из ванны или вынимать ребенка из ванны. После купания нужно вымыть коврик и высушить его, а саму ванну промыть горячей водой для удаления остатков использованного средства;
- не следует превышать рекомендованных доз препаратов, добавляемых в ванну, так как слишком высокая их концентрация может вызвать раздражение кожи.
Противовоспалительная терапия при АтДПравить
Острая фазаПравить
- Антигистаминные препараты 2-го поколения (с дополнительными противоаллергическими свойствами — антимедиаторными и мембраностабилизирующими (лоратадин)) — 4-6 недель. (Бывает обострение на такого рода препараты и различные добавки в этих препаратах).
- Антигистаминные препараты 1-го поколения на ночь (если необходим седативный эффект) — 4-6 недель. (Бывает обострение на такого рода препараты и различные добавки в этих препаратах).
- Примочки (настойки коры дуба, 1 % р-р танина, р-р риванола 1:1000 и др.), красители (фукорцин, жидкость Кастелани, 1-2 % р-р метиленового синего и др.) — при наличии экссудации.
- Наружные глюкокортикостероиды (Мометазон (Mometasone) крем, лосьон) — 3-7 дней и негормональные наружные средства, потенцирующие действие топических глюкокортикостероидов (Реглисам гель).
- Системные глюкокортикостероиды (при отсутствии эффекта от проводимой терапии).
Хроническая фазаПравить
- Антигистаминные препараты 2-го поколения — 3-4 месяца (Бывает обострение на такого рода препараты и различные добавки в этих препаратах)
- Наружные глюкокортикостероиды (Мометазон (Mometasone) мазь)
- Комбинированные топические глюкокортикостероиды на основе Бетаметазона(Betamethasone), содержащие антибактеиральные и противогрибковые компоненты, например: тридерм(Gentamycin+Betamethasone+Clotrimazole), дипрогент(Gentamycin+Betamethasone), дипросалик(Betamethasone+Salicylic acid) и т. п.
- Иммуносупрессивные препараты (Такролимус), например: протопик — без побочных эффектов гормональных препаратов)
- Препараты, содержащие полиненасыщенные жирные кислоты
Профилактика обострений АтДПравить
В профилактике обострений АтД особо важное значение уделяется элиминации причинно-значимых аллергенов и соблюдению охранительных режимов.
Одним из патогенетических звеньев, задействованных в развитии АтД, является нарушение целостности эпидермального барьера, которое приводит к потере влаги и, соответственно, к возникновению и/или усилению сухости кожных покровов. Данное состояние провоцирует зуд, постоянное расчесывание кожи, а, следовательно, и повторное нарушение эпидермиса, что тем самым приводит к возникновению порочного круга[9]. В связи с этим особое внимание следует уделять защитным мероприятиям, уходу за кожей, предназначенным для восстановления и поддержания здорового кожного барьера, что служит важным звеном контроля за состоянием заболевания.
- Создание адекватного микроклимата[10]:
- поддержание оптимальной температуры воздуха (днем 20-22°С, ночью 18-20°С),
- поддержание относительной влажности в помещении в пределах 40-60% (лучше 50-60%).
- Подбор одежды[7]: рекомендуется носить одежду из натуральных материалов (хлопка, льна, фланели, бамбука), с длинными рукавами и штанинами; одежду стоит носить свободную, неприлегающую, одежда не должна натирать; следует минимизировать контакт кожи с верхней одеждой, синтетикой, красителями; не рекомендуется носить закрытую облегающую тесную грубую одежду, в особенности из шерсти, синтетики, меха животных, флис, полиэстер.
- Стирка вещей: не стоит использовать различные раздражающие вещества, стиральные порошки, сильные моющие средства, растворители, бензин, клеи, лаки, краски, различные средства для чистки мебели, полов, ковров и т.д.
- Уход за ногтями: ногти следует коротко стричь, что позволяет предупредить повреждение кожи при расчесывании; следить за тем, чтобы ногти были чистыми, это поможет предотвратить попадание в расчесы инфекции.
- Вредные привычки: стоит избегать пассивного курения.
- Пребывание на солнце[7]: с осторожностью, но без особых ограничений; солнечные лучи оказывают благоприятное действие в силу противовоспалительного эффекта и улучшения барьерной функции кожи; следует уменьшить время, проведенное на солнце, и не загорать в период наибольшей солнечной активности – с 10 до 17 ч. При выходе на улицу в жаркое время суток стоит использовать солнцезащитный спрей или крем; носить одежду, которая закрывает руки и ноги, использовать шляпы с полями, которые больше защищают от солнца, чем бейсболки; наносить солнцезащитный крем так часто, как это необходимо – за 30 мин до выхода из дома, а затем каждые 2 ч, либо по необходимости. приветствуется летний отдых в горах или на море.
- Занятия спортом[7] не запрещены, но следует иметь в виду, что: по возможности, выбирайте занятия теми видами спорта, при которых меньше потоотделение (пот провоцирует зуд); если потоотделение вызывает обострение, попробуйте постепенно адаптироваться к нагрузке; не рекомендуется участвовать в подвижных спортивных состязаниях, так как это вызывает активное потоотделение и сопровождается тесным контактом кожи с одеждой (однако, если без них не обойтись, то тактика примерно такая же, как при посещении бассейна: принять душ, нанести эмолиент).
- Посещение бассейна[7]: переносимость индивидуальная (так же, как и с купанием в море); при посещении бассейна следует отдавать предпочтение бассейнам с не хлорированной водой, а обрабатываемой другими методами дезинфекции; в некоторых случаях отрицательного воздействия можно избежать, применяя после сеанса душ с использованием мягких очищающих средств, с последующим нанесением увлажняющих и смягчающих кожу препаратов.
«Проактивная» терапия АтД[7][11][12]Править
Раньше традиционно для лечения обострения АтД применяли местную противовоспалительную терапию, в которую входили топические глюкокортикостероиды (ТГКС) и топические ингибиторы кальциневрина (ТИК), и, как обострение проходило, эти препараты прекращали наносить на кожу до следующего эпизода обострения. Подобная тактика носила название “реактивное” лечение.
В последнее десятилетие подбирались разные способы для уменьшения частоты обострений АтД, и эту тактику было решено дополнить так называемым “проактивным” лечением (про = профилактическим, до развития обострения), когда на участки кожи (напр., локтевые сгибы, подколенные ямки), которые чаще всего поражались при обострениях АтД, наносят ТГКС или ТИК в низких дозах, а также ежедневно используют эмолиенты.
Клинические испытания проводились на препаратах
- ТГКС: метилпреднизолона ацепонат и флутиказона пропионат сроком до 16 недель (до 3-4 месяцев),
- ТИК: такролимус сроком до 52 недель (до 1 года);
Клинический опыт и косвенные данные многих исследований показывают, что такролимус и ГКС II и III классов подходят для “проактивного” лечения, а пимекролимус и ГКС I класса работают не так хорошо.
Экспериментальное лечение НемолизумабомПравить
Для лечения атопического дерматита рассматривается препарат Немолизумаб (nemolizumab) — гуманизированное моноклональное антитело, специфичное к интерлейкину-31. В журнале The New England Journal of Medicine в 2017 году были опубликованы результаты II фазы клинического исследования Немолизумаба для лечения атопического дерматита средней и тяжёлой формы.[13] В течение 12 недель 264 взрослых пациента, для которых стандартная терапия топическими препаратами не принесла успеха, получали дозу Немолизумаба в разных дозировках (0,1 мг; 0,5 мг; 2 мг/кг) или плацебо. Оценка интенсивности зуда проводилась по визуально-аналоговой шкале, измерялась площадь поражённого участка. Наилучшие результаты терапии данным препаратом были отмечены у пациентов, получавших дозу по 0,5 мг/кг. Среди них снижение интенсивности зуда составило 60 % , в группе плацебо — 21 %; сокращение площади поражения — 42 %, в плацебо группе — 27 %.
Источник
Атопический дерматит (АД) – хроническое рецидивирующее заболевание кожи, проявляющееся интенсивным зудом, высыпаниями в сочетании другими многочисленными признаками атопии (необычностью) – атопический ринит, бронхиальная астма, мигрень, гастродуоденит и др.
Атопический дерматит — симптомы
АД в мире страдают 5-15 % детей и 2-10 % взрослых, впервые выявленный в детстве АД продолжается у 45- 60 % взрослых пациентов. АД отличается хроническим рецидивирующим течением с возрастной динамикой клинических проявлений. По проявлениям заболевание возможно разделить на три периода.
- В младенческом возрасте (до 1.5-2 лет) заболевание носит острый характер, преобладают явления покраснения, отечности, мокнутия и коркообра
 зования.
зования. - В период от 2 лет до полового созревания болезнь носит характер хронического воспаления, на коже на первый план выступают явления гиперемии (эритемы) и шелушения, признаки вегетососудистой дистонии. Кожа в очагах поражения гиперпигментирована, из-за сильного зуда появляются множественные расчесы.
- У детей старшего возраста и взрослых преобладают явления инфильтрации (уплотнения) на фоне гиперемии застойного характера. На коже могут появляться зудящие высыпания, имеющие цвет нормальной кожи, которые сливаются в очаги сплошной папулезной инфильтрации. Обычно к 50 годам заболевание самостоятельно регрессирует.
Атопический дерматит – многофакторное заболевание, характеризующееся аномальным иммунным ответом на аллергены природного происхождения, наследственной предрасположенностью к заболеванию, хроническим рецидивирующим течением. Большое внимание уделяется различным факторам, запускающим процесс в коже и длительно поддерживающим хроническое течение заболевания. К таким факторам относятся бактериальные, вирусные, грибковые, паразитарные и кишечные инфекции, продукты питания и химические вещества (добавки к пище, лекарства), клещи из домашней пыли.
Атопический дерматит и хеликобактер пилори
В последние годы доказана связь атопического дерматита с болезнями органов пищеварения. Установлено, что большинство больных, страдающих АД, имеют хронический гастрит, гастродуоденит, синдром раздраженного кишечника с запорами, заболевания печени и желчного пузыря, нарушение микрофлоры кишечника и др. Нередко существование этих сопутствующих болезней является пусковым фактором атопического дерматита, как у детей, так и у взрослых.
 Так, в последние десятилетия в возникновении заболеваний желудка доказана роль специфического микроорганизма – Helicobacter pylori (НР), повреждающего слизистую оболочку желудка. Его наличие способствует активному поступлению токсинов и аллергенов в организм, развитию хронического воспаления слизистой желудка. У больных атопическим дерматитом в 90% случаев при проведении эндоскопического обследования желудка выявляется хронический гастрит и в 82.5% ассоциированный с НР. Отмечена связь между степенью обсеменения бактериями слизистой желудка, активностью хронического гастрита и степенью тяжести АД, что явилось обоснованием к включению в план обследования больных АД на хеликобактериоз и лечебных мероприятий антихеликобактерной терапии. Клинически гастриты у большей части больных АД протекают бессимптомно.
Так, в последние десятилетия в возникновении заболеваний желудка доказана роль специфического микроорганизма – Helicobacter pylori (НР), повреждающего слизистую оболочку желудка. Его наличие способствует активному поступлению токсинов и аллергенов в организм, развитию хронического воспаления слизистой желудка. У больных атопическим дерматитом в 90% случаев при проведении эндоскопического обследования желудка выявляется хронический гастрит и в 82.5% ассоциированный с НР. Отмечена связь между степенью обсеменения бактериями слизистой желудка, активностью хронического гастрита и степенью тяжести АД, что явилось обоснованием к включению в план обследования больных АД на хеликобактериоз и лечебных мероприятий антихеликобактерной терапии. Клинически гастриты у большей части больных АД протекают бессимптомно.
Эрадикация хеликобактера приводит к разрешению заболевания почти у трети больных АД, к улучшению течения АД у остальных пациентов, и самое главное, удлинению периода ремиссии заболевания АД и перехода непрерывного течения заболевания к рецидивирующему.
Обязательным условием профилактики АД у больных хроническим гастритом, ассоциированным с НР, учитывая оральный путь инфицирования, является обследование на хеликобактериоз контактных лиц в семье и вне ее!
Защитная роль кишечника
Здоровье невозможно без нормального функционирования кишечника, которому принадлежит большая роль в детоксикации и иммунологических процессах, которые протекают в организме человека. Слизистая кишечника представляет собой место контакта организма с окружающей средой. Для сравнения: поверхность кожи составляет около 2 квадратных метров, площадь же слизистой оболочки желудочно-кишечного тракта – около 400 квадратных метров. Поэтому слизистую кишечника считают самой большой частью защитной системы организма.
Для надежной защиты от внешнего вмешательства в пищеварительном тракте важнейшим оказался микробиологический барьер.
- Защитная микрофлора кишечника наиболее многочисленная (95%) и представлена в основном бифидобактериями, лактобактериями и кишечной палочкой. Эти микроорганизмы выделяют молочную и уксусную кислоты и другие вещества, которые обладают антимикробным действием и препятствуют проникновению и закреплению на слизистой кишечника вредных микроорганизмов, которые не свойственны человеку. Они стимулируют иммунную систему организма человека, являются сорбентами, которые способны накапливать значительное количество тяжелых металлов и других токсических веществ.
- Сапрофитная микрофлора кишечника представлена стафилококками, энтерококками и другими микроорганизмами, основная роль которых — утилизация конечных продуктов обмена организма человека.
- Оппортунистическая микрофлора представлена различными микроорганизмами (стрептококки, золотистый стафилококк, грамотрицательные энтерококки, грибы рода кандид и др.), которые при определенных условиях вызывают патологический процесс.
Для человеческого организма исключительно важно поддержание требуемого состава и количества кишечных бактерий. Оптимальные условия могут быть нарушены вследствие неправильного питания, возбудителями диареи (бактерии и паразиты), дополнительными отрицательными факторами могут быть токсические вещества, поступающие из окружающей среды, например, тяжелые вещества – кадмий, свинец, ртуть, а также путешествия в другие страны с иными микроорганизмами. Отрицательным действием на флору обладают многие лекарственные средства и методы лечения, непереносимость продуктов питания, вредно одностороннее и несбалансированное питание, недостаточность пищеварительных ферментов.
Атопический дерматит и дисбактериоз
Многие кожные болезни, и в том числе Атопический дерматит, сопровождаются дисбактериозом, и при этом считается, что отягощающим фактором при АД является недостаточное количество лактобактерий. Именно лактобактерии в значительной степени снижают всасывание аллергенов в кишечнике и стимулируют образование иммуноглобулинов класса А, которые, особенно в раннем возрасте, являются основными антителами против пищевых аллергенов.
В настоящее время считают, что возникновение кожных заболеваний в определенной мере связано с нарушением микроэкологического баланса кишечника. У 80-95% больных атопическим дерматитом отмечается дисбактериоз кишечника, при этом наряду с дефицитом лактобактерий и бифидобактерий наблюдается избыточный рост золотистого стафилококка, кишечной палочки с измененными свойствами, грибов роста кандид, выделяющих токсины.
Эти нарушения требуют санации кишечника от вредных бактерий, проведения детоксикационной терапии (энтеросорбции) и создания условий для развития собственной микрофлоры пациента, регуляции работы кишечника (борьба с запорами). Энтеросорбция – неинвазивный метод детоксикации и направлена она на выведение из организма различных эндогенных и экзогенных аллергенов, токсинов, условно-патогенных микроорганизмов и продуктов их жизнедеятельности. Одним из самых эффективных сорбентов являются природные органические на основе пищевых волокон, таких как лигнин, который не усваивается в пищеварительной системе и обладает высокой сорбционной активностью.
Новое направление лечения АД представляет собой применение пребиотиков (лактулоза), полученных из естественных источников и выступающих в качестве питательной среды для развития своей собственной нормальной флоры кишечника. Сочетание сорбента и пребиотика представлено в препарате Лактофильтрум, который производится из компонентов природного происхождения в таблетированной форме, прост в употреблении — по 2 таблетки 3 раза в день в течение 3-4 недель.
В клинической практике выявлена корреляция между степенью выраженности дисбактериоза и проявлений АД. Кроме прямого влияния дисбактериоза на сенсибилизацию организма при АД, в настоящее время доказано опосредованное влияние на состав аутомикрофлоры кожи у больного АД.
Образование токсических веществ в кишечнике в дальнейшем действует не только на иммунную систему, но и нарушает детоксикационную функцию печени, образование и выделение желчи из печени, желчевыводящих путей и желчного пузыря.
Атопический дерматит и желчный пузырь
При обследовании больных, страдающих атопическим дерматитом, в 60% случаев определяется дискинезия желчевыводящих путей, у взрослых по гипотоническому типу, т.е. желчный пузырь плохо сокращается, и не выводятся токсические вещества из организма.
У 31% пациентов в желчном пузыре определяется густая желчь, с хлопьями или мягкими конкрементами (сладж желчи), что свидетельствует о нарушении качественного состава желчи, продуцируемой печенью. Таким образом, нарушается еще одна функция органов пищеварения, осуществляющая детоксикационную функцию организма.
При этом в комплекс лечения больных АД добавляются желчегонные препараты (желчегонные сборы трав, Хофитол, Гепабене, настой шиповника или Холосас, Холит и др.), а также назначаются препараты, улучшающие функцию печени и качество желчи, продуцируемой печенью (Урсофальк, Урсосан, Уролесан), препараты расторопши, гептрал, гепатосан и др., проводятся гуманные тюбажи желчного пузыря (с растительными маслами, медом, минеральной водой).
Клинический опыт показывает, что улучшение состояния микрофлоры кишечника, регуляция работы кишечника без запоров и улучшение работы печени и желчевыводящей системы и желчного пузыря способствует более эффективному лечению больных с атопическим дерматитом.
Питание при атопическом дерматите
Несколько слов о питании у больных АД. Питание для больных АД во многих случаях не играет настолько большой роли, как часто полагают. Существует огромное количество продуктов питания, для которых выявлена взаимосвязь с АД, но в конечном счете реальным фактором является только индивидуальная чувствительность. Существует целый спектр потенциально опасных продуктов, и каждый пациент должен составить индивидуальный рацион питания. Пациентам с АД необходимо соблюдать полноценное питание, избегать строгих диет, особенно в детском возрасте.
Продукты питания, которые могут оказывать негативное воздействие на Атопический дерматит:
- Острые, копченые продукты,
- пряности,
- алкоголь,
- овощи (перец, редис, квашеная капуста, сельдерей, помидоры),
- орехи,
- сладости (мед, сахар, сушеные фрукты, шоколад),
- крепкие мясные бульоны,
- маринады,
- кофе, какао,
- яйца, молоко,
- рыба,
- пищевые добавки, консерванты, пищевые красители.
Пациент и сам должен активно участвовать в процессе оздоровления своего организма. Особенно следует обратить внимание на такие важные мероприятия как:
- полноценное питание,
- отказ от сахара,
- употребление в пищу пищевых волокон (отруби, пектины, сложные углеводы),
- употребление кисломолочных продуктов, заквашенных лактобактериями, или препараты с лактобактериями,
- отказ от свинины.
Атопический дерматит — фитотерапия
Важное место в лечении и профилактике обострений играет фитодиетология. Она включает использование соков из клюквы, черной смородины, красной и черноплодной рябины, свекольный, сливовый, яблочный, черничный, тыквенный, капустный соки.
Лечение Атопического дерматита травяными сборами
Несколько прописей травяных сборов, применяемых при АД.
- Сбор 1. Трава череды 10.0, листья подорожника 10.0, листья крапивы 10.0, трава полыни 5.0, трава тысячелистника 5.0, трава зверобоя 15.0, трава хвоща 10.0, листья толокнянки 20.0. Смешать, приготовить настой из 1 чайной/столовой ложки (в зависимости от возраста). Принимать по 1/3 стакана 3 раза в день до еды, прием 1-2 месяца.
- Сбор 2. Трава трехцветной фиалки 20.0, корень девясила 10.0, трава зверобоя 15.0, трава хвоща 10.0, шишки хмеля 10.0, трава душицы 10.0, цветки ромашки 15.0, трава мяты перечной 5.0. Смешать. Доза и способ приготовления настоя. Принимать по 1/3 стакана 3 раза в день после еды в течение 1-2 месяцев.
- Атопический дерматит с сопутствующими запорами. К 1и 2 настою добавить слабительный сбор, настой плодов фенхеля (5.0:200.0), настой листьев подорожника (10.0:200.0), настой плодов тмина (5.09:200.0) или препараты лактулозы (Дюфалак, Нормаза, лактусан)
- Атопический дерматит при длительном течении процесса, особенно в зимне-весеннем периоде. Используются растительные лекарственные препараты с витаминными свойствами. Это настой листьев крапивы (15.0:200.), плодов шиповника (10.0:200.0), листьев черной смородины и ее плодов.
- Атопический дерматит с выраженными мокнутиями, отечностью и инфильтраций кожных покровов. Полезны настои плодов можжевельника (5.0:200.0), листьев почечного чая (3.5:200.0), травы хвоща полевого (10.0:200.0), мочегонного сбора.
- В целях улучшения показателей неспецифического иммунитета применяют настой цветков черной бузины (5.0:200.0), настой корня солодки (10.0:200.0), экстракт элеутерококка или настойку аралии по 2-3 капли (в зависимости от возраста ребенка) утром и вечером в течение 2 недель.
- Сбор для нормализации углеводного обмена. Настой листьев крапивы (10.0:200.0), отвар корня одуванчика (10.0:200.), настой листьев черники (10.0:200.0), отвар корня лопуха (5.0:200.0). Эти настои обладают противовоспалительным, противозудным свойством, оказывают нормализующее действие на желчевыводящие пути и поджелудочную железу.
Местное лечение Атопического дерматита
Для регенерации кожи используется и наружная терапия, принципом которой является: «влажное наносится на влажное». Рекомендуется использовать проницаемые воздухом влажные повязки. Компрессы накладываются трижды в день, каждая процедура продолжается 1 час. В качестве используемых средств используется черный и зеленый чай, ромашковый чай.
Примеры повязок на мокнущие поверхности:
- Повязка с настоем коры дуба: 2 столовые ложки дубовой коры разводятся в 500 мл воды и кипятятся в течение 15 минут, после чего настой процеживают, остужают, в него опускают ткань для компресса и неплотно накладывают на больное место. Достаточно применять такие компрессы 3-4 дня, но ежедневно нужно готовить свежий отвар.
- С этой же целью можно использовать отвар лапчатки (15г:200.0), настой травы зверобоя или тысячелистника (15г:200.0).
- Компресс из трехцветных фиалок: 2 чайные ложки сухих фиалок настаивают в чашке кипятка, получившийся настой сливают, остужают и используют для компрессов на пораженные места.
- Очень широко используются растворы соли, например ванны с солями Мертвого моря. При правильном комплексном лечении мучительный зуд исчезает быстро, но если он сохраняется, то втирание разведенного яблочного уксуса может в значительной степени облегчить зуд.
- После прекращения мокнутий применяются мази, кремы. Пример мази следующего состава: сок подорожника 15 мл, настойка ландыша 5 мл, настойка валерианы 5 мл, настойка календулы 5 мл, димедрол 1 г, паста цинковая 79 г. Смешать. Наносить на пораженные участки 2-3 раза в день тонким слоем после удаления ранее нанесенной мази растительным маслом.
Для очистки кожи не использовать мыло! Можно использовать масляно-молочную ванну: 1 столовая ложка оливкового масла и 200 мл молока добавляются в ванну.
Следует придерживаться правила: каждые 3-4 дня препараты наружной терапии следует менять между собой для предупреждения развития побочных эффектов.
Здоровья вам, дорогие читатели! Если остались или возникли вопросы, задавайте.
Источник

