Современные лечение атопический дерматита
а) Интерферон-γ. Известно, что ИНФ-γ подавляет IgE-реакции и ингибирует пролиферацию и функцию клеток Th2. Несколько исследований пациентов с АД, в том числе многоцентровое двойное слепое исследование с плацебо-контролем и два долгосрочных открытых исследования, показали, что лечение рекомбинантным ИНФ-γ человека приводит к клиническому улучшению.
Уменьшение клинической тяжести АД коррелировало со способностью ИНФ-γ уменьшать общее количество циркулирующих эозинофилов. В качестве побочных действий обычно наблюдались гриппоподобные симптомы в самом начале курса лечения.
б) Омализумаб. Лечение пациентов с тяжелым АД и повышенными сывороточными уровнями IgE с помощью моноклонального анти-IgE оказалось неэффективным у трех взрослых пациентов, но дало значительное улучшение у трех пациентов-подростков. В открытом исследовании одиннадцати взрослых больных атопическим дерматитом с высоким уровнем IgE, получающих анти-IgE терапию, у нескольких пациентов было показано значительное улучшение, у некоторых эффект отсутствовал, а у некоторых пациентов было отмечено ухудшение (при оценке симптоматики по SCORAD).
Примечательно, что не было обнаружено специфических маркеров, которые бы позволили идентифицировать потенциальных респондеров.
в) Аллерген-специфическая иммунотерапия. В отличие от аллергического ринита и экзогенной астмы, иммунотерапия при лечении АД оказалась неэффективной. Имеются единичные сообщения как об улучшении, так и об ухудшении заболевания в результате иммунотерапии. Недавнее исследование специфической иммунотерапии, которая проводилась взрослым пациентам, страдающим АД с сенсибилизацией на клещей домашней пыли, в течение 12 месяцев, показала улучшение индекса SCORAD, а также уменьшение потребности в топических стероидах.
Однако для определения роли иммунотерапии при этом заболевании необходимы дальнейшие исследования. Совсем недавно в контролируемом исследовании сублингвальной иммунотерапии была показана эффективность этого метода лечения у детей, сенсибилизированных к пылевому клещу. Эти данные нуждаются в проверке и воспроизведении на больших популяциях детей с учетом данных о естественном течении атопического дерматита.
г) Экстракорпоральный фотофорез. Экстракорпоральный фотофорез заключается в воздействии на лейкоциты пациента экстракорпорального УФА-облучения после приема псоралена. У нескольких пациентов с тяжелым, устойчивым к лечению АД после применения экстракорпорального фотофореза и местных глюкокортикоидов наблюдалось клиническое улучшение кожных очагов в сочетании со снижением уровней IgE.

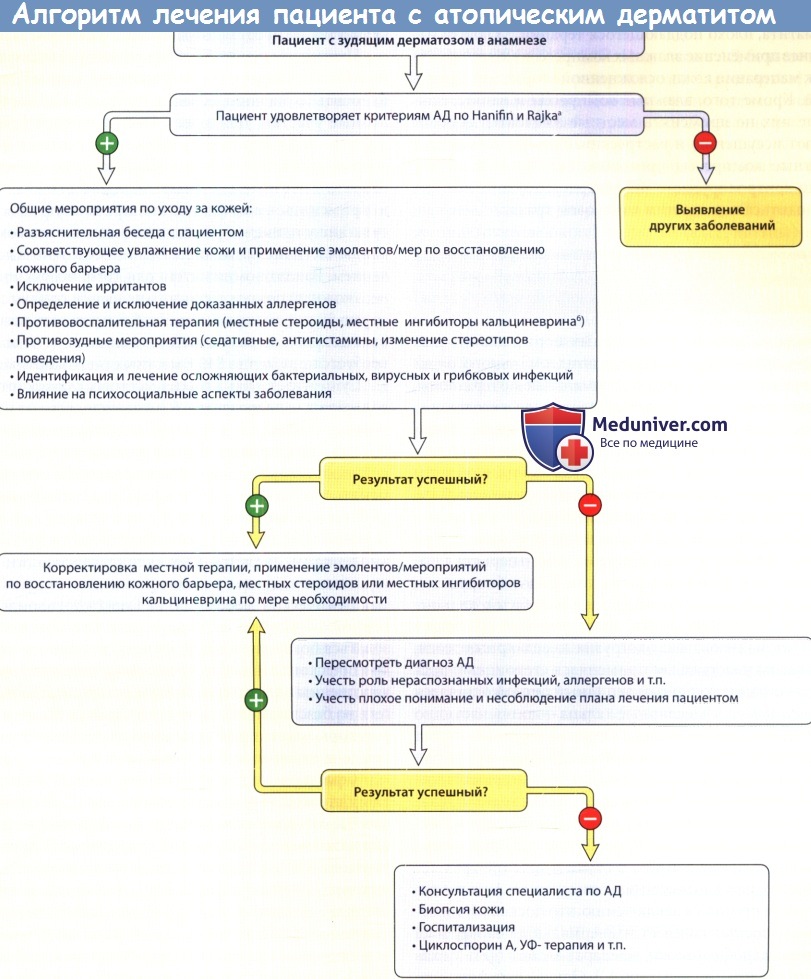
Алгоритм ведения пациента с атопическим дерматитом (АД).
Терапия второго выбора при возможности серьезных побочных эффектов.
д) Пробиотики при атопическом дерматите. Назначение до родов пробиотика Lactobacillus rhamnosus штамма GG уменьшало заболеваемость атопическим дерматитом (АД) у детей группы риска в течение первых двух лет жизни. Матери ежедневно в течение 4 недель до родов принимали либо плацебо, либо Lactobacillus GG, а после родов лечение получали в течение 6 месяцев либо мать (в случае грудного вскармливания), либо ребенок. В контрольном исследовании в возрасте 4 лет у детей оценивали способность противостоять развитию атопического дерматита (АД). Результаты показали, что профилактическое действие Lactobacillus GG на АД продолжалось и после грудного возраста.
Во втором исследовании у детей с атопическим дерматитом (АД), которые получали два штамма Lactobacillus в течение 6 недель, наблюдалось улучшение течения экземы по сравнению с группой пациентов, которые получали плацебо, хотя в индексе SCORAD значительных изменений выявлено не было. Ответ на лечение был более выраженным у пациентов с положительным результатом кожных игольных тестов (прик-тестов) и повышенными уровнями IgE. В еще одном исследовании с плацебо-контролем у детей с АД умеренной и тяжелой степени, которые получали L. fermentum в течение 8 недель, было отмечено стойкое улучшение индекса SCORAD на 16 неделе.
Эти исследования подтверждают, что пробиотики, или по крайней мере, некоторые штаммы Lactobacillus, могут оказывать длительный превентивный эффект в отношении заболеваемости атопическим дерматитом в некоторых подгруппах пациентов. Для определения оптимальной терапии [маршрута доставки (непосредственно ребенку или через материнское молоко); длительности лечения; штамма Lactobacillus], а также действующих при этой терапии механизмов, требуются дополнительные исследования различных подгрупп пациентов.
Недавний мета-анализ показал незначительную роль пробиотиков у детей со средней тяжестью и тяжелым атопическим дерматитом в отношении снижения балла по SCORAD (среднее отклонение по сравнению с группой контроля -3,01,95% доверительный интервал от -5,36 до -0,66, Р < 0,1 ).
Длительность назначения пробиотика, возраст и тип пробиотика не оказывали никакого эффекта на результат. Другой мета-анализ показал, что современные данные в большей степени свидетельствуют в пользу эффективности пробиотиков при атопическом дерматите у детей как профилактических средств, нежели препаратов, обладающих лечебным эф-феектом. В отличие от прошлых исследований, было показано, что добавление Lactobacillus GG в пищу во время беременности и раннего детства не уменьшает ни частоту развития атопического дерматита, ни тяжесть заболевания у пораженных детей.
Более того, добавление лактобатерий в пищу ассоциировано с увеличением частоты повторных приступов обструктивного бронхита. По данным Кокрановского обзора пробиотики не являются эффективной терапией экземы у детей, при этом применение пробиотиков связано с некоторым риском побочных эффектов.
е) Китайские лекарственные травы при атопическом дерматите. Несколько клинических исследований с плацебо-контролем показывают, что благоприятный эффект у пациентов с тяжелым АД отмечается при лечении препаратами традиционной китайской фитотерапии. Они значительно уменьшали кожное заболевание и облегчали зуд. Благоприятное воздействие китайской фитотерапии, однако, часто носит временный характер, а эффективность может уменьшаться, несмотря на продолжающееся лечение. Возможность гепатотоксичности, сердечно-сосудистых осложнений и реакций по типу идиосинкразии остается серьезной проблемой.
Необходимо уточнить специфические ингредиенты трав, причем обнаружено, что некоторые препараты «заражены» кортикостероидами. В настоящее время китайская фитотерапия АД остается экспериментальным методом.
ж) Витамин Д при атопическом дерматите. Пилотное рандомизированное двойное слепое плацебо контролируемое исследование было посвящено пользе добавления в пищу витамина D. Оно было выполнено с февраля по март в г. Бостоне. Одиннадцать детей преимущественно с легким течением атопического дерматита получали либо витамин D (1000 ME эргокальциферола), либо плацебо один раз в день в течение месяца.
Баллы IGA улучшились у четверых из шести пациентов в группе витамина D (80%), по сравнению с одним из пяти в группе плацебо (р < 0,04). Кроме того, отмечено снижение баллов EASI в группе витамина D по сравнению с плацебо, хотя отличия и не были статистически значимыми. Кроме того, проведено контролируемое исследование, в котором 14 здоровых добровольцев и 14 больных атопическим дерматитом получали 4000 ME витамина D3 (холекальциферол) перорально раз в день в течение месяца.
Экспрессия АМР кателицидина была достоверно выше в биоптатах кожных высыпаний у больных атопическим дерматитом, чем в биоптатах кожи здоровых людей или непораженной кожи больных атопическим дерматитом. Эти данные подтверждают роль перорально поступающего витамина D в нормализации врожденного иммунного ответа у больных атопическим дерматитом.
з) Образовательные программы как метод лечения. Образовательные программы также можно рассматривать в качестве одного из методов лечения атопического дерматита. В рандомизированных контролируемых исследованиях было показано, что образование в отношении заболевания способствует улучшению субъективного качества жизни и объективному уменьшению тяжести экземы. Образование больных атопическим дерматитом может включать комплексное обучение на базе медицинских центров для пациентов и их семей, выдаваемые на руки пособия и схемы по уходу, группы поддержки пациентов и их семей, а также доступные через интернет медиа пособия.
— Рекомендуем далее ознакомиться со статьей «У кого встречается нумулярная экзема (дискоидная экзема, discoid eczema)? Диагностика и лечение»
Оглавление темы «Лечение атопического дерматита.»:
- Увлажнение кожи при местном лечении атопического дерматита
- Местное противовоспалительное лечение при атопическом дерматите
- Выявление факторов провоцирующих атопический дерматит и их ликвидация
- Препараты дегтя в лечении атопического дерматита
- Солнце и фототерапия при атопическом дерматите
- Госпитализация при атопическом дерматите и системное лечение
- Альтернативное современное лечение атопического дерматита
Лечение атопического дерматита – это всегда актуальный вопрос в практике врачей дерматологов. Именно эта патология относится к самым распространённым дерматологическим заболеваниям, но, несмотря на это, пока не существует универсального метода лечения, который мог бы быть панацеей для пациентов с атопическим дерматитов. Однако исследования в этом направлении активно ведутся, и ежегодно представляются новые методы борьбы с проблемой. Именно о современных методах лечения атопического дерматита в эксклюзивном интервью для estet-portal.com рассказала кандидат медицинских наук, доцент кафедры кожных и венерических болезней ВНМУ им. Н.И. Пирогова, врач дерматовенеролог унивесальной дерматологической клиники EuroDerm — Марина Анфилова.
Как часто в своей практике Вы сталкиваетесь с атопическим дерматитом?
Атопический дерматит – достаточно широко распространенная проблема. Среди популяции это заболевание занимает, в среднем, от 14 до 30 %. При чем, наибольшая распространенность наблюдается среди детей (в среднем, от 10 до 30 %), и менее распространена патология среди взрослых (от 4 до 10 %). С атопическим дерматитом наиболее часто я сталкиваюсь в детской дерматологии.
Практически каждому второму пациенту, который приходит ко мне на прием c жалобами на зуд кожи, сухость и наличие различных вариантов сыпи, я выставляю диагноз атопический дерматит.
В прогнозировании атопического дерматита большое значение имеет наследственный фактор, потому что в основе развития патологии лежит генетически обусловленный дефект иммунного ответа. Если оба родителя здоровы – риск развития у ребенка атопического дерматита составляет, в среднем, от 10 до 20 %. Если один из родителей болен атопическим дерматитом, вазомоторным ринитом или бронхиальной астмой – этот риск будет равняться 10-40 %, а если оба родителя больны одним из вышеперечисленных заболеваний — риск развития атопического дерматита у ребенка будет составлять уже от 40 до 80%.
Какие симптомы при атопическом дерматите беспокоят пациентов больше всего?
При атопическом дерматите пациентов будет беспокоить ощущение зуда и наличие сыпи. Если мы говорим о проявлениях атопического дерматита в раннем детском возрасте – здесь есть свои особенности. Прежде всего, малышей и их родителей будет беспокоить наличие сыпи на сгибательных поверхностях локтевых суставов, в подколенных ямках, на коже лица, живота, ягодиц и даже аногенитальной зоны. Сыпь в одинаковой степени беспокоит пациентов в любое время суток. Кроме того, важным симптомом, беспокоящим пациентов, является сухость кожи. Мама больного ребенка зачастую говорит, что его кожа была суховата уже сразу после рождения. Если к врачу обращается пациент старшего возраста, например, подросток, он тоже отмечает, что у него всегда была необходимость в увлажнении кожи после принятия душа или других водных процедур. Особенно актуальной для пациентов проблема сухости кожи становится с наступлением холодного времени года. Также пациентов, особенного младшего возраста, беспокоит повышенная чувствительность к определённым продуктам питания. Родители отмечают, что когда они дают ребенку, например, куриное яйцо, виноград или цитрусовые – у него появляются мелкие папулезные элементы на определенных участках кожи, которые со времени могут либо самостоятельно исчезать, после лечения или без него, либо же распространяться по коже. Пациентов постарше беспокоить локализованная сыпь, возникающая на ладонях, либо на отдельных участках кожи, к примеру, на задней поверхности шеи, груди, спины, в аногенитальной области.
Если говорить о лечении атопического дерматита, что принципиально нового появилось в последнее время?
Принципиально новыми, безусловно, являются препараты для иммунобиологической терапии атопического дерматита, которые позволяют существенно улучшить качество жизни пациентов с атопическим дерматитом и продлить ремиссию на достаточно длительный период времени. Мишенями при такой терапии являются интерлейкины 4, 13 и 31, тимико-стромальный лимфопоэтин, различные виды фосфодиэстераз и ингибиторы янус-киназы. Безусловно, разработки этих препаратов находятся на разных фазах клинических исследований. Но те исследования, которые уже опубликованы, вселяют очень серьёзную надежду на то, что мы сможем достаточно хорошо контролировать проявления атопического дерматита, и очень сложные пациенты, которые нуждаются в системном лечении, смогут получать адекватную терапию.
Что Вы считаете самым главным фактором в лечении атопического дерматита, обуславливающим эффективность терапии?
В лечении атопического дерматита самым главным фактором, по моему мнению, является, во-первых, адекватное восприятие родителями пациента самого заболевания, и четкое понимание тактики его бытового ведения, которое должно быть разъяснено адекватным, современным, думающим доктором дерматологом.
На современном этапе очень много уходовых моментов, в которых нуждаются пациенты с атопическим дерматитом, были пересмотрены.
При атопическом дерматите дерматологи сегодня разрешают купать пациентов, при чем, купать по необходимости, а также употреблять в пищу абсолютно все, в соответствии с прикормом, с самого раннего возраста. Если у пациента не доказана пищевая аллергия – нет необходимости в введении ограничительной, так называемой, элиминационной диеты. Пациентам также разрешается иметь домашних животных – кошек и собак. Очень важно уведомить пациента о тактике ведения атопического дерматита при обострении заболевания, а также при долгосрочном контроле, то есть, о тактике поддерживающего лечения. Ведь сейчас в нашем арсенале есть очень много средств, позволяющих обеспечить длительную ремиссию атопического дерматита. Пациенты должны четко понимать, в результате чего у них обостряется заболевание, и если провокатором являются какие-то пищевые агенты, безусловно, есть необходимость в элиминационной диете. Если же мама пациента или сам пациент утверждает, что у него нет пищевой аллергии, и никакие продукты не провоцируют обострение сыпи — нет необходимости ограничивать пациента в чем-либо. Но мы также четко должны понимать, что пациент с атопическим дерматитом не должен переедать, и не должен поправляться, Если пациент будет поправляться – это может повлечь за собой ухудшение его состояния. В отношении бытовых моментов очень важным является и то, чем пациент будет стирать одежду, как будет убирать в том помещении, где он живет и работает, потому что, например, влияние пылевых клещей на провокацию бронхиальной астмы, вазомоторного ринита и атопического дерматита достаточно велико. Эти моменты доктор дерматолог должен очень четко рассказать пациенту, и обучить его, как он должен откорректировать свой способ жизни.
Появления каких новинок в лечении атопического дерматита Вы ожидаете в ближайшее время?
Больше всего я ожидаю появления новых форм препаратов, и завершения клинических исследований по вышеперечисленным препаратам, которые относятся к иммунобиологической терапии, а также внедрения и регистрации их в нашей стране. Если большое количество пациентов сможет позволить себе эти препараты – это будет очень большая победа и большой подарок для них. Также пациенты с атопическим дерматитом вынуждены практически всегда использовать базовую увлажняющую терапию, и эти препараты должны быть доступны и удобны для применения. Поэтому появление различных стиков, кремов вудобных расфасовках, а также лосьонов и жирных мазей для базовой уходовой терапии, в зависимости от места локализации сыпи и степени поражения, очень актуально для пациентов с атопическим дерматитом.
Читайте также: Роль дисбактериоза кишечника в развитии атопического дерматита
Что такое атопический дерматит
Атопический дерматит хроническое аллергическое воспалительное заболевание кожи, сопровождающееся зудом. Заболевание обычно начинается в раннем возрасте, у 45% детей первый эпизод атопического дерматита происходит в первые 6 месяцев жизни, у 60% – в течение первого года жизни. Заболевание имеет три стадии развития, которые могут разделяться периодами ремиссии или переходить одна в другую.
С возрастом изменяются как внешние проявления, вид высыпаний, так и места их локализации. Бывает так, что заболевание заканчивается на одной из стадий, переходя в стойкую пожизненную ремиссию.
Фото: атопический дерматит у детей
Предполагается, что к развитию атопического дерматита приводит сочетанное воздействие нескольких факторов. В первую очередь это врожденная особенность строения кожи у таких людей (уменьшенное содержание одного из структурных белков кожи – филлагрина, уменьшение продукции церамидов (липидов)). Кроме того, предполагается участие IgE (иммуноглобулины Е), отвечающих за аллергические реакции немедленного типа (атопию), склонность к его гипрепродукции также закладывается до рождения ребенка.
Однако, часть пациентов с атопическим дерматитом (по разным данным от 40 до 60%), не имеют IgE-опосредованной сенсибилизации, у них не удается подтвердить наличие атопии. Поэтому принято разделять истинную атопическую экзему (экзогенная экзема) и эндогенный атопический дерматит (атопиеподобный дерматит) или же, согласно номенклатуре Европейского респираторного общества, две формы заболевания: extrinsic (связанная с сенсибилизацией к внешним аллергенам и характеризуется повышением уровня IgE) и intrinsic (без атопии).
Диагностика атопического дерматита
Диагностика атопического дерматита основывается преимущественно на клинических данных. Чаще всего используют критерии, разработанные Hanifin и Rajka в 1980 г.
Основные критерии:
- Зуд кожи даже при наличии минимальных проявлений на коже;
- Типичная морфология и локализация высыпаний: дети первых двух лет жизни –эритема, папулы, микровезикулы с локализацией на лице и наружных (разгибательных) поверхностях конечностей; дети старшего возраста – папулы, лихинификация симметричных участков внутренних (сгибательных) поверхностей конечностей; подростки и взрослые — выраженная лихинификация и сухость кожи, покрытые чешуйками пятна и папулы, распложенные в суставных сгибах, на лице и шее, плечах и в области лопаток, по наружной поверхность верхних и нижних конечностей, пальцев рук и ног.
- Личная иили семейная история атопии (наличие других аллергических заболеваний у пациента или родственников).
- Хроническое или рецидивирующее течение.
Дополнительные (малые) критерии:
- Повышенный уровень общего и специфических IgE-антител, положительны кожные тесты с аллергенами.
- Пищевая и/или лекарственная аллергия.
- Начало заболевания в раннем детском возрасте (до 2-х лет).
- Гиперлинейность, усиление кожного рисунка ладоней (складчатые) и подошв.
- Pityriasis alba (белесоватые пятна на коже лица, плечевого пояса).
- Фолликулярный гиперкератоз («роговые» папулы на боковых поверхностях плеч, предплечий, локтей).
- Шелушение, ксероз (сухость кожи).
- Неспецифические дерматиты рук и ног.
- Частые инфекционные поражения кожи (стафилококковой, грибковой, герпетической природы).
- Белый дермографизм.
- Бледность или эритема (покраснение) лица.
- Зуд при повышенном потоотделении.
- Складки на передней поверхности шеи.
- Периорбитальная гиперпигментация (темные круги вокруг глаз — аллергическое сияние). — Линия Деньи-Моргана (продрльная суборбитальная складка на нижнем веке)
- Экзема сосков.
- Хейлит.
- Рецидивирующий конъюнктивит.
- Кератоконус (коническое выпячивание роговицы).
- Передние субкапсулярные катаракты.
- Влияние стресса, факторов окружающей среды.
- Непереносимость шерсти, обезжиривающих растворителей.
Для постановки диагноза достаточно 3х основных критериев и не менее 3х дополнительных. Факторы, провоцирующие обострение атопического дерматита: эмоциональный стресс.
Аллергены и атопический дерматит
Пищевая аллергия часто встречается у пациентов с атопическим дерматитом и может протекать по разным механизмам: как в виде немедленных реакций, так и отсроченных до 6-48 часов. К пищевым аллергенам, часто провоцирующим обострения у детей относятся:
- коровье молоко
- куриное яйцо
- рыба
- пшеница
- соя
- арахис и орехи
Продукты питания, содержащие либераторы гистамина либо его избыточное количество, могут обострять течение атопического дерматита посредством неаллергических реакций. После 3х лет дети часто перерастают пищевую аллергию, но широко распространенной остается повышенная чувствительность к аэроаллергенам (попадающим на кожу из воздуха) – домашней пыли, пылевым клещам, перхоти животных.
Атопический дерматит и микроорганизмы
Большинство пациентов с атопическим дерматитом являются носителями S. aureus (золотистого стафилококка), который часто может усугублять кожные проявления заболевания. Пациенты с атопическим дераматитом также подвержены развитию герпетической инфекции (Herpes simplex virus). Грибковая инфекция (Malassezia supp.) также часто возникает у пациентов с атопическим дерматитом.
Раздражающие факторы
Часто одежда из грубой или шерстяной ткани механически раздражает кожу и вызывает обострение атопического дерматита и экземы. Химические раздражители, в том числе мыла и моющие средства, парфюмерия и косметика также могут иметь значение. Повышенная сухость воздуха усиливает потерю воды с поверхности кожи и ухудшает проявления атопического дерматита.
В зависимости от возраста значимость тех или иных провоцирующих факторов меняется.
(по «Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL»)
Лабораторные и инструментальные исследования.
- Клинический анализ крови (наличие эозинофилии является неспецифическим признаком).
- Определение аллергенспецифических IgE в сыворотке крови и проведение кожного тестирования (при отсутствии острых проявлений АтД) помогают оценить сенсибилизацию к пищевым продуктам. Диагностическая чувствительность и специфичность значительно варьируют для различных пищевых продуктов, систем считывания и возрастных групп. При этом нужно учитывать, что положительные результаты тестов не доказывают наличие аллергии и должны подтверждаться провокационными тестами или элиминационной диетой. Более полезны отрицательные результаты, позволяющие доказать отсутствие участия пищевого продукта в механизме заболевания.
- Такие тесты, как определение цитотоксичности лимфоцитов, дегрануляции базофилов (тучных клеток) и сывороточного IgG (или подклассов) недостаточно информативны и не должны использоваться.
- Лучшие диагностические результаты дают стандартизированные контролированные врачом пищевые провокационные пробы (в России недоступны) или назначение элиминационно-провокационной диеты для определения роли пищевого продукта в заболевании.
- Определение общего IgE. У многих пациентов с АтД определяется выраженное увеличение его уровня, хотя низкий уровень IgE не служит критерием для исключения диагноза АтД и не указывает на отсутствие атопии.
Лечение и профилактика атопического дерматита
Немедикаментозное лечение основано на уменьшении контакта с причинно-значимыми аллергенами и раздражающими факторами. Для пациентов с атопическим дерматитом не существует универсальной рекомендованной диеты. Ограничения в пище предписывают только пациентам с установленной гиперчувствительностью к конкретным пищевым продуктам. Пациенты, не имеющие атопии, не нуждаются в каких-либо ограничениях, за исключением случаев неаллергических реакций.
Эмоленты в лечении атопического дерматита
Использование смягчающих (эмолентов) и увлажняющих средств является основой терапии атопического дерматита. Основная особенность заболевания – выраженная сухость кожи, обусловленная дисфункцией кожного барьера с повышенной чрескожной потерей воды. Этот процесс обычно сопровождается интенсивным зудом и воспалением. Применении эмолентов позволяет восстановить водно-липидный слой и барьерные функции кожи, применять их необходимо постоянно, даже при отсутствии видимого воспаления.
В зависимости от стадии и локализации АтД применяются различные формы эмолентов/увлажняющих средств – лосьоны, кремы, мази. Средства ухода в виде крема должны наноситься на очищенную кожу за 15мн. до нанесения местных противовоспалительных лекарственных средств, в виде мазей – через 15 мин. после них.
Необходим правильный и ежедневный уход за кожей. Рекомендовано ежедневное купание в теплой воде (32-35 гр), продолжительностью не более 10-15 минут. Следует использовать средства с мягкой моющей основой с рН 5,5, не содержащие щелочи (исключить мыло). Кожу не следует растирать различными губками, щеткам пр. После купания необходимо аккуратно промокнуть кожу мягким хлопковым материалом, не растирая и не вытирая её досуха, и нанести смягчающее/увлажняющее средство.
Местные (топические) противовоспалительные лекарственные средства.
Местные глюкокортикостероиды (МГКС) – препараты первой линии в лечении обострений атопического дерматита, и стартовая терапия в лечении средне-тяжелых и тяжелых форм заболевания. Кроме противовоспалительного эффекта, терапия топическими глюкокортикостероиды (ГКС) уменьшает колонизацию кожи S. aureus и, следовательно, оказывает воздействие на дополнительный триггерный (пусковой) фактор атопического дерматита. Возможны различные схемы и режимы применения МГКС. Возможно назначение более сильных препаратов на первом этапе с последующим переходом на более слабые, применение интермиттирующей схемы терапии на втором этапе. Не рекомендуется разведение (смешивание) готовых лекарственных форм МГКС с индифферентным кремами, мазями, эмолентами, это не снижает вероятность побочного действия, но существенно снижает эффективность терапии. При инфекционных осложнениях АтД (бактериальных и грибковых инфекциях кожи) применяются комбинированные препараты (МГКС + местный антибиотик иили противогрибковый препарат).
Местные ингбиторы кальциневрина
Пимекролимус и такролимус используются в качестве второй линии терапии при легком и средне-тяжелом течении АтД. Могут применяться более длительными курсами, чем МГКС, в т.ч. по интермиттирующей схеме. В США и Европе крем пимекролимуса 1% и мазь такролимуса 0,03% утверждены для лечения АтД у детей старше 2 лет и взрослых. Мазь такролимуса 0,1% применяют только у взрослых и подростков
Системная терапия атопического дерматита
Антигистаминные препараты. Терапевтическая ценность антигистаминных препаратов основывается главным образом на их седативном эффекте, они используются как краткосрочное дополнение к местному лечению в течение обострений, сопровождающихся интенсивным зудом. Дополнительным показанием служит наличие у части больных респираторных форм атопии, в этом случае предпочтение должно отдаваться антигистаминным препаратам II поколения. Системные глюкокортикостероиды. Используются при тяжелом течении АтД коротким курсами. Убедительных доказательств их эффективности в сравнении с МГКС нет. Известно, что по окончании терапии системными ГКС заболевание часто рецидивирует. Кортикостероиды в виде длительной системной терапии ассоциируются с развитием ряда побочных эффектов (нарушение роста, остеопороз, катаракта, лимфопения и др.). В острых случаях АД краткосрочная системная терапия ГКС может быть эффективна, но следует избегать длительного применения системных коритикостероидов у детей.
Иммуносупрессивная терапия. Циклоспорин А, Азатиоприн. Возможно использование этих препаратов при тяжелом упорном течении АтД, но их токсичность и наличие большого числа побочных эффектов ограничивают применение данных препаратов.
Фототерапия. Лечение АД фототерапией представляет собой стандартную терапию второй линии взрослых пациентов, в период обострения часто используется в комбинации с кортикостероидами. Фототерапия у детей до 12 лет применяется лишь в исключительных случаях. На сегодняшний днь не получена информация об отдаленных эффектах УФ терапии.
Иммунотерапия. Аллергенспецифическая иммунотерапия (АСТТ) с пищевыми аллергенами не показала своей эффективности в лечении АтД.
По материалам Аллергология и иммунология / Под общей ред. А.А.Баранова и Р.М. Хаитова (2008-2009), Доказательная аллергология-иммунология / П.В. Колхир (2010), Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL (2006)


