Современные методы лечение атопического дерматита
а) Интерферон-γ. Известно, что ИНФ-γ подавляет IgE-реакции и ингибирует пролиферацию и функцию клеток Th2. Несколько исследований пациентов с АД, в том числе многоцентровое двойное слепое исследование с плацебо-контролем и два долгосрочных открытых исследования, показали, что лечение рекомбинантным ИНФ-γ человека приводит к клиническому улучшению.
Уменьшение клинической тяжести АД коррелировало со способностью ИНФ-γ уменьшать общее количество циркулирующих эозинофилов. В качестве побочных действий обычно наблюдались гриппоподобные симптомы в самом начале курса лечения.
б) Омализумаб. Лечение пациентов с тяжелым АД и повышенными сывороточными уровнями IgE с помощью моноклонального анти-IgE оказалось неэффективным у трех взрослых пациентов, но дало значительное улучшение у трех пациентов-подростков. В открытом исследовании одиннадцати взрослых больных атопическим дерматитом с высоким уровнем IgE, получающих анти-IgE терапию, у нескольких пациентов было показано значительное улучшение, у некоторых эффект отсутствовал, а у некоторых пациентов было отмечено ухудшение (при оценке симптоматики по SCORAD).
Примечательно, что не было обнаружено специфических маркеров, которые бы позволили идентифицировать потенциальных респондеров.
в) Аллерген-специфическая иммунотерапия. В отличие от аллергического ринита и экзогенной астмы, иммунотерапия при лечении АД оказалась неэффективной. Имеются единичные сообщения как об улучшении, так и об ухудшении заболевания в результате иммунотерапии. Недавнее исследование специфической иммунотерапии, которая проводилась взрослым пациентам, страдающим АД с сенсибилизацией на клещей домашней пыли, в течение 12 месяцев, показала улучшение индекса SCORAD, а также уменьшение потребности в топических стероидах.
Однако для определения роли иммунотерапии при этом заболевании необходимы дальнейшие исследования. Совсем недавно в контролируемом исследовании сублингвальной иммунотерапии была показана эффективность этого метода лечения у детей, сенсибилизированных к пылевому клещу. Эти данные нуждаются в проверке и воспроизведении на больших популяциях детей с учетом данных о естественном течении атопического дерматита.
г) Экстракорпоральный фотофорез. Экстракорпоральный фотофорез заключается в воздействии на лейкоциты пациента экстракорпорального УФА-облучения после приема псоралена. У нескольких пациентов с тяжелым, устойчивым к лечению АД после применения экстракорпорального фотофореза и местных глюкокортикоидов наблюдалось клиническое улучшение кожных очагов в сочетании со снижением уровней IgE.

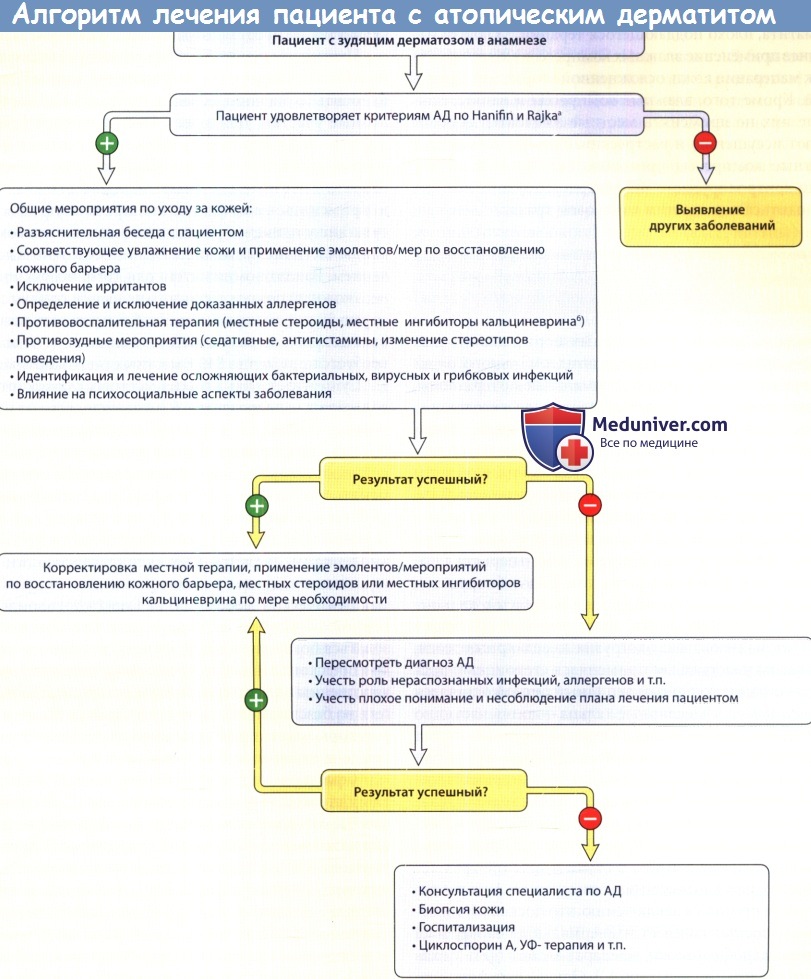
Алгоритм ведения пациента с атопическим дерматитом (АД).
Терапия второго выбора при возможности серьезных побочных эффектов.
д) Пробиотики при атопическом дерматите. Назначение до родов пробиотика Lactobacillus rhamnosus штамма GG уменьшало заболеваемость атопическим дерматитом (АД) у детей группы риска в течение первых двух лет жизни. Матери ежедневно в течение 4 недель до родов принимали либо плацебо, либо Lactobacillus GG, а после родов лечение получали в течение 6 месяцев либо мать (в случае грудного вскармливания), либо ребенок. В контрольном исследовании в возрасте 4 лет у детей оценивали способность противостоять развитию атопического дерматита (АД). Результаты показали, что профилактическое действие Lactobacillus GG на АД продолжалось и после грудного возраста.
Во втором исследовании у детей с атопическим дерматитом (АД), которые получали два штамма Lactobacillus в течение 6 недель, наблюдалось улучшение течения экземы по сравнению с группой пациентов, которые получали плацебо, хотя в индексе SCORAD значительных изменений выявлено не было. Ответ на лечение был более выраженным у пациентов с положительным результатом кожных игольных тестов (прик-тестов) и повышенными уровнями IgE. В еще одном исследовании с плацебо-контролем у детей с АД умеренной и тяжелой степени, которые получали L. fermentum в течение 8 недель, было отмечено стойкое улучшение индекса SCORAD на 16 неделе.
Эти исследования подтверждают, что пробиотики, или по крайней мере, некоторые штаммы Lactobacillus, могут оказывать длительный превентивный эффект в отношении заболеваемости атопическим дерматитом в некоторых подгруппах пациентов. Для определения оптимальной терапии [маршрута доставки (непосредственно ребенку или через материнское молоко); длительности лечения; штамма Lactobacillus], а также действующих при этой терапии механизмов, требуются дополнительные исследования различных подгрупп пациентов.
Недавний мета-анализ показал незначительную роль пробиотиков у детей со средней тяжестью и тяжелым атопическим дерматитом в отношении снижения балла по SCORAD (среднее отклонение по сравнению с группой контроля -3,01,95% доверительный интервал от -5,36 до -0,66, Р < 0,1 ).
Длительность назначения пробиотика, возраст и тип пробиотика не оказывали никакого эффекта на результат. Другой мета-анализ показал, что современные данные в большей степени свидетельствуют в пользу эффективности пробиотиков при атопическом дерматите у детей как профилактических средств, нежели препаратов, обладающих лечебным эф-феектом. В отличие от прошлых исследований, было показано, что добавление Lactobacillus GG в пищу во время беременности и раннего детства не уменьшает ни частоту развития атопического дерматита, ни тяжесть заболевания у пораженных детей.
Более того, добавление лактобатерий в пищу ассоциировано с увеличением частоты повторных приступов обструктивного бронхита. По данным Кокрановского обзора пробиотики не являются эффективной терапией экземы у детей, при этом применение пробиотиков связано с некоторым риском побочных эффектов.
е) Китайские лекарственные травы при атопическом дерматите. Несколько клинических исследований с плацебо-контролем показывают, что благоприятный эффект у пациентов с тяжелым АД отмечается при лечении препаратами традиционной китайской фитотерапии. Они значительно уменьшали кожное заболевание и облегчали зуд. Благоприятное воздействие китайской фитотерапии, однако, часто носит временный характер, а эффективность может уменьшаться, несмотря на продолжающееся лечение. Возможность гепатотоксичности, сердечно-сосудистых осложнений и реакций по типу идиосинкразии остается серьезной проблемой.
Необходимо уточнить специфические ингредиенты трав, причем обнаружено, что некоторые препараты «заражены» кортикостероидами. В настоящее время китайская фитотерапия АД остается экспериментальным методом.
ж) Витамин Д при атопическом дерматите. Пилотное рандомизированное двойное слепое плацебо контролируемое исследование было посвящено пользе добавления в пищу витамина D. Оно было выполнено с февраля по март в г. Бостоне. Одиннадцать детей преимущественно с легким течением атопического дерматита получали либо витамин D (1000 ME эргокальциферола), либо плацебо один раз в день в течение месяца.
Баллы IGA улучшились у четверых из шести пациентов в группе витамина D (80%), по сравнению с одним из пяти в группе плацебо (р < 0,04). Кроме того, отмечено снижение баллов EASI в группе витамина D по сравнению с плацебо, хотя отличия и не были статистически значимыми. Кроме того, проведено контролируемое исследование, в котором 14 здоровых добровольцев и 14 больных атопическим дерматитом получали 4000 ME витамина D3 (холекальциферол) перорально раз в день в течение месяца.
Экспрессия АМР кателицидина была достоверно выше в биоптатах кожных высыпаний у больных атопическим дерматитом, чем в биоптатах кожи здоровых людей или непораженной кожи больных атопическим дерматитом. Эти данные подтверждают роль перорально поступающего витамина D в нормализации врожденного иммунного ответа у больных атопическим дерматитом.
з) Образовательные программы как метод лечения. Образовательные программы также можно рассматривать в качестве одного из методов лечения атопического дерматита. В рандомизированных контролируемых исследованиях было показано, что образование в отношении заболевания способствует улучшению субъективного качества жизни и объективному уменьшению тяжести экземы. Образование больных атопическим дерматитом может включать комплексное обучение на базе медицинских центров для пациентов и их семей, выдаваемые на руки пособия и схемы по уходу, группы поддержки пациентов и их семей, а также доступные через интернет медиа пособия.
— Рекомендуем далее ознакомиться со статьей «У кого встречается нумулярная экзема (дискоидная экзема, discoid eczema)? Диагностика и лечение»
Оглавление темы «Лечение атопического дерматита.»:
- Увлажнение кожи при местном лечении атопического дерматита
- Местное противовоспалительное лечение при атопическом дерматите
- Выявление факторов провоцирующих атопический дерматит и их ликвидация
- Препараты дегтя в лечении атопического дерматита
- Солнце и фототерапия при атопическом дерматите
- Госпитализация при атопическом дерматите и системное лечение
- Альтернативное современное лечение атопического дерматита
Источник
Лечение атопического дерматита – это всегда актуальный вопрос в практике врачей дерматологов. Именно эта патология относится к самым распространённым дерматологическим заболеваниям, но, несмотря на это, пока не существует универсального метода лечения, который мог бы быть панацеей для пациентов с атопическим дерматитов. Однако исследования в этом направлении активно ведутся, и ежегодно представляются новые методы борьбы с проблемой. Именно о современных методах лечения атопического дерматита в эксклюзивном интервью для estet-portal.com рассказала кандидат медицинских наук, доцент кафедры кожных и венерических болезней ВНМУ им. Н.И. Пирогова, врач дерматовенеролог унивесальной дерматологической клиники EuroDerm — Марина Анфилова.
Как часто в своей практике Вы сталкиваетесь с атопическим дерматитом?
Атопический дерматит – достаточно широко распространенная проблема. Среди популяции это заболевание занимает, в среднем, от 14 до 30 %. При чем, наибольшая распространенность наблюдается среди детей (в среднем, от 10 до 30 %), и менее распространена патология среди взрослых (от 4 до 10 %). С атопическим дерматитом наиболее часто я сталкиваюсь в детской дерматологии.
Практически каждому второму пациенту, который приходит ко мне на прием c жалобами на зуд кожи, сухость и наличие различных вариантов сыпи, я выставляю диагноз атопический дерматит.
В прогнозировании атопического дерматита большое значение имеет наследственный фактор, потому что в основе развития патологии лежит генетически обусловленный дефект иммунного ответа. Если оба родителя здоровы – риск развития у ребенка атопического дерматита составляет, в среднем, от 10 до 20 %. Если один из родителей болен атопическим дерматитом, вазомоторным ринитом или бронхиальной астмой – этот риск будет равняться 10-40 %, а если оба родителя больны одним из вышеперечисленных заболеваний — риск развития атопического дерматита у ребенка будет составлять уже от 40 до 80%.
Какие симптомы при атопическом дерматите беспокоят пациентов больше всего?
При атопическом дерматите пациентов будет беспокоить ощущение зуда и наличие сыпи. Если мы говорим о проявлениях атопического дерматита в раннем детском возрасте – здесь есть свои особенности. Прежде всего, малышей и их родителей будет беспокоить наличие сыпи на сгибательных поверхностях локтевых суставов, в подколенных ямках, на коже лица, живота, ягодиц и даже аногенитальной зоны. Сыпь в одинаковой степени беспокоит пациентов в любое время суток. Кроме того, важным симптомом, беспокоящим пациентов, является сухость кожи. Мама больного ребенка зачастую говорит, что его кожа была суховата уже сразу после рождения. Если к врачу обращается пациент старшего возраста, например, подросток, он тоже отмечает, что у него всегда была необходимость в увлажнении кожи после принятия душа или других водных процедур. Особенно актуальной для пациентов проблема сухости кожи становится с наступлением холодного времени года. Также пациентов, особенного младшего возраста, беспокоит повышенная чувствительность к определённым продуктам питания. Родители отмечают, что когда они дают ребенку, например, куриное яйцо, виноград или цитрусовые – у него появляются мелкие папулезные элементы на определенных участках кожи, которые со времени могут либо самостоятельно исчезать, после лечения или без него, либо же распространяться по коже. Пациентов постарше беспокоить локализованная сыпь, возникающая на ладонях, либо на отдельных участках кожи, к примеру, на задней поверхности шеи, груди, спины, в аногенитальной области.
Если говорить о лечении атопического дерматита, что принципиально нового появилось в последнее время?
Принципиально новыми, безусловно, являются препараты для иммунобиологической терапии атопического дерматита, которые позволяют существенно улучшить качество жизни пациентов с атопическим дерматитом и продлить ремиссию на достаточно длительный период времени. Мишенями при такой терапии являются интерлейкины 4, 13 и 31, тимико-стромальный лимфопоэтин, различные виды фосфодиэстераз и ингибиторы янус-киназы. Безусловно, разработки этих препаратов находятся на разных фазах клинических исследований. Но те исследования, которые уже опубликованы, вселяют очень серьёзную надежду на то, что мы сможем достаточно хорошо контролировать проявления атопического дерматита, и очень сложные пациенты, которые нуждаются в системном лечении, смогут получать адекватную терапию.
Что Вы считаете самым главным фактором в лечении атопического дерматита, обуславливающим эффективность терапии?
В лечении атопического дерматита самым главным фактором, по моему мнению, является, во-первых, адекватное восприятие родителями пациента самого заболевания, и четкое понимание тактики его бытового ведения, которое должно быть разъяснено адекватным, современным, думающим доктором дерматологом.
На современном этапе очень много уходовых моментов, в которых нуждаются пациенты с атопическим дерматитом, были пересмотрены.
При атопическом дерматите дерматологи сегодня разрешают купать пациентов, при чем, купать по необходимости, а также употреблять в пищу абсолютно все, в соответствии с прикормом, с самого раннего возраста. Если у пациента не доказана пищевая аллергия – нет необходимости в введении ограничительной, так называемой, элиминационной диеты. Пациентам также разрешается иметь домашних животных – кошек и собак. Очень важно уведомить пациента о тактике ведения атопического дерматита при обострении заболевания, а также при долгосрочном контроле, то есть, о тактике поддерживающего лечения. Ведь сейчас в нашем арсенале есть очень много средств, позволяющих обеспечить длительную ремиссию атопического дерматита. Пациенты должны четко понимать, в результате чего у них обостряется заболевание, и если провокатором являются какие-то пищевые агенты, безусловно, есть необходимость в элиминационной диете. Если же мама пациента или сам пациент утверждает, что у него нет пищевой аллергии, и никакие продукты не провоцируют обострение сыпи — нет необходимости ограничивать пациента в чем-либо. Но мы также четко должны понимать, что пациент с атопическим дерматитом не должен переедать, и не должен поправляться, Если пациент будет поправляться – это может повлечь за собой ухудшение его состояния. В отношении бытовых моментов очень важным является и то, чем пациент будет стирать одежду, как будет убирать в том помещении, где он живет и работает, потому что, например, влияние пылевых клещей на провокацию бронхиальной астмы, вазомоторного ринита и атопического дерматита достаточно велико. Эти моменты доктор дерматолог должен очень четко рассказать пациенту, и обучить его, как он должен откорректировать свой способ жизни.
Появления каких новинок в лечении атопического дерматита Вы ожидаете в ближайшее время?
Больше всего я ожидаю появления новых форм препаратов, и завершения клинических исследований по вышеперечисленным препаратам, которые относятся к иммунобиологической терапии, а также внедрения и регистрации их в нашей стране. Если большое количество пациентов сможет позволить себе эти препараты – это будет очень большая победа и большой подарок для них. Также пациенты с атопическим дерматитом вынуждены практически всегда использовать базовую увлажняющую терапию, и эти препараты должны быть доступны и удобны для применения. Поэтому появление различных стиков, кремов вудобных расфасовках, а также лосьонов и жирных мазей для базовой уходовой терапии, в зависимости от места локализации сыпи и степени поражения, очень актуально для пациентов с атопическим дерматитом.
Читайте также: Роль дисбактериоза кишечника в развитии атопического дерматита
Источник

Атопический дерматит (известен еще под такими названиями, как атопическая экзема, нейродермит) – хроническое воспалительное заболевание кожи с постоянными рецидивами. От атопического дерматита страдают по разным данным от 5 до 10% населения, но наиболее часто это заболевание диагностируется у детей. Начинается атопический дерматит чаще всего на первом году жизни ребенка, тяжело переносится пациентами, проявляется выраженной сухостью, краснотой, часто просто нестерпимым зудом кожи. Сыпь располагается на лбу и щеках, на волосистой части головы, в период обострения может распространяться на грудь, руки, ноги и другие части тела. Высыпания при расчесывании кожи могут нагнаиваться. Атопический дерматит не заразный. Болезнь может продолжаться очень долго, иногда она преследует человека всю жизнь
Какие факторы приводят к заболеванию атопическим дерматитом
 |
| Атопический дерматит порой вызывает нестерпимый зуд |
Предположительно, к развитию атопического дерматита приводит действие нескольких факторов:
- Генетическая предрасположенность — это основная причина заболевания. Если родители ребенка болеют аллергическими заболеваниями, риск появления заболевания намного выше. Атопический дерматит не передается на генном уровне, скорее, ребенок наследует предрасположенность к раздражению от каких-либо веществ.
- Окружающая среда — резкий рост числа больных с атопическим дерматитом в последнее десятилетие связывают с общим ухудшением состояния экологии. В воздухе содержится огромное количество вредных веществ, человек может быть восприимчивым к одному из них.
- Пищевая аллергия — часто являются причиной возникновения болезни у детей до года. Появление пищевой аллергии могут спровоцировать неправильное питание матери ребенка в период беременности, лактации, перекармливание малыша. У детей с атопическим дерматитом часто бывает непереносимость коровьего молока, рыбы, яиц, злаков, поэтому при первых подозрениях на экзему продукты-аллергены полностью исключают из рациона.
- Другие виды аллергии — аллергия на пыль, клещей и плесневых грибков, на шерсть животных и пыльцу растений способствует появлению атопического дерматита. Причиной заболевания может стать наличие в организме паразитов гельминтов и лямблий.
- Стресс — нервное перенапряжение может стать причиной возникновения атопического дерматита, так как стрессы ослабляют иммунитет организма, снижают его сопротивляемость к неблагоприятной внешней среде.
К причинам, приводящим к возникновению атопического дерматита, также относят хронические и острые инфекции, воздействие токсических и ядовитых веществ, гормональные сбои, климат с повышенной влажностью и температурой, длительное механическое раздражение кожи.
Для назначения эффективного лечения атопического дерматита необходимо сперва установить причину, которая спровоцировала заболевание, постараться устранить или ослабить ее влияние на организм.
Возрастные формы атопического дерматита
Клинически врачи выделяют следующие возрастные формы атопического дерматита:
- младенческую — возникает с первых месяцев жизни ребенка и до 3 лет;
- детскую — с 3 до 7 лет;
- взрослую.
В 45% случаев атопический дерматит диагностируют у младенцев в возрасте до шести месяцев, в течение первого года жизни заболевание возникает у 60%детей, после пяти лет – у 20% детей.
Для каждой возрастной группы симптоматика болезни и методы лечения могут существенно различаться, следует проконсультироваться с лечащим врачом.
Основные признаки и симптомы атопического дерматита
Врачи установили диагностические критерии, сумма которых позволяет поставить диагноз атопического дерматита.
Вот основные признаки атопической экземы:
- Зуд. Если зуда нет, значит, нет атопического дерматита.
- Изменения на коже. У детей до трех лет красные шелушащиеся пятна располагаются на лице, туловище, сгибах рук и ног. У старших детей и подростков появляются лихенификации – утолщения на коже с подчеркнутым рисунком на сгибах рук и ног, на шее. У взрослых пациентов кроме сыпи могут появляться зудящие плотные узелки.
- Болезнь плохо поддается лечению, протекает с периодами обострения, разрешения сыпи.
- Одновременно с сыпью у больного наблюдаются и другие аллергические заболевания, такие как бронхиальная астма, конъюнктивит, аллергический ринит.
- Первые признаки заболевания чаще всего возникают в детском возрасте.
- Ближайшие родственники пациента также имеют атопический дерматит или какую либо другую форму аллергии.
Кроме перечисленных критериев, врачи выделяют второстепенные признаки атопического дерматита, помогающие распознать заболевание.
К ним относят:
При первых симптомах заболевания атопическим дерматитом, когда у ребенка появляются красные высыпания на щеках, многое родители принимают их за проявления диатеза и не уделяют болезни достаточно внимания, ждут, когда ребенок «перерастет».
- сухость кожи — поддерживает зуд и воспаление кожи, поэтому атопикам необходимо постоянно смягчать и увлажнять кожу;
- шелушение и уплотнение вокруг волосяных фолликулов;
- ладонная исчерченность (атопические ладони) — усиление рисунка кожи на ладонях;
- стойкий белый дермографизм — если по коже пациента с небольшим усилием провести неострым тонким предметом, то на месте давления на коже появится белая полоса и останется какое-то время. У человека без атопического дерматита появится розовая полоса, которая исчезнет быстрее;
- заеды, воспаление, сухость, трещины кожи на губах;
- трещины за ушами;
- рецидивирующее воспаление слизистой оболочки глаз (конъюнктивит);
- дерматит грудных сосков.
Диагностика атопического дерматита
Диагноз атопический дерматит врач-аллерголог ставит на основании клинической картины, в некоторых случаях врач назначает анализ на уровень в сыворотке крови иммуноглобулина Е (IgE). Для выявления аллергенов, которые вызывают обострения заболевания, проводят аллергические пробы на коже. Во время исследования в области предплечья пациенту наносят небольшие дозы различных аллергенов. На месте нанесения аллергена при положительной реакции кожа краснеет или появляется волдырь.
Аллергены при атопическом дерматите
 |
| Атопическая сыпь с лица часто переходит на ноги, руки, грудь ребенка |
Аллергеном может быть практически каждый продукт питания, набор пищевых аллергенов зависит от возраста пациента. У детей с атопическим дерматитом первого года жизни самыми частыми причинами развития болезни являются коровье молоко, злаки, яйца, рыба, соя. Непереносимость коровьего молока встречается в 70-90% случаев у детей до года. Часто аллергия к молоку сопровождается аллергией к говядине.
При отсутствии улучшений течения болезни на безмолочной диете следует исключить непереносимость злаков и яиц. В этой ситуации сначала из питания исключают яйца всех птиц и мясо курицы. При непереносимости злаковых продуктов следует в качестве профилактики отказаться от каш из пшеницы, ржи, овса, ячменя.
Выраженными аллергенными свойствами обладают рыба, орехи и мед. С возрастом у детей чувствительность к пищевым аллергенам снижается, но аллергия на лесные орехи, арахис и рыбу может остаться на всю жизнь.
У детей от трех до семи лет больше выражена аллергия на бытовую пыль, грибки и плесень, пыльцу.
Большой аллергенной активностью обладают постельные клещи, которые часто обитают в домашней пыли, постельных принадлежностях, мягкой мебели, коврах. Чем старше ребенок, тем с большей вероятностью у него может сформироваться клещевая аллергия, дерматит или бронхиальная астма. Сильными источниками аллергии являются кошки, собаки, кролики, птицы, аквариумный корм. Частая влажная уборка для атопиков является необходимостью.
Часто обострение атопического дерматита вызывает одежда из грубых или шерстяных тканей. Необходимо также принимать во внимание моющие средства, аллергию на них можно определить только методом исключения.
Методы лечения атопического дерматита
 |
| Одним из симптомов атопического дерматита являются ярко выраженные глубокие линии на ладонях |
При лечении атопического дерматита применяются противоаллергические средства, которые снимают зуд кожи и уменьшают проявления сыпи. В зависимости от течения болезни это могут быть антигистаминные мази или глюкокортикостероиды для наружного применения, пероральные антигистаминные препараты.
Для лечения болезни также применяется СИТ ― аллерген-специфическая иммунотерапия: в организм пациента вводят возрастающие дозы экстракта аллергена, к которому у пациента повышенная чувствительность. В результате лечения устойчивость организма к воздействию аллергена постепенно повышается.
Что делать, если высыпания на коже не пропадают?
Проконсультируйтесь со своим лечащим врачом, он может предложить вам лечение легкими гормональными препаратами местного действия в виде мазей или кремов с минимальными побочными эффектами. Если и эти препараты не окажут желаемого эффекта, для лечения применяют более сильные гормональные средства. Курс гормонального средства иногда помогает справиться с атопическим дерматитом.
Ученые постоянно разрабатывают новые лекарства от атопического дерматита. Если заболевание не поддается лечению, проконсультируйтесь у своего доктора, не появились ли более современные лекарства для продолжения лечения.
Читайте также на нашем сайте про лишний вес, краснуху, кариес (пломбы и вкладки).
Источник


