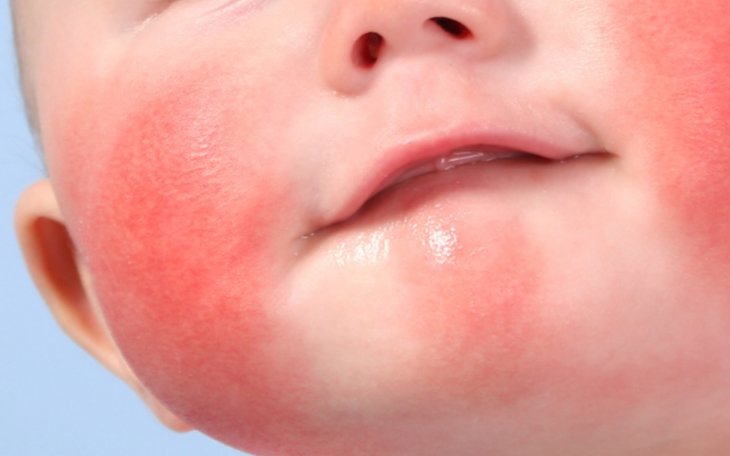
В солярий при солнечный дерматит

Атопический дерматит — реакция кожи на внешние раздражители — аллергены. Для его эффективного лечения врачи сегодня чаще всего назначают противовоспалительные препараты на основе кальциневрина. Но наряду с препаратами при лечении атопического дерматита важно соблюдать определенные правила: не соприкасаться с аллергенами и использовать эффективные увлажняющие и защитные гигиенические средства, поддерживать влажность кожи. Второе правило особенно важно летом — когда мы отправляемся в отпуск к морю, где мечтаем погреться на солнышке, а заодно поправить здоровье себе и детям.
Однозначного ответа, опасно ли солнце для аллергиков, нет даже у врачей. С одной стороны, ультрафиолетовое излучение — довольно агрессивное и может спровоцировать серьезные заболевания, с другой — нам всем обязательно нужен витамин D, который вырабатывается в организме человека только под воздействием солнечных лучей.
Почему одним аллергикам на солнце хорошо, а другим не очень?
У большинства людей, страдающих атопическим дерматитом, под воздействием солнца и моря, проявления заболевания становятся меньше. Но это только в том случае, если не забывать о защитном креме или своевременном увлажнении.
Второй важный момент, о котором обязательно должны помнить аллергики — некоторые люди обладают повышенной чувствительностью организма к солнечным лучам. Сам ультрафиолет не имеет белковой структуры, то есть не может вызвать ответ иммунной системы. Однако он может активировать фотосенсибилизирующее действие некоторых веществ, которые, например, содержатся в ваших гигиенических средствах (или таблетках) или находятся на коже. Тот же эффект могут оказывать дезодоранты и духи, косметика, антибактериальное мыло и кремы, бытовая химия, а также цветущие травы, содержащие фуранокумарины.
Особенно внимательными врачи рекомендуют быть обладателям светлой кожи. Именно у них чаще всего возникает так называемый «фотодерматит» — характерные проявления локализуются на открытых участках тела: лице, шее, плечах, голенях, локтях. Симптомы могут возникнуть и буквально через несколько минут пребывания на открытом солнце, и спустя несколько дней.
Важно до начала лета проконсультироваться с врачом насчет принимаемых препаратов и гигиенических средств или, в крайнем случае, внимательно прочитать все инструкции. Об этом побочном эффекте обязательно будет написано.
Можно ли загорать при атопическом дерматите?
Загорать больным атопическим дерматитом можно и даже нужно, но делать это нужно правильно, постоянно контролируя состояние кожи. Кожа — естественный барьер организма, и на солнце у нас вырабатывается пигмент меланин. В результате наше тело покрывается красивым загаром, который защищает более глубокие кожные слои кожи от вредного воздействия солнца.
Под влиянием солнечных лучей у человека улучшается периферическая циркуляция крови, кожи полноценно снабжается кислородом и полезными веществами, меланин укрепляет ее защитную функцию. В результате у «атопиков» уходят неприятные симптомы, состояние кожи заметно улучшается, уменьшается зуд, нормализуется цвет и эластичность, проходят сухость и шелушение. И наступает ремиссия атопического дерматита. Кстати, в основе физиотерапии заболевания лежит именно положительный эффект от воздействия ультрафиолета на воспаленную кожу.
Важно:
- Принимайте солнечные ванны дозированно, в часы наименьшей активности солнца.
- Загорайте по тентом, зонтиком — избегайте воздействия на кожу прямых солнечных лучей.
- Применяйте солнцезащитные средства с высокой степенью защиты: для детей не менее 50+.
- Носите свободную одежду, сшитую только из натуральных тканей.
- Не растирайте кожу полотенцем, а после соленой воды обязательно принимайте душ, чтобы смыть соль.
- поддерживайте влажность кожи при помощи специализированных средств — эмолентов.
Лечит ли солнце атопический дерматит?
Нельзя сказать, что солнце лечит атопический дерматит, но многим оно помогает перевести болезнь в стадию ремиссии, конечно, при условии полного отсутствия контакта с аллергенами. Важно следить за состоянием кожи, каждые утро и вечер делать осмотр, пользоваться солнцезащитой и регулярно «подмазывать» «опасные места» препаратами, которые вам назначил врач. Чтобы усилить благотворное воздействие солнца на кожу, выбирайте не самое жаркое время, правильно одевайтесь и соблюдайте режим. Но если только вы заметили реакцию на солнце, уходите в помещение, во второй половине дня постарайтесь поменьше выходить на улицу, выбирайте одежду с длинным рукавом и широкополые шляпы.
Солярий и атопический дерматит
Смуглая кожа выглядит красиво, однако важно помнить, что посещение солярия может принести не только пользу, но и вред. Загар, скорее всего, скроет красноту на коже, но активная выработка кожного сала может вызвать образование новых прыщиков и очагов воспаления. Поэтому прежде чем посещать солярий проконсультируйтесь не только с косметологом, но и с вашим лечащим врачом. Большинство специалистов все же считает, что пациентам с атопическим дерматитом от посещения солярия лучше отказаться.
Если же вам очень хочется зимой погреться, обсудите с врачом, сколько времени вам можно находиться в солярии и какими специальными средствами перед этим нужно обработать кожу.
Атопический дерматит не приговор и уж точно не препятствие для отпуска на море! Загорайте, купайтесь и получайте удовольствие от жизни!
Источник
Ультрафиолетовые лучи в умеренном количестве полезны для кожи и даже позволяют лечить некоторые виды заболеваний. Чтобы получить максимальную пользу для здоровья, нужно четко соблюдать все правила загара на солнце или в солярии. Далее более подробно рассмотрим, можно ли загорать в солярии при дерматите.
Виды болезни и УФ излучение
В зависимости от места локализации кожные заболевания бывают следующих видов: себорейный, атопический, пероральный, контактный и перианальный дерматит.
Кроме того, заболевания кожи могут быть острой или хронической формы. Специалисты утверждают, что легче лечится дерматит легкой формы. Умеренное ультрафиолетовое облучение может быть очень полезным в данном случае. Поэтому подобные процедуры показаны при кожных заболеваниях.
Кожные заболевания требуют длительного лечения с использованием медикаментозных и народных методов. Именно поэтому большинство интересует вопрос, полезен ли загар при различных видах дерматита. Чтобы ответить на этот вопрос, нужно узнать больше об особенностях данного вида заболевания.
Атопический дерматит
Данный тип кожного заболевания может возникнуть неожиданно как у взрослых, так и детей.
Основные причины появления атопического дерматита:
- Стресс, нервное напряжение, эмоциональные перегрузки.
- Гормональные изменения в организме, например, подростковый возраст.
- Несбалансированное и несвоевременное питание.
- Прием антибактериальных или гормональных препаратов.
- Резкое изменение погодных условий.
Если заболевание обостряется именно в летний период, то категорически запрещено загорать на солнце или ходить в солярий.
Атопический дерматит проявляется сыпью различной формы на локтевых и бедренных суставах, ягодицах и шеи. Пациент чувствует зуд и болевые ощущения в местах поражения дерматитом. В редких случаях могут наблюдаться приступы астмы.
Лечение атопического дерматита предусматривает прием антибактериальных средств, соблюдение строгой диеты и умеренное солнечное воздействие.
Именно под ультрафиолетовым влиянием кожа подсушивается и скорее заживает. При этом обязательно после пляжа или солярия нужно наносить увлажняющие средства на пораженные места. Перед тем как загорать, обязательно нужно посоветоваться с врачом.
Себорея
Данный вид кожного заболевания преимущественно встречается на тех участках, где есть большое скопление сальных желез, а именно паховая область и волосистый покров головы.
Главными симптомами заболевания являются высыпания красного цвета, шелушение верхнего слоя эпидермиса, зуд.
Если вовремя не вылечить заболевание, то оно может привести к частичному или полному облысению.
Себорея бывает двух типов:
- Повышенная сухость кожи, ранки и трещины, шелушение и облезание верхнего слоя эпидермиса. В этом случае себорейный дерматит и солярий несовместимы. Напротив, ультрафиолетовые лучи только обострят заболевание.
- Повышенное производство подкожного жира, что приводит к размножению дрожжевого грибка. В этом случае нужно, наоборот, с помощью солнечных лучей подсушить слишком жирную кожу. Данный вид дерматита преимущественно встречается у людей с венерическими заболеваниями.
Перед тем как лечить себорею ультрафиолетом, обязательно следует посоветоваться с дерматологом.
Пероральная форма
Дерматит данного типа преимущественно проявляется в виде сыпи вокруг рта и носа. Сначала сыпь небольшая. Но если ее вовремя не вылечить, то маленькие прыщики перерастают в большие гнойники, которые чешутся. В этом случае противопоказан загар в солярии. Все потому, что на месте прыщей могут образоваться пигментные пятна и новообразования злокачественного характера.
Среди основных причин появления перорального дерматита можно выделить следующее:
- Использование косметических средств, содержащих гормоны. Преимущественно от этого недуга страдают женщины, которые неправильно подбирают и используют косметические средства.
- Период гормональной перестройки организма, например, подростковый возраст, беременность и лактация.
- Длительное пребывание под прямыми солнечными лучами также может вызвать кожные заболевания.
- Прием медикаментозных средств, которые повышают чувствительность кожи к ультрафиолетовому воздействию.
Оценка тяжести атопического дерматита
Чтобы правильно вылечить атопический дерматит нужно установить основные причины и стадию тяжести. Кожные заболевания легкой формы разрешено лечить солярием, но только после консультации врача.
Легкий атопический дерматит
Легкая форма кожного заболевания характеризуется небольшими высыпаниями на коже, минимальным шелушением и зудом. Обострение заболевания наблюдается не более двух раз в год.
Атопический дерматит средней тяжести
Средняя тяжесть заболевания характеризуется множественными высыпаниями на коже, которые интенсивно шелушатся и чешутся. Обострение заболевания происходит до четырех раз в год. Продолжительность ремиссии не превышает трех месяцев.
Тяжелый атопический дерматит
Последняя стадия атопического дерматита характеризуется серьезными очагами поражения кожи, которые постоянно болят и чешутся. Появляются трещинки и эрозии на коже, которые плохо заживают. Заболевание может обостряться до пяти раз в год. В этом случае категорически запрещено ходит в солярий.
Солярий и атопический дерматит
Большинство людей мечтает о красивой загорелой коже, поэтому загорают на пляже или в солярии. Скорее всего, при кожных заболеваниях загар позволяет скрыть покраснения и прыщики. При этом следует помнить, что под воздействием ультрафиолета может обостряться кожное заболевание в виде появления новых прыщиков и шелушения кожи.
Солярий при дерматите может быть как показанным, так и противопоказанным. Все зависит от стадии заболевания и особенностей организма конкретного человека. Поэтому обязательно следует посоветоваться с дерматологом перед тем, как отправляться в солярий.
Преимущественно умеренное ультрафиолетовое влияние показано при легкой форме атопического дерматита, когда нужно подсушить прыщики и нормализовать производство подкожного сала. При этом обязательно нужно использовать специальные средства как до, так и после солярия, чтобы ускорить процесс регенерации пораженных тканей.
Можно ли загорать при атопическом дерматите
Умеренное воздействие ультрафиолетовых лучей полезно для лечения некоторых видов кожных заболеваний.
Если дерматолог позволил солярий при атопическом дерматите, то следует придерживаться общих правил:
- Только в утренние или вечерние часы, когда наблюдается умеренная солнечная активность можно загорать на пляже.
- Рекомендуется загорать под зонтиком или тэнтом. В тени тоже можно загореть, ведь солнечные лучи обладают способностью отражаться от воды и песка.
- Обязательно нужно применять качественные солнцезащитные кремы с фактором от 50.
- Летом нужно носить натуральную одежду светлых оттенков, которые отражают солнечные лучи.
- После загара обязательно нужно использовать увлажняющие и восстанавливающие средства для кожи.
проголосуй за пост!
Загрузка…
Источник


Солнечный дерматит (фотодерматит, солнечная аллергия) — воспалительная реакция кожи, индуцируемая солнечными лучами и протекающая по типу аллергической реакции. Солнечный дерматит проявляется покраснением и отечностью кожи, появлением на ней высыпаний по типу крапивницы. Заболевание может рецидивировать, приобретать хроническое течение, трансформироваться в экзему. В диагностике солнечного дерматита применяют осмотр, дерматоскопию, фотоаллергические пробы, исследования гормонального фона и обмена веществ, обследования почек и печени. Терапия солнечного дерматита проводится глюкокортикоидными мазями, противовоспалительными и антигистаминными препаратами.
Солнечный дерматит

Солнечный дерматит является одним из многочисленных вариантов актинического дерматита. Он развивается лишь у некоторых людей и обусловлен не столько интенсивностью солнечного облучения, сколько индивидуальной реактивностью организма. Солнечный дерматит наблюдается чаще у взрослых, имеющих в анамнезе указание на какие-либо аллергические реакции (контактный аллергический дерматит, поллиноз, аллергический ринит и др.) или наследственную предрасположенность к ним.
Аллергическая реакция, возникающая при солнечном дерматите относится к замедленному типу. Это означает, что симптомы заболевания проявляются при повторном воздействии провоцирующего фактора, на фоне уже существующей сенсибилизации организма.
Причины солнечного дерматита
Сами солнечные лучи не являются аллергеном. Солнечный дерматит развивается при воздействии фотосенсибилизаторов — веществ, повышающих чувствительность кожи к ультрафиолетовому излучению. Под действием УФ-лучей эти вещества выделяют свободные радикалы, вступающие в реакцию с белками организма. В результате образуются новые соединения, которые и выступают в роли антигенов, запуская весь механизм аллергической реакции. В зависимости от характера фотосенсибилизирующих веществ дерматология выделяет внешние и внутренние причины солнечного дерматита.
К внешним (экзогенным) причинам относятся фотосенсибилизирующие вещества, попадающие непосредственно на кожу. Это могут быть средства бытовой химии, медикаментозные препараты для наружного применения, косметические средства (мускус лосьонов после бритья, бензокаин в мыле, бензофеноны солнцезащитных кремов), сок растений (луговые травы, борщевик).
Внутренними (эндогенными) причинами развития солнечного дерматита могут быть вещества, накапливающиеся в организме при метаболических отклонениях (ожирение, сахарный диабет); системном медикаментозном лечении; нарушении в работе органов, обезвреживающих и выводящих токсические вещества (хронический гепатит, цирроз печени, хронический запор, почечная недостаточность и т. п.).
Симптомы солнечного дерматита
Начало солнечного дерматита может наблюдаться после непродолжительного пребывания под солнечными лучами или другими источниками УФ-лучей (например, в солярии). На подвергшихся облучению участках кожи отмечается покраснение и отечность, напоминающие ожог I степени. Процесс сопровождается выраженным зудом и чувством жжения. Затем на покрасневших участках появляется многочисленная мелкая сыпь, элементы которой схожи с крапивницей. Возможно распространение высыпаний на участки кожного покрова, не контактировавшие с УФ-лучами. Солнечный дерматит может протекать на фоне ухудшения самочувствия и сопровождаться хейлитом и/или конъюнктивитом.
Высыпания солнечного дерматита проходят в течение 2-3 недель, но при повторном воздействии ультрафиолета могут появиться опять. Дальнейшие воздействия УФ-лучей без устранения из организма причинного фотосенсибилизирующего вещества могут привести к развитию хронической формы солнечного дерматита. Она проявляется усилением кожного рисунка, инфильтрацией и сухостью кожи, появлением гиперпигментаций и сосудистых звездочек.
Отдельной клинической формой солнечного дерматита является стойкая солнечная эритема, при которой покраснение кожи и сыпь сохраняются несколько месяцев или лет. Ее симптомы не проходят после устранения фотосенсибилизирующего фактора и усиливаются после очередного воздействия солнечных лучей.
Диагностика солнечного дерматита
При появлении после загара сыпи на коже необходима консультация дерматолога. Выявление в ходе опроса пациента факта фотосенсибилизации, дерматологический осмотр и дерматоскопия высыпаний позволяют врачу поставить предположительный диагноз. Определение фотосенсибилизирующего вещества производится при постановке аппликационных проб с фотоаллергенами. Нанесение аллергенов на кожу осуществляют в 2 ряда, после чего на исследуемый участок кожи накладывают повязку. Спустя сутки один ряд подвергают УФ-облучению, а второй остается контрольным.
Выявление эндогенных причин развития солнечного дерматита может потребовать проведения биохимического анализа крови и мочи, пробы Зимницкого, гормональных исследований, УЗИ и КТ почек, экскреторной урографии, УЗИ органов брюшной полости. Для исключения системной красной волчанки могут быть проведено определение в крови антинуклеарного фактора, волчаночного антикоагулянта, С-реактивного белка. Дифференциальный диагноз солнечного дерматита проводят с солнечной эритемой, красным плоским лишаем, рожистым воспалением, поверхностной формой СКВ, другими видами дерматитов: атопическим, лучевым, аллергическим контактным дерматитом.
Лечение солнечного дерматита
Терапия солнечного дерматита заключается в ограничении пребывания пациента на солнце и устранении причинного фактора. В лечении применяют мази с кортикостероидными препаратами (триамцинолон, бетаметазон), противовоспалительные средства (ибупрофен, диклофенак), антигистаминные (хифенадин, лоратадин, хлоропирамин), витамины группы В, хлорохин и др. Пациентам может быть рекомендовано лечение у гастроэнтеролога, эндокринолога или нефролога.
Лечение стойкой солнечной эритемы проводится системным приемом глюкокортикоидов. В тяжелых случаях и при наличие противопоказаний к глюкокортикоидной терапии возможно назначение цитостатиков (азатиоприн, циклофосфамид). Пациентам необходима тщательная защита от ультрафиолетового облучения.
Источник
Notice: Trying to access array offset on value of type bool in /var/www/www-root2/data/www/adm-bizhbulyak.ru/wp-content/themes/arianna/library/core.php on line 498