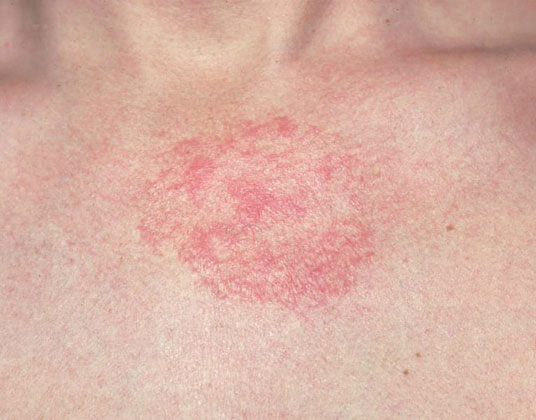
Атопический дерматит у грудничка 3 месяца

Последнее обновление статьи: 21.04.2018 г.
Аллергодерматозы — безусловный лидер среди других аллергических недугов у детей. Считается что, предпосылки развития атопии закладываются ещё во время внутриутробного периода. Под влиянием неблагоприятных факторов внешней среды в период новорождённости проявляются первые симптомы аллергических патологий, которые в дальнейшем приводят к тяжёлым осложнениям.
Детский атопический дерматит
Атопический дерматит у грудничка — это хроническое иммунное воспаление кожи ребёнка, характеризующееся определённой формой высыпаний и их этапностью появления.
Детский и младенческий атопический дерматит изрядно снижают качество жизни всей семьи из-за необходимости строгого соблюдения специальной лечебной диеты и гипоаллергенного быта.
Главные факторы риска и причины атопического дерматита
Фактором риска атопического дерматита часто является наследственная отягощённость по аллергии и бронхиальной астме. Неблагоприятными являются и такие факторы, как особенности конституции, нарушения питания, недостаточно хороший уход за ребёнком.
Патогенез атопического дерматита у детей
Понять, что такое атопический дерматит и как его лечить, помогут знания о патогенезе этого аллергического недуга.
Каждый год знания учёных о иммунопатологических процессах, протекающих в организме при атопической детской экземе, увеличиваются.
В ходе болезни нарушается физиологический кожный барьер, активируются лимфоциты Th2, снижается иммунная защита.
Понятие о кожном барьере
Доктор Комаровский в своих популярных среди молодых родителей статьях затрагивает тему особенностей детской кожи.
Комаровский выделяет 3 главных особенности, имеющих значение в нарушении кожного барьера:
- недоразвитость потовых желёз;
- хрупкость рогового слоя детского эпидермиса;
- большое содержание липидов в коже у новорождённых.
Все эти факторы приводят к снижению защиты кожных покровов грудничка.
Наследственная предрасположенность
Атопический дерматит у грудничка может возникнуть вследствие филаггриновой мутации, при которой происходят изменения белка филаггрина, обеспечивающего структурную целостность кожи.
Атопический дерматит формируется у детей до года вследствие снижения местного иммунитета кожи к проникновению внешних аллергенов: биосистемы стирального порошка, эпителия и шерсти домашних питомцев, ароматизаторов и консервантов, содержащихся в косметических продуктах.
Профилактика атопического дерматита у детей
Антигенные нагрузки в виде токсикоза беременных, приём беременной лекарственных препаратов, профессиональные вредности, высокоаллергенное питание – всё это способно спровоцировать обострение аллергического заболевания у новорождённого.
Беременным женщинам группы риска рекомендуется избегать контакта с любыми видами аллергенов:
- пищевых;
- профессиональных;
- бытовых.
Профилактикой аллергии у грудничков может явиться естественное, максимально длительное грудное вскармливание, рациональное использование лекарственных средств, лечение болезней пищеварительной системы.
Классификация атопического дерматита
Атопическую экзему по возрастным этапам подразделяют на три стадии:
- младенческая (с 1 месяца до 2 лет);
- детская (с 2 лет до 13);
- подростковая.
Как выглядит атопический дерматит у детей?
У новорождённых высыпания имеют вид покраснений с пузырьками. Пузырьки легко вскрываются, образуя мокнущую поверхность. Младенца беспокоит зуд. Дети расчёсывают высыпания.
На местах образуются кровянисто-гнойные корочки. Высыпания часто проявляются на лице, бёдрах, голенях. Врачи называют такую форму высыпаний экссудативной.
В некоторых случаях признаков мокнутия не наблюдается. Сыпь имеет вид пятен с незначительным шелушением. Поражается чаще волосистая часть головы и лицо.
В 2-летнем возрасте у больных детей кожа отличается повышенной сухостью, появляются трещины. Высыпания локализуются в коленных и локтевых ямках, на кистях рук.
Данная форма болезни носит научное название «эритематозно-сквамозная форма с лихенизацией». При лихеноидной форме наблюдается шелушение, преимущественно в складках, в локтевых сгибах.
Поражение кожи лица проявляется в старшем возрасте и носит название «атопическое лицо». Наблюдается пигментация век, шелушение кожи век.
Диагностика атопического дерматита у детей
Существуют критерии атопического дерматита, благодаря которым можно установить правильный диагноз.
Основные критерии:
- раннее начало заболевания у младенца;
- зуд кожи, чаще проявляющийся ночью;
- хроническое непрерывное протекание с частыми серьёзными обострениями;
- экссудативный характер сыпи у новорождённых и лихеноидный — у более старших деток;
- наличие близких родственников, страдающих аллергическими заболеваниями;
Дополнительные критерии:
- сухость кожи;
- положительные кожные пробы при аллергологическом тестировании;
- белый дермографизм;
- наличие конъюнктивита;
- пигментация окологлазничной области;
- центральное выпячивание роговицы — кератоконус;
- экзематозное поражение сосков;
- усиление кожного рисунка на ладонях.
Лабораторные диагностические мероприятия при тяжёлом атопическом дерматите назначаются врачом после осмотра.
Осложнения атопического дерматита у детей
Частыми осложнениями у детей является присоединение разного рода инфекций. Открытая раневая поверхность становится воротами для золотистого стафилококка и грибов рода кандида.
Профилактика инфекционных осложнений заключается в соблюдении рекомендаций аллерголога по особенностям применения эмолентов (увлажняющих средств).
Список возможных осложнений атопического дерматита:
- фолликулит;
- фурункулы;
- импетиго;
- анулярный стоматит;
- кандидоз слизистой ротовой полости;
- кандидоз кожи;
- герпетиформная экзема Капоши;
- контагиозный моллюск;
- остроконечные кондиломы.
Традиционное лечение атопического дерматита
Терапия атопического дерматита у детей начинается с разработки специальной гипоаллергенной диеты.
Гипоаллергенная диета при атопическом дерматите у детей
Аллерголог составляет специальную элиминационную диету для мамы при атопическом дерматите у грудничка. Такая диета поможет максимально долго сохранить грудное вскармливание.
Примерная элиминационная гипоаллергенная диета у детей до года при атопическом дерматите.
Меню:
- завтрак. Безмолочная каша: рисовая, гречневая, овсяная, сливочное масло, чай, хлеб;
- второй завтрак. Фруктовое пюре из груш или яблок;
- обед. Овощной суп с фрикадельками. Картофельное пюре. Чай. Хлеб;
- полдник. Ягодный кисель с печеньем;
- ужин. Овоще-крупяное блюдо. Чай. Хлеб;
- второй ужин. Молочная смесь или грудное молоко.
Меню для ребёнка, а особенно для малыша с атопическим дерматитом, не должно содержать острых, жареных, солёных блюд, приправ, консервов, ферментированных сыров, шоколада, газированных напитков. В меню для детей с аллергическими симптомами ограничивают манную крупу, творог, сладости, йогурты с консервантами, куриное мясо, бананы, лук, чеснок.
Помогут также смеси на основе козьего молока при лечении атопического дерматита у ребёнка.
При повышенной чувствительности к белкам молока коровы Всемирная организация аллергологов настоятельно не рекомендует применять продукты на основе негидролизованного белка козьего молока, поскольку данные пептиды имеют сходный антигенный состав.
Витаминотерапия
Больным атопическим дерматитом не назначаются поливитаминные препараты, опасные с точки зрения развития аллергических реакций. Поэтому предпочтительно применять монопрепараты витаминов — пиридоксина гидрохлорид, патотенат кальция, ретинол.
Иммуномодуляторы в терапии аллергодерматозов
Иммуномодуляторы, влияющие на фагоцитарное звено иммунитета, хорошо зарекомендовали себя в терапии аллергодерматозов:
- Полиоксидоний оказывает прямое действие на моноциты, повышает устойчивость клеточных мембран, способен снижать токсическое действие аллергенов. Применяется внутримышечно однократно в сутки с интервалом в 2 дня. Курс до 15 инъекций.
- Ликопид. Усиливает активность фагоцитов. Выпускается в таблетках по 1 мг. Может вызывать повышение температуры тела.
- Препараты цинка. Стимулируют восстановление повреждённых клеток, усиливают действие ферментов, применяются при инфекционных осложнениях. Цинктерал применяется по 100 мг троекратно в день курсом до трёх месяцев.
Наружная терапия
Гормональные крема и мази при атопическом дерматите у детей
Лечить тяжёлый атопический дерматит у детей без применения местной противовоспалительной глюкокортикостероидной терапии не представляется возможным.
При атопической экземе у детей используются как гормональные кремы, так и различные формы мазей.
Ниже приведены основные рекомендации по использованию гормональных мазей у детей:
- при тяжёлом обострении лечение начинают с применения сильных гормональных средств — Целестодерма, Кутивейта;
- для снятия симптомов дерматита на туловище и руках у детей используются препараты Локоид, Элоком, Адвантан;
- не рекомендуется использовать Синафлан, Фторокорт, Флуцинар в детской практике ввиду серьёзных побочных эффектов.
Блокаторы кальциневрина
Альтернатива гормональным мазям. Можно использовать для кожи лица, области естественных складок. Препараты Пимекролимуса и Такролимуса (Элидел, Протопик) рекомендуют использовать тонким слоем на высыпания.
Нельзя применять эти препараты при иммунодефицитных состояниях.
Курс лечения длительный.
Средства с противогрибковой и антибактериальной активностью
При инфекционных неконтролируемых осложнениях необходимо использовать крема, имеющие в своём составе противогрибковый и антибактериальный компоненты — Тридерм, Пимафукорт.
На смену использовавшейся ранее и пользовавшейся успехом цинковой мази пришёл новый, более эффективный аналог — активированный пиритион цинка, или Скин-кап. Препарат может использоваться у годовалого ребёнка при терапии сыпи с инфекционными осложнениями.
При выраженном мокнутии используется аэрозоль.
Эмоленты при атопическом дерматите у детей
Доктор Комаровский в своих статьях пишет о том, что нет более грозного врага для кожи ребёнка, чем сухость.
Комаровский советует использовать увлажняющие средства (эмоленты) для увлажнения кожи и восстановления кожного барьера.
Программа Мустела для детей при атопическом дерматите предлагает увлажняющее средство в виде крем-эмульсии.
Программа Липикар лаборатории Ла-Рош-Позе включает в себя Липикар бальзам, который можно наносить после гормональных мазей для предотвращения сухости кожи.
Лечение атопического дерматита народными средствами
Как вылечить атопический дерматит окончательно? Этот вопрос задают себе учёные и врачи по всему миру. Ответа на этот вопрос до сих пор не найдено. Поэтому многие пациенты всё чаще прибегают к гомеопатии и традиционным методам народной медицины.
Лечение народными средствами иногда приносит неплохие результаты, но лучше, если такой способ лечения будет сочетаться с традиционными лечебными мероприятиями.
При мокнутии кожи во время тяжёлого обострения аллергодерматоза хорошо помогают народные средства в виде примочки с отваром череды или коры дуба. Для приготовления отвара можно приобрести в аптеке череду в фильтр-пакетах. Заваривать в 100 мл кипячёной воды. Полученным отваром делать примочки на места высыпаний троекратно в течение дня.
Санаторно-курортное лечение
Детям в период ремиссии рекомендуется лечение с применением климато- и бальнеотерапии. Для лечения больных рекомендуются курорты Крыма, Анапы, Кисловодска с сероводородными источниками и наличием климатических лечебных факторов.
Наиболее популярные санатории для детей с проявлениями атопического дерматита:
- санаторий им. Семашко г Кисловодск;
- санатории «Русь», «ДиЛуч» г. Анапа с сухим морским климатом;
- Соль-Илецк;
- санаторий «Ключи» Пермского края.
Рекомендации больному атопическим дерматитом
В случае с младенцем эти рекомендации переадресовываются родителям:
- максимально ограничьте контакт ребёнка со всеми видами аллергенов;
- отдавайте предпочтение хлопчатобумажной одежде для малыша;
- избегайте эмоциональных стрессов;
- коротко подстригайте ногти ребёнку;
- температура в жилом помещении должна быть максимально комфортной;
- старайтесь, чтобы влажность в комнате ребёнка была на уровне 40 %.
Чего следует избегать при атопическом дерматите:
- применять косметические средства на спирту;
- слишком часто мыться;
- пользоваться жёсткими мочалками;
- принимать участие в спортивных соревнованиях.
Атопический дерматит, или детскую экзему научные исследователи в области медицины считают лидером среди заболеваний у грудничков и маленьких деток. С каждым годом все больше детей подвергаются поражению атопическим дерматитом.
К тому же больший процент больных – малыши до одного года.
Здоровье ребенка, недавно появившегося на свет, может поразить недуг, который проявляется в покраснениях и шелушении кожного покрова. Помимо внешних покраснений, ребенок испытывает дискомфорт от зуда и сухой, стянутой кожи.
Про причины, симптоматику, форму, лечение медикаментами, народными рецептами, профилактику и многое другое расскажем в этой статье!
Благодаря информации в статье вы сможете избежать многих ошибок при вскармливании малыша, а также во время беременности, узнаете какую пищу можно употреблять, а от какой лучше отказаться. А также сможете не допустить развитие заболевания, если процесс уже начался.

Что это?
Атопический дерматит – это один из способов проявления аллергической реакции (покраснения, шелушения и т.п.) на определенные раздражители (еда, косметические средства, одежда, которую стирали не в детском порошке и др.).
В результате развиваются воспалительные процессы на голове, лице, ручках, тельце ребенка. По мнению многих дерматологов, данное заболевание – первейшая ступень в развитии более тяжелых заболеваний, таких как аллергический ринит и бронхиальная астма.
Причины возникновения болезни
В большинстве случаев атопический дерматит появляется в результате генетической предрасположенности организма ребенка к аллергии. Если члены его семьи часто сталкиваются с химическими веществами (Е-добавками, ГМО), то этот критерий также может послужить причиной возникновения болезни.
Помимо основных, есть еще ряд второстепенных причин возникновения детской экземы. Среди них:
- расстройство кишечника, запоры;
- обильное потоотделение;
- пересушенная кожа;
- воздействие на кожу белья из синтетики.
Особенно опасными для больных младенцев считаются пищевые раздражители. Поэтому все детское питание должно быть гипоаллергенным. На болезнь влияет и питание матери в период кормления грудью, ведь состав молока напрямую зависит от потребляемой еды.
В случае перевода ребенка на искусственное вскармливание, нужно тщательно подбирать детские смеси. К примеру, коровье молоко – сильный аллерген и может нанести вред малышу, а молоко козы может вызвать даже рвоту.
Симптомы
Симптоматика болезни разнообразна и зависит от возраста ребенка, особенностей его здоровья, режима и состава питания, условий проживания, окружающей среды и климата.
Основными симптомами, сопровождающими течение этого заболевания, считаются:
- Зуд. Имеет различную степень интенсивности, иногда бывает невыносимым, обычно усиливается в вечернее и ночное время суток. Этот симптом может лишить аппетита, приводит к бессоннице и ухудшает не только физическое, но и психическое здоровье ребенка. Течение болезни осложняется, если пораженные места ребенок начал раздирать своими руками в попытке уменьшить зуд. В таком случае на месте высыпаний могут появиться трещины, ранки, через которые попадают инфекции и бактерии.
- Покраснение. Признак воспаления. Происходит процесс за счет притока крови к пораженным местам в результате расширения кровеносных сосудов. Чаще всего покраснения сопровождаются зудом и шелушением.
- Шелушение. Это отмирание верхнего слоя кожных покровов и отсоединение мертвых клеток от эпидермиса. Проблемные участки характеризуются сильным обезвоживанием. Эпителий становится очень тонким, поэтому даже малейшее воздействие второстепенными предметами приводит к образованию ран и трещин.
- Мокнутие (опрелость). Процесс отделения серозной жидкости сквозь самые незначительные пораженные участки верхнего слоя кожи. Выглядит, как покрасневшее пятно с совокупностью мелких пузырьков. Вызывает сильный зуд, но трогать такие участки нельзя, так как очень легко повредить подобного рода образования.
- Папулезная сыпь. Красные бугорки, напоминающие прыщики. Вызывают отечность и покраснение. Единственный положительный момент состоит в том, что папулезная сыпь не оставляет после себя следов.
Помимо основных симптомов, также существуют иные формы повреждений, которые сопровождаются изменением пигментации кожного покрова, возникновением на нем корки, воспалением волосяной луковицы, поражением кожицы на губах.
Формы заболевания
В зависимости от симптомов выделяют три основные формы:
- Локальная – поражения касаются только одной или двух зон на теле, к примеру, только на щеках или лице в целом, либо на отдельной части шеи.
- Распространенная – симптомы развиваются на нескольких участках тела, которые расположены далеко друг от друга. К примеру, на щеках и пальцах рук.
- Диффузная – поражения занимают много места на теле ребенка, появляются на трех и более зонах, к примеру, на лице, руках и ягодицах.
Основные формы могут проявляться с некоторыми изменениями, что очень часто затрудняет определение правильного диагноза.
Диагностика
Для диагностики болезни была разработана специальная последовательность процедур, которая применяется во всем мире:
- Для начала выявляют основную картину заболевания. К этим критериям относятся покраснения, зуд, отечность, сыпь, шелушения и прочее.
- Далее ищут связь заболевания с пищевыми или иного рода аллергенами. Чаще всего мамы малышей могут отследить изменение реакции кожи ребенка на другие продукты питания и смену рациона. К тому же проверяются не только продукты питания, но и бытовые раздражители: химические препараты, домашние питомцы или привычные косметические средства для малышей.
- Осуществляют забор анализа крови. Если результаты выявят наличие эозинофилов, это станет доказательством аллергизации организма. Если аллергия обнаружится, то значит развитие болезни началось.
- Исследуют сывороточный иммуноглобулин Е в крови. При атопическом дерматите его уровень будет повышен.
- Проводят провокационные тесты. В случае болезни у грудничка такие процедуры проводят редко и только по рекомендации врача.
Проведение указанных методов диагностики помогает определить наличие болезни в организме ребенка.

Лечение болезни с помощью лекарственных и косметических средств
Для того, чтобы как можно скорее избавиться от детской экземы, лучше использовать эффективные медикаментозные средства, которые делятся на следующие категории:
- Крема для увлажнения и смягчения – «Биодерма», «ISIS Pharma». Действие обоих средств направлено на восстановление поврежденных зон, обогащение кожи питательными веществами и ее увлажнение. Выбранный крем следует наносить на кожу ребенка два раза в день.
- Противовоспалительные мазевые средства – «Адвантан», «Синодерм» и другие. Защищают кожу от воспаления, препятствуют дальнейшему развитию воспалительного и т.п. процесса.
- Влажные примочки на основе антибиотиков и противовоспалительных препаратов. Активизируют и продлевают действие лекарства на пораженные участки кожи, повышая их эффективность. Нужно нанести препарат на марлевую ткань, положить ее на тело ребенка, покрыть пленкой и теплой тканью. Убрать через четверть часа. Такими препаратами могут быть: «Бепантен», «Пантенол».
- Противомикробные лекарственные препараты – «Гексикон», «Левомицетин», «Диоксидин». За счет содержания антисептиков и антибиотиков в своем составе, они способствуют уничтожению бактерий именно на поверхности кожи.
Для системного лечения детской экземы используют антибиотики. Эти препараты разрушают вирусные бактерии и выводят их из организма.
Также для полного курса лечения используют противогистаминные препараты — «Экзодерил» или «Пантодерм». Они отвечают за блокировку активных аллергенов в организме и уменьшают аллергические реакции кожи на возбудитель.
Седативные препараты (к примеру, «Лостерин») используют для успокоительного и снотворного эффекта, а глюкокортикоидную группу лекарств (к таким относят «Левамизол») – для поддержания и повышения иммунных сил организма.
Лечение народными средствами
Существуют препараты, как для внутреннего приема, так и для внешнего. К первой категории относятся настойки и отвары из лекарственных трав, а ко вторым – мази, лосьоны и компрессы.
Однозначно, что грудничка нельзя лечить настойками, приготовленными на спирту. Но возможно и такое, что травяные отвары могут негативно сказаться на маленьких детях. Поэтому лучше использовать наружные смеси, которые действуют успокаивающе на раздраженные участки кожи.
Рецепт №1 «Кашица из тертого сырого картофеля»
Ингредиенты: сырой очищенный картофель.
Как приготовить:помойте одну или две среднего размера картофелины. Очистите кожицу. Возьмите терку, и с самой мелкой стороны натрите.
Как использовать: приложите на покраснения у ребенка.
Результат: кашица поможет унять зуд и другие неприятные ощущения.
Рецепт №2 Компресс из отвара черного чая.
Ингредиенты: листья черного чая и семена льна.
Как приготовить: вскипятите 1 литр воды, залейте 4 столовых ложки листьев черного чая и десертную ложку семян льна. Настаивайте до 30 минут.
Как использовать: наберите ванну для ребенка, вылейте туда приготовленный отвар. Температура воды в ванне может колебаться в диапазоне 34-36°C.
Результат:ванна из отвара отлично успокоит кожу грудничка.
Отлично справляются с покраснениями кожи, устраняют зуд и обеспечивают защиту от инфекций и бактерий лосьоны на основе крапивы, ромашки, коры дуба, лавровых листьев, березовых почек и листьев груши. Нужно протирать поврежденную кожу травяными настойками несколько раз в день.
Скорее всего, полностью излечить ребенка от недуга с помощью народной медицины не получится. Однако, натуральные средства, изготовленные на основе природных составляющих, определенно уменьшат проявление симптомов и помогут ребенку легче перенести течение заболевания.
Информацию одной семьи об опыте лечения заболевания можете посмотреть в этом видео:
Как ухаживать за кожей грудничка
Процедуры по уходу за кожным покровом должны быть максимально аккуратными, так как пораженные участки эпидермиса становятся тонкими и легко поддаются повреждениям. Основные правила, которых необходимо придерживаться:
- Значительно сократите количество купаний ребенка. Водные процедуры грудничка, страдающего атопическим дерматитом, можно проводить только 1 раз в неделю, а то и раз в 10 дней. При этом категорически нельзя использовать щелочные средства. Также следует отказаться от любых гелей, мыла, даже «Детского», и пены для ванн. Можно использовать только pH-нейтральные средства.
- Измените методы вытирания тела ребенка после купания. Не стоит это делать путем сильного трения полотенцем или обматывать им мокрого малыша. Чтобы удалить остатки влаги, промокните махровым изделием отдельные участки кожи малыша мягкими касаниями.
- Приобретите специальную пену для ванн, которая восстанавливает липидный слой. В составе пены должны быть Extract или Oil — читайте на этикетке.
- Регулярно проводите генеральное наведение порядка в доме. Следует протирать пыль, делать влажную уборку и проветривать жилище.
- Часто меняйте белье. Рекомендуется приобрести белье из хлопчатобумажных материалов, исключить синтетику и другие искусственные ткани.
Все эти методы в совокупности сыграют важную роль в поддержании здоровья малыша с симптомами атопического дерматита.

Питание матери
Если у грудного ребенка развился атопический дерматит, составьте свой рацион, в котором будет минимальное количество аллергенных продуктов питания.
Гипоаллергенная диета для мамы грудничка заключается в отказе от соленой и копченой пищи, пряностей и специй. И также в отказе от продуктов, на которые у ребенка возникает негативная реакция.
То есть, мамам можно и нужно кушать:
- Кисломолочную продукцию. Это кефир, молоко, творог и т.д.
- Масло сливочное. Разной жирности — 62%, 72,5%, 82,5%.
- Хлебцы. Из риса, кукурузы и гречневой муки.
- Капусту. Белокочанную и все остальные сорта.
- Каши. Овсянку, гречку, кукурузную, рисовую и перловую.
- Зелень. Укроп, петрушку, лук и др.
- Масло. Оливковое и подсолнечное.
- Фрукты. Яблоки, белую черешню, ягоды крыжовника, груши.
- Нежирные сорта мяса. Баранину, индейку, кролика, свинину, язык и почки.
- Овощи. Патиссоны, кабачки.
Меню диеты для кормящей женщины может выглядеть следующим образом:
- первый день – кефир, рис вареный, отварное мясо курицы, компот из фруктов (лучше из груши), хлебцы из гречневых отрубей, овощи, приготовленные на пару;
- второй день – гречка вареная с небольшим количеством сливочного масла, кефир, нежирная свинина (отварная), хлебцы из кукурузных отрубей, картофель в мундире, чай;
- третий день – составьте собственное меню, включив в него продукты из первых двух дней.
Такого режима питания придерживайтесь каждодневно, объединяя разрешенные диетическим меню продукты. В случае, если за три дня диеты не возникало никаких проявлений на коже малыша, тогда, начиная с четвертого дня, можно добавлять новые продукты в суточный рацион кормящей матери.
Это можно делать только в утром и в маленьких дозах. Если негативная реакция организма у ребенка все также не наблюдается, то в последующие три дня мупотребляйте новый продукт в обычном объеме. И только с понедельника следующей недели можно вводить в существующий рацион ещё один новый продукт питания.
Помните, что даже небольшая порция запретной пищи может причинить огромный вред маленькому организму. Во время диеты, мамочкам больных деток нужно вести дневник, куда следует записывать каждый свой прием пищи, время трапезы и реакцию кожного покрова ребенка на грудное молоко по истечении 1-2 недель.
В первые дни диеты рацион кормящей мамы должен быть очень сдержанным (только вареные продукты, каши, бульон на мясе индейки и т.п.), но постепенно можно добавлять в него по чуть-чуть новые продукты. Главное – следите за реакцией детского организма на каждый добавленный продукт питания.
Детские смеси
Из огромного количества детского питания выделяют три вида смесей, которыми разрешено заменять материнское молоко детям с кожными заболеваниями, в том числе атопическим дерматитом:
- Смеси на основе молочного продукта животных, исключая корову. Мамы могут предложить своему малышу козье или верблюжье молоко в натуральном виде, а также сухие заменители из него.
- Смеси из сои. Подходят для деток с ярко выраженной реакцией на раздражитель в составе коровьего молока. В подобном питании используется соевое молоко, а сам продукт характеризуется наличием богатого витаминно-минерального комплекса. Такой прикорм не вредит пищеварению ребенка, не вызывает стул и не раздражает кишечник. Соевый продукт не содержит лактозу, что полезно для малышей с лактазной недостаточностью.
- Смеси с высоким уровнем расщепления белка. Продукты с частичным расщеплением белка применяют в питании детей с предрасположенностью к аллергии. Смеси с высоким гидролизом белка оказывают лечебное действие и подходят для кормления малышей с тяжелой формой атопического дерматита.
Перед тем, как приобрести новый продукт для своего ребенка, следует ознакомится с составом, ведь на любой компонент может быть у грудничка аллергическая реакция. Самыми популярными заменителями молока на сегодняшний день остаются: «Nestle», «АГУША», «Бифимил», «NAN», «Nutrilon», «Bebi «Premium», и др.

Профилактика болезни
Профилактические меры для предотвращения развития детской экземы, следует предпринимать и до, и после рождения ребенка. Беременным нужно пройти ряд лабораторных исследований (сдать клинические анализы крови с пальца и вены, мочи, кала, биохимический анализ крови, резус-фактор, коагулограмма, мазок из влагалища) и консультаций узких специалистов (гинеколог, инфекционист, дерматолог, отоларинголог).
Во время беременности, а еще лучше в период планирования ребенка, откажитесь от алкоголя и бодрящих напитков, бросить курить, измените свой рацион, внесите в меню полезные продукты, ведите здоровый образ жизни.
В этот период из привычного меню нужно исключить консервацию и вредные пищевые добавки (ГМО, Е), откажитесь от приема лекарств-антибиотиков, и употребляйте еду, богатую углеводами, белками, жирами и клетчаткой (белокочанная капуста, фасоли, репчатый лук, морковь, зелень и т.п.).
После рождения малыша кормящая мать должна придерживаться гипоаллергенной диеты, следить за гигиеной ребенка и за обстановкой в доме. В жилище не должно быть вредных химических препаратов, к примеру, БАДов, возбуждающих средств. И не рекомендуется заводить домашних питомцев.

Вопрос-ответ
У моей доченьки с 2,5 месяца атопический дерматит, нам сейчас 4 мес, и ничего не исчезает с тела. Врач-педиатр советовала крем «Драполен», но не помог. Начала смазывать щеки простым детским кремчиком. Какие способы еще возможно попробовать? И чем следует увлажнить кожу?
Важно не только то, что вы мажете, но и грудное вскармливание, а если кормите смесью, то подберите низкоаллергенную. А вот насчет того, чем помазать – попробуйте «Деситин». Также не следует увлажнять кожу всякими кремами без особой надобности!.
Пишу вам по поводу того, в какой ванне мыться, если у сыночка 3,5 месяца начался атопический дерматит. Вещи стираю только детским порошком, а вот воду в ванной разбавляю холодной родниковой. Использовала крем «Топи», но не помог! Что делать – нужно ли сдавать анализы на аллергены?
Если вы установили, что причиной данной болезни является аллергическая реакция, то надо установить возможные аллергены, лучше всего обследуйтесь на них, чтобы в дальнейшем избежать с ними какого-либо контакта.
Я воспитываю сына, которому 2,5 месяца. У нас атопический дерматит прямо на голове. Купаемся в череде и ромашке. Сын любит погружаться с головой. В чем еще нужно купать, чтобы все прошло?
Лучше всего, чтобы вы купали сына в простой, но кипяченой воде.
Что запомнить:
- Проводите правильный и ежедневный уход — это первое, о чем нужно подумать беременной женщине или кормящей маме.
- Следите за рационом и потребляйте специальную разработанную диету на основе только полезных продуктов питания.
- Соблюдайте правила гигиены — используйте гипоаллергенные средства и т.п.
- Регулярно проходите осмотры в медицинских учреждениях и у узкопропрофильных специалистов — гинеколога, инфекциониста и др.
- Любовь и забота помогут вернуть здоровье малышу и избавить его от симптомов болезни раз и навсегда.