Болезнь кожи лица от солнца

 Солнечный дерматит является воспалительной реакцией кожи в ответ на воздействие ультрафиолетовых лучей. Его называют также фотодерматозом, фототоксическим дерматитом, солнечной аллергией.
Солнечный дерматит является воспалительной реакцией кожи в ответ на воздействие ультрафиолетовых лучей. Его называют также фотодерматозом, фототоксическим дерматитом, солнечной аллергией.
В настоящее время термин «солнечный дерматит» объединяет группу сходных состояний (изменений кожи), появление которых связано с воздействием солнечных или изолированных ультрафиолетовых лучей. Определение формы заболевания является основой для подбора адекватной терапии.
Что относят к солнечному дерматиту?
Большинство людей под термином «солнечный дерматит» подразумевают ожог, появляющийся на коже после чрезмерного пребывания на солнце. На самом деле группа фотодерматозов включает в себя достаточно много состояний, отличающихся деталями патогенеза и прогнозом. Их объединяет между собой зависимость местных изменений кожи от факта солнечного (ультрафиолетового) облучения.
Современная классификация фотодерматозов (солнечных дерматитов) включает:
- Фототравматические реакции. Сюда относят солнечные ожоги, актинические дерматиты, солнечный эластоз и фотостарение.
- Фотодерматозы, появление которых связано с имеющимся дефицитом естественных интрадермальных протекторов. Классический пример – пигментная ксеродерма.
- Фотодерматозы, обусловленные наличием в организме фотосенсибилизирующих факторов, в том числе лекарственного происхождения.
- Дерматозы, клинические проявления которых дебютируют, рецидивируют или усиливаются после инсоляции. При этом облучение служит не ключевым патогенетическим моментом, а провоцирующим фактором. К таким дерматозам относят дерматомиозит, системную красную волчанку, хлоазму, болезнь Дарье.
Но согласно действующей Международной классификации болезней 10 пересмотра (МКБ-10), многие формы солнечных дерматозов отнесены к различным классам. И в современной клинической практике врачами нередко упускается значение инсоляции в развитии и течении ряда дерматологических расстройств.
Фототравматические изменения кожи считают истинным солнечным дерматитом. Он может быть ранним (в первые часы после инсоляции), поздним и хроническим.
Почему кожа реагирует на солнечные лучи
В качестве основной причины солнечного дерматита выступает инсоляция. Достигающий поверхности Земли солнечный свет является неоднородным. Он включает лучи ультрафиолетового, инфракрасного и видимого спектра. Другие формы излучения почти полностью экранируются защитным озоновым слоем и верхними слоями атмосферы.
Наиболее травматичным для кожи человека является ультрафиолетовое (УФ) излучение. Оно частично поглощается клетками эпидермиса, что у большинства людей приводит к формированию характерной временной пигментации – загара. Человек нуждается в регулярном получении небольших доз ультрафиолета, ведь он является необходимым условием для синтеза в коже витамина Д.
Но при продолжительной или жесткой инсоляции значительная часть УФ лучей проникает в глубокие слои дермы и даже в подлежащие ткани. При этом они действуют на клеточном и даже молекулярном уровне, повреждая различные структуры.
Лучи УФ спектра приводят к появлению в толще кожи свободных радикалов, которые оказывают повреждающее действие на крупные специфические молекулы и клеточные стенки. Это же является причиной активации неспецифической воспалительной реакции с локальным расширением сосудов, повышением их проницаемости, выбросом биологически активных веществ. Возможно и прямое повреждение кератиноцитов.
Под действием ультрафиолета и свободных радикалов в коже также начинают вырабатываться дефектные белки. Они воспринимаются организмом как чужеродные и выступают в роли антигенов, запуская сходную с аллергией иммунную реакцию замедленного типа. Повторная инсоляция приводит к выбросу биологически активных веществ (ацетилхолина и гистамина). Это провоцирует развитие разлитых псевдовоспалительных изменений тканей, появление сыпи и общих признаков аллергии. Местные изменения при «солнечной аллергии» нередко выходят за пределы зоны, подвергшейся чрезмерной инсоляции.
Ультрафиолет в больших дозах также способен нарушать структуру ДНК, вызывая мутации и тем самым провоцируя опухолевый рост (меланому и другие типы рака кожи). А при длительном воздействии он приводит к дегенерации основных структурных белковых молекул межклеточных пространств (коллагена и эластина), неравномерной атрофии соединительной ткани и раннему старению кожи.
Кто относится к группе риска
Дерматит от солнца при определенных условиях может развиться у любого человека. Но при этом доза и продолжительность инсоляции будет различной, как и выраженность возникающих кожных изменений. Это зависит от наличия предрасполагающих факторов.
К солнечному дерматиту склонны люди, принадлежащие к 1-3 фототипам кожи по Фицпатрику. Особенностью их дермы является небольшое количество меланина – пигмента, который способен частично экранировать поступающее извне УФ-излучение. Поэтому даже непродолжительная инсоляция способна вызвать у них солнечные ожоги разной степени и при этом практически не приводит к появлению загара.
В группе риска по развитию фотодерматозов находятся люди, склонные к злоупотреблению загаром (в том числе в соляриях) или вынужденные по роду работы много времени проводить на свежем воздухе. Поэтому хронический солнечный дерматит нередко выявляется у работников ферм и лесозаготовочных хозяйств, у агрономов, садоводов, строителей, дорожных рабочих, спасателей, рыбаков.
Некоторые соматические заболевания тоже меняют реактивность клеток дермы и тем самым повышают риск появления солнечного дерматита даже при относительно небольших дозах УФ облучения. К ним относят сахарный диабет и другую эндокринную патологию, хроническую эндогенную интоксикацию (например, при почечно-печеночной недостаточности), ожирение.
Высокий риск развития патологии у лиц с фотосенсибилизацией. При этом в организме человека уже имеются антитела к веществам, образующимся под действием ультрафиолета. Большое значение имеют и фотосенсибилизаторы.
Что такое фотосенсибилизаторы
Существуют вещества, которые при поступлении в организм человека повышают чувствительность его клеток к УФ лучам. Их называют фотосенсибилизаторами. Они обычно попадают в организм извне через пищеварительный тракт, но не исключен и трансдермальный путь проникновения.
К фотосенсибилизаторам относят:
- специально назначаемые пациенту препараты-фотосенсибилизаторы, что бывает необходимо для повышения эффективности фототерапии (ПУВА — терапия) при псориазе, трофических язвах, гнездной алопеции, витилиго и ряде других дерматологических заболеваниях, а также при фотодинамической терапии некоторых форм рака;
- средства-фотосенсибилизаторы с избирательным накоплением в опухолевых тканях, их применение увеличивает результативность флуоресцентной диагностики злокачественных новообразований;
- некоторые лекарственные средства (тетрациклины, сульфаниламиды, гризеофульвин, ибупрофен, типичные и атипичные нейролептики и ряд других препаратов);
- лекарственные травы, употребляемые в форме отваров (например, зверобой);
- оральные контрацептивы и препараты половых гормонов, использующиеся с лечебной или заместительной целью.
Фотосенсибилизирующий эффект может отмечаться и у людей, использующих косметические и дезодорирующие средства с мускусом. Иногда появлению солнечного дерматита способствуют нанесенные на кожу крема, осевшая пыльца растений, недостаточно тщательно смытые с рук средства бытовой химии.
Как выглядит солнечный дерматит
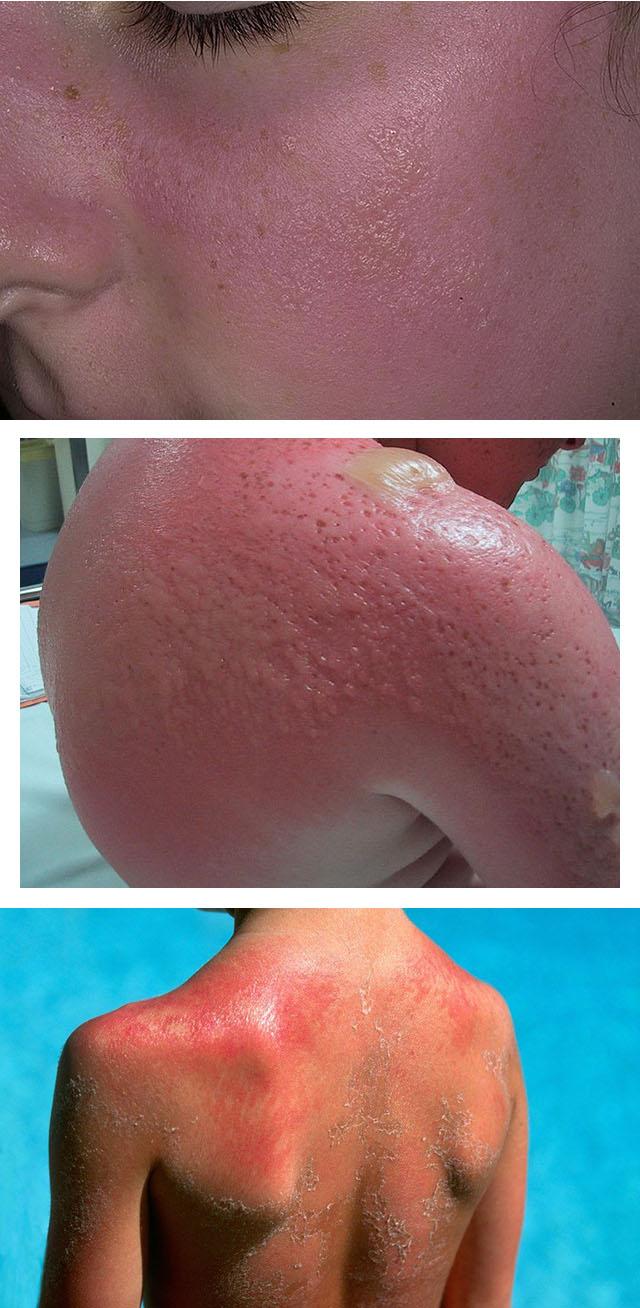
При острой форме болезни симптомы солнечного дерматита появляются спустя 3-4 часа после инсоляции. Основные проявления напоминают ожог 1 степени и включают:
- Появление эритемы – локального покраснения кожи с размытыми границами. Ее локализация соответствует зоне инсоляции, закрытые участки тела при этом не меняются. Возможна также различная выраженность эритемы на ограниченной площади, если в процессе инсоляции человек частично прикрывал тело одеждой.
- Легкая разлитая отечность кожи, очаг поражения при этом выглядит уплотненным.
- Болезненность. Даже прикосновение легкой одежды доставляет существенный дискомфорт.
- Зуд и чувство жжения в очаге поражения.
- Ощущение сухости и стянутости кожи.
При более глубоких повреждениях появляются интрадермальные пузыри разного размера с серозным содержимым. После их вскрытия образуются эрозии, не захватывающие подлежащие ткани и заживающие без образования рубцов. Такая форма солнечного дерматита называется везикуло-буллезной. На месте пузырей нередко остаются очаги депигментации, постепенно сравнивающиеся по цвету с окружающей кожей.
При продолжающемся или повторном воздействии солнечных лучей на коже появляется достаточно обильная сыпь. Она может быть папулезной, узелковой или уртикарной (в виде волдырей). Нередко встречаются полиморфные высыпания. Отдельные элементы не имеют тенденции к слиянию, они обычно мелкие и умеренно зудящие. При устранении фотосенсибилизирующих факторов и избегании солнечного облучения сыпь постепенно проходит в течение 3-8 недель.
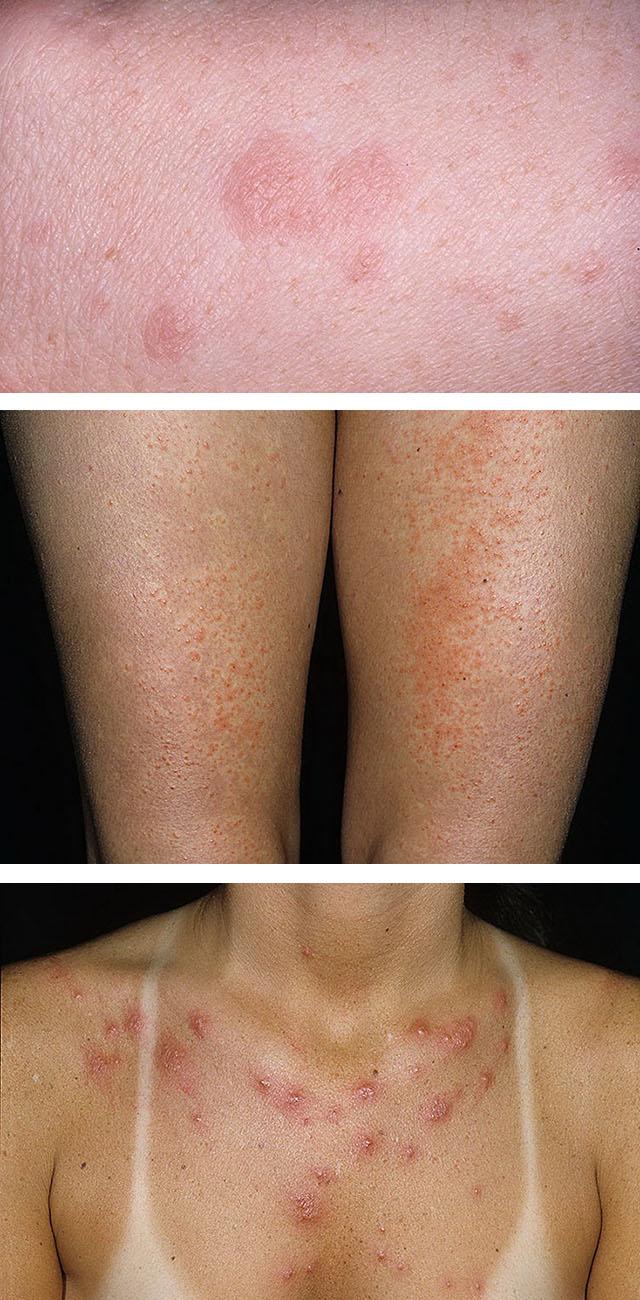
Полиморфный фотодерматоз
Не исключены при фотодерматите и общие симптомы. Это обычно наблюдается при глубоких или обширных поражениях, а также у детей. Появляется недомогание, слабость, головная боль, сонливость, возможно повышение температуры тела. Иногда в период высыпаний пациент отмечает хейлит (воспаление красной каймы губ), коньюнктивит, легкий ринит.
Другие формы болезни
При длительных инсоляциях и повторных эпизодах острого дерматита возможно развитие хронической формы болезни. При этом кожа гиперпигментирована и выглядит плотной, сухой, утолщенной, грубой, с усиленным дермальным рисунком. На ней нередко видны следы расчесов, неравномерная папулезная сыпь, мелкие сосудистые звездочки. Эти изменения появляются на лице, боковых поверхностях шеи, ушных раковинах, кистях рук и других участках тела, которые не защищены одеждой. Общее состояние при хроническом дерматите не меняется. Но возникающий при попадании солнечных лучей на кожу зуд способен негативно влиять на качество жизни пациента.
Хроническое течение у взрослых может принять форму кератоза. При этом кожа покрывается жесткими не отслаивающимися мелкими чешуйками. Они плотно соединены с нижележащими слоями дермы, так что их удаление болезненно и даже может привести к капиллярным кровотечениям.
Особой формой болезни является стойкая солнечная эритема. Она поначалу не отличается от типичного дерматита, но эритема и сыпь сохраняются в течение многих месяцев. Любое новое попадание ультрафиолетовых лучей приводит к ухудшению состояния.
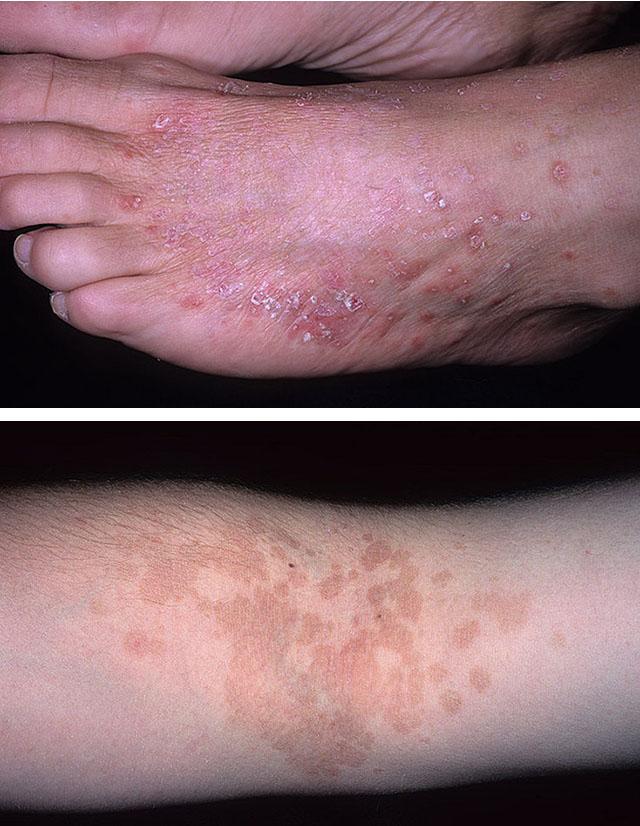
Фототоксическая реакция кожи
Чем опасен солнечный дерматит
Солнечный дерматит не представляет непосредственной опасности для жизни даже у ребенка. Но он повышает риск развития рака кожи. Это связано с появлением значительного количества мутаций под действием ультрафиолета, а также иммуносупрессивным действием избыточной инсоляции. А некоторые формы болезни (солнечный кератоз) специалисты ВОЗ в настоящее время относят к предраковым.
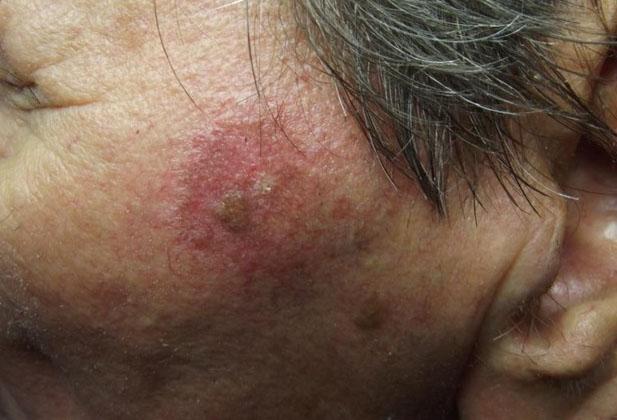
Актинический кератоз
Регулярно получаемое избыточное солнечное облучение способствует фотостарению кожи. Возникающие при этом дефекты хуже поддаются коррекции средствами эстетической медицины, чем естественные возрастные изменения. Конечно, фотостарение не опасно, но оно негативно сказывается на психологическом состоянии женщин и даже способно привести к неврозоподобным реакциям.
Принципы терапии
Лечение солнечного дерматита включает избегание инсоляции, устранение фотосенсибилизаторов и применение средств для купирования кожных изменений. Госпитализации обычно не требуется.
При легкой форме болезни может быть достаточно местного лечения народными средствами. А вот затяжные, тяжело протекающие и сопровождающиеся сыпью случаи требуют применения лекарственных средств топического и системного действия.
В острой стадии болезни лечение в домашних условиях включает использование примочек со свинцовой водой, 2% борной кислотой. Это позволяет уменьшить отек и зуд кожи, справиться с мучительным чувством стягивания. При отсутствии признаков инфицирования допустимо лечение народными средствами: проведение влажных обертываний с настоями противовоспалительных лекарственных растений, зеленым чаем.
Аскорутин, антигистаминные и нестероидные противовоспалительные средства – это базовые препараты при солнечном дерматите. Назначаются также Аевит, Делагил, Плаквенил.
При выраженном воспалении, присоединении фотоаллергической реакции и склонности к затяжному течению по назначению врача применяются глюкокортикостероидные препараты. Мазь и крем от солнечного дерматита применяются в течение строго определенного промежутка времени во избежание развития вторичных грибковых инфекций кожи и атрофии тканей. Может проводиться и кратковременная системная терапия, при этом назначаются таблетки или даже инъекционные формы препарата.
Солнечный дерматит является достаточно распространенным заболеванием. А ухудшение экологической обстановки, постепенное разрушение озонового слоя Земли и повышение солнечной активности делают проблему все более актуальной. Лечение фотодерматозов – это не только улучшение качества жизни пациента, но и профилактика рака кожи и меланомы. Профилактика включает ограничение пребывания на открытом солнце и обязательное повседневное использование солнцезащитных кремов.
Болезни кожи, которые не любят солнца

Известно, что солнце благоприятно воздействует на кожу человека. Однако это не всегда соответствует действительности. Исследователи обнаружили массу негативных последствий такого воздействия: преждевременное старение кожи, развитие воспалительных процессов и дерматозов, формирование меланом. Когда кожа подвергается сильному солнечному излучению, могут обостряться и некоторые кожные болезни. MedAboutMe знает, как предотвратить такие обострения.
Экзема: летний уход за кожей
Экзема — достаточно распространенное кожное заболевание воспалительного характера, проявляющееся в покраснении кожи, высыпаниях и сопровождающееся зудом и жжением. Часто имеет хроническое течение. Иногда солнце позволяет улучшить состояние пораженных экземой участков кожи, но только если использовать инсоляцию в очень умеренных количествах. Чаще солнечный свет и жара способствуют обострению заболевания. Это происходит, прежде всего, потому что кожа с потом теряет много жидкости и становится слишком сухой и более подверженной раздражению, воспалению и проникновению инфекций. Ситуацию нередко ухудшают вызванные жарой стресс, плохой сон, а также присутствующие в воздухе летом аллергены (пыльца растений, пыль и проч.).
Для предупреждения обострения экземы летом дерматологи рекомендуют:
- Не находиться на солнце в период его максимальной активности.
- Носить легкую просторную одежду из натуральных материалов.
- Не слишком усердно пользоваться кондиционером, поскольку он пересушивает воздух, отчего страдает кожа.
- Принимать прохладный душ, после чего вытирать тело мягкими промокающими движениями.
- Увлажнять кожу с помощью пульверизатора.
- Регулярно пользоваться увлажняющим кремом.
- Есть диетическую пищу.
По оценкам ВОЗ, две трети жителей планеты являются носителем вируса простого герпеса типа 1 (ВПГ-1), или «герпеса губ», называемого в народе лихорадкой. Он проявляется чаще всего в виде прыщиков на губах. У большинства инфицированных вирус никогда не приводит к заболеванию, у остальных — время от времени болезнь дает о себе знать. У тех и других до появления симптомов герпес находится в организме в инактивированном состоянии. Однако при неблагоприятных условиях, обычно связанных с ослаблением иммунитета, может произойти его активация.
Одним из факторов, провоцирующих ослабление иммунитета, является солнце. Под влиянием ультрафиолетовых лучей герпес (ВПГ-1) активизируется, что приводит к появлению характерных прыщиков чаще всего на губах. Поэтому летом в качестве профилактической меры рекомендуется регулярно использовать увлажняющие средства и защитный бальзам для губ с индексом защиты не менее 15 единиц.
Для предупреждения рецидивов герпеса необходимо заботиться об укреплении иммунитета, что достигается соблюдением следующих основных принципов:
- исключения стрессов, к которым относятся в том числе жара и чрезмерное пребывание на солнце;
- следования принципам здорового питания;
- наличия полноценного отдыха и сна;
- присутствия умеренной физической активности.
Розацеа — покраснение лица
Розацеа (или розовые угри) — одна из форм дерматоза, которой поражены 10% населения, большей частью — светловолосые и светлоглазые женщины. Проявляется заболевание в виде внезапных покраснений кожи лица, сопровождаемых чувством жара. Покраснения, расположенные обычно в районе носа и щек, иногда распространяющиеся на область носа и подбородка, могут вызывать отечность и образование угревой сыпи. Заболевание носит хронический характер. Причины его развития не понятны. Однако изучены факторы, провоцирующие возникновение розацеа и обострения болезни. К таким факторам, помимо стресса, эндокринных нарушений, употребления острой и пряной пищи, обветривания лица и прочего, относится солнце. Поэтому летом главным способом профилактики розацеа является защита лица от солнечных лучей.
С этой целью тем, кто подвержен заболеванию, необходимо придерживаться следующих правил:
- Оберегать кожу от прямых солнечных лучей и ветра.
- Пользоваться солнцезащитным кремом с высоким индексом защиты.
- Находясь на свежем воздухе, большую часть времени проводить в тени.
Дополнительными мерами предупреждения рецидивов являются:
- Исключение из рациона продуктов и напитков, способствующих расширению сосудов (алкоголь, кофе, горячая и пряная пища).
- Использование для ухода за лицом косметических и гигиенических средств, рекомендованных врачом.
Пигментные пятна во время беременности и старческая пигментация
Мелазма, которую называют еще маской беременных, представляет собой чрезмерную пигментацию кожи лица, которая часто наблюдается у женщин во второй половине беременности. Коричневые или сероватые пятна на лице в этот период появляются вследствие гормональных изменений в организме беременной. Они приводят к избыточной продукции меланина. Этот кожный пигмент реагирует на солнечный свет путем создания защитного слоя кожи и тем самым способствует образованию чрезмерной пигментации.
Снизить вероятность появления пигментных пятен на лице во время беременности возможно, если придерживаться определенных правил:
- Избегать попадания на лицо солнечного света.
- Не выходить из дома в наиболее опасные с точки зрения солнечной активности часы (с 11 до 16).
- Ежедневно пользоваться кремом с высоким индексом защиты от солнечных лучей.
- Носить широкополые шляпы, закрывающие лицо, и солнцезащитные очки.
Гормональная перестройка с приближением старческого возраста также способствует образованию пигментных пятен. Чрезмерная пигментация в этом возрасте появляется обычно на открытых участках тела: лице, шее, руках. Это связано с тем, что именно эти части тела подвержены наиболее интенсивному солнечному облучению, которое стимулирует указанный процесс. Поэтому у южан и людей, много времени проводящих на свежем воздухе, возрастная пигментация имеет более выраженный характер. Рекомендации специалистов по предупреждению появления старческих пигментных пятен те же, что и во всех остальных случаях: как можно реже появляться на солнце, защищать кожу от солнечного света и пользоваться защитным кремом.
Использованы фотоматериалы Shutterstock
Атопический дерматит. / Альбанова В. И., Пампура А. Н. // М.: ГЭОТАР-Медиа.. — 2014
Кожные и венерические болезни / Владимиров В. В. // Атлас: учебное пособие. М.: ГЭОТАР-Медиа. — 2016
Кожа и солнце / Олисова О. Ю., Владимирова Е. В., Бабушкин А. М. // Российский журнал кожных и венерических болезней. — 2012. — №6


