Пустулезный дерматит у человека

Кожа человека – это самый большой орган, он отличается высокой степенью чувствительности. Под действием внешних и внутренних факторов на коже могут появиться высыпания. Сыпь бывает разного характера. В том случае, если воспалительная реакция сопровождается образованием пустул, то речь идет о заболевании, которое называется пустулезный дерматит.
Воспалительное заболевание кожи, характеризующееся образованием везикул, пустул и струпьев называется пустулезным дерматитом. Их расположение на теле может быть разнообразным, но, чаще всего, высыпания появляются на коже верхних и нижних конечностей, а также лице, особенно в области рта. Разберемся, какие виды пустулезного дерматита существуют.
Описание элементов сыпи
Первичный элемент воспалительной сыпи называется пустулой, он проявляется развитием гнойного процесса внутри эпидермиса. Образование содержит гной белого или серого цвета. Если гнойное содержимое имеет зеленоватый или желтоватый оттенок, то это свидетельствует об инфекционной природе заболевания.

Размеры пустул разнообразны, их диаметр может быть в пределах от 1 до 10 мм. Внешне пустула выглядит, как куполообразное образование, в верхней части которого имеется белое пятно (гнойная головка). Вокруг белого образования кожа красная болезненная. Пустулезные образования бывают двух видов:
- Фолликулярные. Воспаление возникает внутри волосяного мешочка.
- Нефолликулярные. Образуются воспалительные образования вне фолликулярных мешочков.
Контагиозный
Одной из разновидностей пустулезного дерматита является контагиозная эктима. Это инфекционное заболевание, которое вызывается парапоксвирусом. Заражение происходит при контактах с сельскохозяйственными животными, чаще всего, с баранами и овцами.

Заражение происходит при прямом контакте с больным животным, при уходе или стрижке шерсти. Либо при контакте с мясом больного животного. В группе риска:
- пастухи;
- зоотехники;
- стригали шерсти;
- работники мясобоен;
- повара и домохозяйки.
Клинические проявления
После заражения инкубационный период продолжается около недели. Затем на открытых участках тела (чаще всего, на руках и лице) появляются папулы. Это куполообразные образования синюшно-красного оттенка. Сначала пустулы небольшие, но они постепенно увеличиваются и могут достигать 3 см в диаметре.
На поверхности элементов сыпи образуются пузырьки с кровянистым содержимым. Через некоторое время образования подсыхают с появлением корочек. Кожа вокруг образований имеет сероватый или синюшный оттенок.

Процесс разрешается в течение 1-1,5 месяца. На месте отпавших корок образуются язвы, которые постепенно затягиваются с образованием атрофических рубцов. В остром периоде заболевания могут увеличиваться лифотические узлы и незначительно повышаться температура тела.
Совет! У людей с выраженным иммунодефицитом отмечается более тяжелое течение заболевания, на месте пустул могут образовываться глубокие некротические язвы, по внешнему виду напоминающие распадающиеся злокачественные опухоли.
Диагноз
Для постановки диагноза проводится опрос пациента, необходимо выявить возможные источники заражения (контакт с животными, сырым мясом). Для подтверждения диагноза может быть назначено проведение электронной микроскопии частичек пораженной кожи. При этом обследовании удается обнаружить внутриклеточное расположение вируса.
Совет! В содержимом пустул вирусов чрезвычайно мало, поэтому забор материала для исследований нецелесообразен.
Терапия
Специфической терапии контагиозной эктимы не существует. Основной целью лечебных мероприятий является предупреждение присоединения вторичной инфекции. Поэтому используются антисептические растворы и противовоспалительные мази.

Болезнь Снеддона-Уилкинсон
Это редкое заболевание имеет второе название – субкорнеальный пустулёзный дерматит. Болезнь протекает хронически, считается одной из форм пустулёзного псориаза, имеет невыясненный генез. Официально, как самостоятельное заболевание, его стали рассматривать с середины прошлого века, хотя подробное описание было сделано значительно раньше.
Заболевание не имеет связи с сезонностью, у женщин пожилого возраста оно отмечается чаще, чем у мужчин. Механизм развития воспалительного процесса до конца не изучен, есть версии, что обострения провоцируются иммунологическими нарушениями.
Клиническая картина
На первом этапе развития отмечается появление на коже торса и конечностей первичных образований в виде красных пятен. На поверхности пятен вскоре образуются крупные пузыри с вялыми покрышками, наполненные прозрачным содержимым. По периметру образования окружены красными ободками. Располагаются высыпания группами. После вскрытия покрышек обнажается эрозивная поверхность.
Высыпания появляются не одновременно, поэтому на коже больного можно наблюдать одновременно и пустулы, покрытые гнойными корками, и буллы. После заживления пустул на их месте образуются темные пятна, на месте заживших образований могут возникать новые пустулы.

В некоторых случаях на этапе образования эрозий происходит присоединение вторичной пиококковой инфекции. При этом процесс может зайти очень далеко вплоть до развития гангренозной пиодермии. Осложненный процесс, чаще всего, отмечается в складках кожи. Дополнительные признаки:
- высыпания появляются только на коже, на слизистых образования возникают редко;
- синдром Нильского (отслаивание верхних слоев эпидермиса при прикосновении) отсутствует;
- высыпания сливаются с образованием крупных очагов;
- разрешаться образования начинают от центра к краям;
- на очистившейся поверхности появляются новые пустулы;
- болезнь продолжается длительное время;
- ремиссия при этом заболевании не бывает полной, но спокойные периоды, чаще всего, продолжаются годами.
Диагноз
Диагностика заболевания затруднена, поскольку симптомы болезни схожи с проявлениями других кожных болезней. Для постановки диагноза необходимо:

- осмотр пациента и сбор анамнеза;
- проведение йодной пробы для исключения пузырькового дерматита;
- проведение гистологических исследований.
Совет! В процессе обследования проводится биохимическое исследование крови, а также анализ на выявление фактора, возникающего при распаде опухолей.
Терапия
Специальной схемы лечения не существует. Проводится симптоматическая терапия, которая, как правило, не дает достаточного эффекта, но способствует уменьшению воспаления.
В процессе лечения необходимо выявить скрытые инфекции и провести их корректировку. Для этого назначают антибиотики, ретиноиды, кортикостероиды в различных комбинациях. Кроме того, назначают антигистаминные препараты и витаминотерапию.
Итак, пустулезный дерматит – это воспалительное заболевание кожи, которое может быть спровоцировано инфекцией или аутоиммунным процессом. Диагностика и лечение этого дерматологического заболевания проводится под контролем специалиста. Подбор препаратов производится индивидуально.
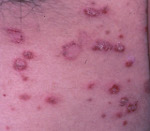
Субкорнеальный пустулезный дерматит (болезнь Снеддона-Уилкинсона) – редкая хроническая патология кожи неясной этиологии, характеризующаяся высыпаниями буллёзно-пустулёзного характера. Клинически проявляется возникновением эритемы, на фоне которой формируются небольшие фликтены с акантолитическими клетками внутри и красной каймой по периметру. Элементы имеют четкие границы, склонны к группировке. Локализуются на туловище и конечностях, вскрываются с образованием поверхностных эрозий и исходом в гиперпигментацию. Диагноз ставят клинически и гистологически, используют пробы Тцанка и Ядассона. Лечение включает антибактериальную терапию, кортикостероиды, ретиноиды наружно и внутрь, УФО.
Общие сведения
Субкорнеальный пустулезный дерматит – одна из редких разновидностей пустулёзного псориаза неясного генеза, возможно, специфическое переходное состояние от пузырного дерматоза к псориатическому пустулёзу. Впервые описание патологического процесса дал в 1872 году австрийский дерматолог Ф. Герба. Официально в качестве самостоятельной нозологической единицы, субкорнеальный пустулёзный дерматит стали рассматривать только с 1956 года, после того, как английские дерматологи Снеддон и Уилкинсон сумели доказать уникальность его клинических проявлений.
Патологический процесс не имеет сезонных и расовых особенностей, не обладает эндемичностью. Есть данные о том, что заболевание возникает у женщин зрелого возраста в 4 раза чаще, чем у мужчин. Обострения наблюдаются преимущественно в летнее время. Актуальность проблемы для современной дерматологии связана с нарушением качества жизни пациентов, страдающих субкорнеальным пустулёзным дерматитом, возможностью трансформации в более тяжёлые случаи псориатического пустулёза и риском развития паранеопластического процесса.
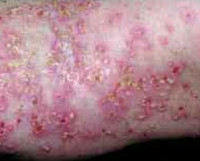
Субкорнеальный пустулезный дерматит
Причины субкорнеального пустулёзного дерматита
Триггерами пустулёза являются как экзогенные факторы (инфекции), так и эндогенные нарушения (иммунологические, эндокринные). Механизм развития до конца не изучен. Считается, что в случае иммунного генеза патологического процесса происходят изменения в иммунных комплексах, а в сыворотке крови появляется фактор некроза опухоли (ФНО) или кахектин, который продуцируется макрофагами и Т-лимфоцитами. Основная роль этого цитокина заключается в реализации «программы саморазрушения» (апоптоза) злокачественных клеток под воздействием кислорода и окиси азота. Кроме того, ФНО в зависимости от концентрации стимулирует процесс воспаления, синтез Т-хелперов и В-лимфоцитов, но при избытке провоцирует сепсис и кахексию, угнетая скорость расщепления жирных кислот. Вероятно, «переходность» субкорнеального пустулёзного дерматита в значительной мере обусловлена именно этим фактором.
Образующиеся при нарушении целостности клеток иммунной системы под воздействием экзогенных факторов (инфекции) и эндогенных причин (иммунологические нарушения) биологически активные вещества, обладающие иммунорегуляторными свойствами, стимулируют формирование иммунных комплексов, продуцирующих интерлейкины, которые усиливают воспаление и пролиферацию клеток дермы, повышают проницаемость сосудов, обуславливают гипертермию кожи. Так сначала возникает эритема, а затем из-за преобладания в воспалении экссудативных процессов формируются пустулы.
При эндокринных нарушениях ведущая роль отводится сбоям не только в белковом, но и в других видах обмена (жировом, углеводном). Кахектин обуславливает инсулинозависимость при сахарном диабете, повышая свёртываемость крови, оказывая негативное влияние на кровоснабжение поджелудочной железы и частично нарушая её работу. По такому же сценарию нарушаются функции щитовидной и паращитовидных желез. Параллельно ФНО стимулирует белковый обмен, поставляя в дерму избыток «строительного материала». В ответ в коже возникает воспаление, усиливается пролиферация клеток эпидермиса, что приводит к возникновению эритемы и пустул.
Симптомы субкорнеального пустулёзного дерматита
Патологический процесс начинается с высыпаний на коже туловища или конечностей первичных элементов в виде гиперемированных пятен, поверхность которых покрыта буллами диаметром до 1,5 см с мутным содержимым и вялой покрышкой. Внутри буллы, как правило, стерильны, но возможно обнаружение единичных акантолитических клеток в начале процесса и множества – в разгаре болезни. По периметру пустулы окружены воспалительным ободком, расположены герпетиформно (дугообразно), склонны группироваться, быстро вскрываются, обнажая эрозивную поверхность. В результате на коже формируется пёстрая картина: половина пустул покрыта гнойно-геморрагическими корочками, половина полуприкрыта оставшимися крышками пустул. После регресса на месте пустул остаётся гиперпигментация, могут возникать новые буллы. Высыпания сопровождаются неинтенсивным зудом и незначительным нарушением общего состояния пациента.
Иногда к эрозиям присоединяется вторичная пиококковая инфекция вплоть до гангренозной пиодермии. Чаще всего это происходит в складках кожи. Слизистые поражаются крайне редко. Симптом Никольского отрицательный. Первичные элементы, сливаясь, образуют очаги с неровными границами, которые начинают разрешаться с центра. На освободившейся поверхности сразу же возникают новые высыпания, поскольку патологический процесс длится месяцами, визуально кожа напоминает очертания материков на географической карте. Особенностью субкорнеального пустулёзного дерматита является неполная ремиссия, продолжительность которой может колебаться от нескольких месяцев до нескольких лет.
Диагностика субкорнеального пустулёзного дерматита
Диагноз представляет определённые затруднения в силу схожести симптоматики заболевания с большим числом других патологий. Дерматологи ориентируются на клинические проявления и анамнез, проводят пробу Тцанка на акантолитические клетки и йодную пробу Ядассона с целью исключения пузырных дерматозов. При необходимости используют данные гистологии (подроговые буллы, умеренный акантоз, гиперкератоз, периваскулярные инфильтраты в сосочковом слое). Отличительной гистологической особенностью патологического процесса является отсутствие спонгиоформных пустул Когоя и наличие локального воспаления.
В ходе диагностики субкорнеального пустулёзного дерматита применяют биохимический анализ крови с подробной характеристикой глобулиновых фракций, а также анализ крови на ФНО (фактор некроза опухоли). С его помощью проводят оценку уровня защиты иммунитета, определяют возможность трансформации в паранеопластический процесс и наличие системной патологии. Дифференцируют субкорнеальный пустулёзный дерматит с дерматитом Дюринга, импетиго Герба, бактеридом Эндрюса, пемфигусом, буллёзной экземой.
Лечение субкорнеального пустулёзного дерматита
Трудность терапии патологического процесса заключается в отсутствии специального алгоритма лечения. Симптоматическая терапия не обладает достаточной эффективностью и способствует неполной ремиссии заболевания. Поэтому основным направлением в лечении субкорнеального пустулёзного дерматита является выявление латентно текущей сопутствующей патологии и очагов фокальной инфекции с их корректировкой, а также лечение длительно существующих хронических заболеваний. Для этого применяют антибиотикотерапию, ретиноиды, кортикостероиды, сульфоны и их различные комбинации в зависимости от степени распространённости и тяжести патологического процесса. Подключают антигистаминные препараты, сульфаниламиды, витаминотерапию.
Несмотря на то, что субкорнеальный пустулёзный дерматит имеет доброкачественное течение в сравнении с другими разновидностями пустулёзного псориаза, терапию тяжёлых форм заболевания проводят в стационарных условиях. Наружно используют гормональные мази, кремы, содержащие ретиноиды, антибиотики, комбинированные аэрозоли, анилиновые красители. Назначают УФО и ПУВА-терапию. Прогноз относительно благоприятный с учётом неполной ремиссии и возможности трансформации в паранеопластические процессы.
Акродерматит стойкий пустулезный Аллопо. Причины. Симптомы. Диагностика. Лечение
Акродерматит стойкий пустулезный Аллопо (синонимы: акропустулез, стойкий дерматит Крокера) — хроническое рецидивирующее заболевание, характеризующееся поражением копчиков пальцев рук и ног, па которых имеются пустулезные высыпания, склонные к распространению.
Причины и патогенез стойкого пустулезного акродерматита Аллопо не установлены. Некоторые ученые считают, что в основе заболевания лежит инфекционный агент. Однако содержимое фликтен и пустул и кровь больного часто сгерильны. Другие ученые рассматривают генерализованный пустулезный псориаз Цумбуша, стойкий дерматит Аллопо и герпетиформное импетиго Гебры как одно заболевание. Клинические наблюдения автора позволяют считать стойкий акродерматит самостоятельным дерматозом.
Симптомы стойкого пустулезного акродерматита Аллопо
Начало заболевания обычно связано с незначительной травмой или пиодермией. Высыпания локализуются на пальпах (рук и ног), особенно в области дистальных фаланг вокруг ногтевых пластинок, в виде пустулезных, везикулезных или эритемато-сквамозных элементов. В начале процесс локализованный, асимметричный и унилатеральный, чаще поражается один, преимущественно большой, палец руки, затем в процесс вовлекаются и другие пальцы рук, реже — ног. Клинически различают пустулезную, везикулезную и эритемо-сквамозную формы заболевания. С течением времени очаги поражения могут распространяться на соседние участки кистей и стоп, редко — на весь кожный покров. У части больных наблюдаются вторичные атрофические изменения кожи.
При пустулезной и везикулезной формах ногтевые валики отечны, красного цвета (гиперемированы), инфильтрированы. При надавливании на ногтевые пластинки выделяется гной. На пораженной фаланге появляются множественные пустулы и везикулы, которые вскрываются, образуя эрозии, затем покрываются корками и чешуйками. Пальцы становятся цилиндрической формы, сгибание и разгибание их затруднено из-за болезненности. После стихания воспалительного процесса на месте высыпаний остаются легкая атрофия и нежная красноватая кожа.
При зритемо-сквамозной форме пораженные пальцы красного цвета, сухие, шелушатся и имеют поверхностные трещины. Ногтевые пластинки при легком течении дерматоза на своей поверхности имеют борозды, истыканность, а при пустулезной форме отмечается онихолизис или ногтевые пластинки отпадают.
Заболевание иногда может протекать злокачественно. При этом отмечаются распространение процесса па весь кожный покров, выпадение ногтей, мутиляция пальцев.
Гистопатология акродерматита стойкого пустулезного Аллопо. При гистологическом исследовании характерно наличие спонгиозиформных пустул Кагоя, как и при пустулезном псориазе Цумбуша и герпетиформном импетиго.
Патоморфология акродерматита стойкого пустулезного Аллопо. Выражены акантоз с удлинением и расширением эпидермальных выростов, гиперкератоз, паракератоз, позднее — истончение эпидермиса. Характерной гистологической чертой этого заболевания является наличие спонгиоформных пустул Когоя. Крупные пустулы иногда располагаются друг под другом, их покрышка образована истонченным роговым слоем, в основания находятся мелкие спонгиоформные пустулы. Пустулы содержат нейтрофильные гранулоциты, единичные эпителиоциты. В дерме отмечаются отек, расширение сосудов и значительно выжженный воспалительный инфильтрат из нейтрофильных гранулонитов, лимфоцитов, гистиоцитов и небольшого количества плазматических клеток.
Гистогенез изучен мало. Неясно, является ли стойкий гнойный акродерматит Аллопо локализованным вариантом пустулезного псориаза или самостоятельным дерматозом.
Дифференциальный диагноз. Дифференцировать заболевание необходимо с пустулезным псориазом, экземой, пиодермией, пустулезным бактеридом Эндрюса, герпетиформным дерматитом Дюринга.
Лечение стойкого пустулезного акродерматита Аллопо
Лечение зависит от клинического течения и интенсивности кожных изменений. Для системной терапии используют этретинат, кортикостероиды, ПУВА-терапию, циклоспорин или метотрексат. Для местного лечения рекомендуются краска Кастеллани, кальципатриол, мази, содержащие кортикостероиды и антибиотики.
Использованные источники: m.ilive.com.ua
ПОХОЖИЕ СТАТЬИ:
Дерматит себорейный причины у грудничка
Инфекционный дерматит инфекционная экзема
Контагиозный пустулёзный дерматит
Контагиозный пустулёзный дерматит (контагиозная эктима, Orf) вызывается парапоксвирусом, природным резервуаром которого являются некоторые сельскохозяйственные животные — бараны, овцы, козы. Человек заражается во время непосредственного контакта с животными (стрижка шерсти, доение и пр.), а также при контакте с мясными тушами. Заболевание чаще наблюдается у пастухов, зоотехников, стригалей шерсти. Работники мясобоен, мясники и домохозяйки могут заразиться при контакте с мясом и субпродуктами (особенно бараньи головы). Похожие на контагиозную эктиму поражения описаны у людей после контакта с быками и северными оленями.
Клиническая картина. После 5-6 дней инкубационного периода на открытых участках тела (чаще на руках и лице) появляются воспалительные синюшно-красные папулы, склонные к периферическому росту. Их размер может достигать 2-3 см в диаметре. На поверхности папул формируются пустулы или пузыри с геморрагическим содержимым, постепенно подсыхающие в плотную корку. Кожа вокруг имеет характерный серовато-белый или серовато-фиолетовый цвет. В течение 3-6 недель процесс постепенно разрешается, на месте корок обнажаются язвы, постепенно заживающие поверхностными атрофическими рубцами. Может развиваться регионарный лимфангит и лимфаденит. Общее состояние страдает незначительно. Может регистрироваться небольшое повышение температуры тела. Однако у ослабленных людей с выраженным иммунодефицитом описана более тяжёлая форма заболевания с развитием обширных некротических язв, напоминающих распадающиеся злокачественные опухоли
Диагностика контагиозного пустулёзного дерматита основана на эпидемиологических данных (контакт с животными и их мясом), типичной клинической картине заболевания. Диагноз может быть подтвержден с помощью электронной микроскопии биоптата, при которой можно обнаружить внутриклеточное расположение вирусных частиц. Забор и исследование содержимого пустул и пузырей не информативно, так как там содержится очень малое количество вируса. Рост вируса на тканевых культурах очень медленный и непостоянный. Серологическая диагностика не используется. Дифференциальная диагностика проводится с сибирской язвой, сапом, распадающимися опухолями, некротическими формами васкулитов, в начальной стадии — с узелками доярок (см. Паравакцина).
Лечение контагиозного пустулёзного дерматита. Специфическая терапия не разработана. Лечение направлено на предупреждение вторичных гнойных осложнений. Профилактика контагиозного пустулёзного дерматита заключается в вакцинации животных, изоляции заболевших животных, соблюдении правил личной гигиены.
Источники:
1. Соколовский Е.В. Кожные и венерические болезни. — Спб.:Фолиант, 2008.
Использованные источники: zalogzdorovya.ru
СТАТЬИ ПО ТЕМЕ:
Дерматит головы и шеи
Дерматит долго проходит
Пустулезный дерматит
Если у вас экзема, то мы рекомендуем купить книгу «Свобода от экземы». Следуя трем простым шагам, Вы сможете навсегда вылечить экзему и вернуть себе здоровую и чистую кожу. Также можете задать вопросы на форуме
Пустулезный дерматит – заболевание кожи, характеризующееся возникновением везикул, пузырьков (пустул) и струпьев. Их локализация на теле может абсолютно разнообразной, но есть и «излюбленные места»: губы, нижние и верхние конечности. Обычно этим болеют люди, часто контактирующие с животными, в основном овцами. К ним можно отнести чабанов, стригалей, ветеринарных специалистов, работников убойных пунктов. Само заболевание способно поражать организм любого пола, в основном, в возрасте от 14 до 32 лет, как в теплый, так и в холодный сезон; оно, можно сказать, распространено по всему земному шару, но чаще его с ним сталкиваются в районах Центральной Африки.
Причиной, или этиологическим фактором, пустулезного дерматита чаще всего являются стафилококки (грамположительные бактерии), в особенности золотистый и белый стафилококк, а также некоторые виды стрептококков (тоже грамположительные бактерии). Не остались без внимания вирусы, способные передаваться от животных к человеку : вирусы эктимы, миксоматоза и т.д. Важно знать, что наибольшая вероятность заразиться пустулезным дерматитом при наличии ворот инфекции – какого-либо повреждения, раны. При этом открывается доступ к глубоко лежащим тканям. Как следствие, в них начинается защитная реакция на чужеродный организм – воспалительный процесс, сопровождающийся резким снижением иммунитета, небольшим повышением температуры, общей слабостью, также возможны головные боли. На этом этапе состояние может утяжелиться присоединением вторичной инфекции микробного характера. После перенесения заболевания развивается стойкий иммунитет на период 6-9 месяцев.
Пустулезный дерматит, как процесс, складывается из последовательных сменяющих друг друга стадий. Его инкубационный период (размножение агентов в организме человека без проявления симптомов болезни) длится примерно 3-6 дней. В начале заболевания образуются фолликулярные пузырьки диаметром около 3 см — пустулы, окруженные воспалительным венчиком (проявляется покраснением вокруг пузырька). Они могут сливаться между собой, вызывать зуд. Также часто наблюдаются отека вокруг пораженных поверхностей. В течение нескольких дней пузырьки вскрываются и начинают сохнуть, образуя корки. После того как корки отпадут, примерно, через месяц, на их месте образуются атрофические рубчики. В общем, сроки течения заболевания укладываются в диапазон от 3 месяцев до 4 лет, основная часть пациентов болеет около 12-20 месяцев. Прогноз у такого дерматита вполне благоприятный. Конечно, каждый случай индивидуален, и в некоторых могут возникнуть осложнения, связанные, в первую очередь, с вторичной инфекцией. Встречается элефантиаз, или слоновость (больше характерен при поражении нижних конечностей). При этом происходит повреждение лимфатических сосудов и, как следствие, застой лимфы в конечностях, тогда они имеют вид, сходный с ногами слона.
Основным лечением пустулезного дерматита является длительная антибиотикотерапия, при этом лучше препараты комбинировать. Такой долгий срок течения заболевания неслучаен: пустулезный дерматит устойчив ко многим препаратам. Наибольшую активность проявляют септрин, антибиотики группы тетрациклинов. Примером комплексной терапии является использования проспидина в сочетании с антибиотиками и кортикостероидами.
Уберечься от заболевания можно, строго соблюдая правила личной гигиены при работе с животными, относящимися к мелкому рогатому скоту: ветеринарам – работать в перчатках, сотрудникам ферм следить за целостностью кожных покровов, а при повреждении – обрабатывать рану антисептиком.
Использованные источники: ekzemat.ru


