Шистосоматидный аллергический дерматит церкариоз

Шистосоматидный дерматит – дерматологическое заболевание паразитарной природы, обусловленное заражением кожи личинками (церкариями) шистосом (один из родов плоских червей или трематод). Симптомами этого состояния являются кожный зуд, появление красных пятен и папул на коже, крапивница и аллергический отек. В редких случаях наблюдается повышение температуры, сухой кашель, головокружение. Диагностика шистосоматидного дерматита производится на основании результатов дерматологического осмотра и данных анамнеза пациента. Обычно лечение заболевания симптоматическое, применения специфических противопаразитарных средств не требуется.
Общие сведения
Шистосоматидный дерматит (церкариоз, зуд купальщиков) – паразитарное заболевание кожи, вызываемое внедрением в ткани церкариев (личинок некоторых трематод) и сопровождающееся выраженной аллергической реакцией. Шистосомы и родственные им плоские черви обладают сложным жизненным циклом, при этом церкарии обычно внедряются в тело окончательного хозяина, где и трансформируются во взрослых особей. Чаще всего шистосоматидный дерматит встречается в странах Африки и Азии, где теплый климат способствует развитию трематод в пресноводных застойных водоемах. Намного реже это состояние встречается в Европе и западных регионах России, однако в последние годы дерматологи отмечают стойкую тенденцию к росту заболеваемости. Так, если в середине XX века в этих регионах регистрировались единичные случаи шистосоматидного дерматита, то уже в 2011 году только в Москве с проявлениями этого заболевания в медучреждения обратилось свыше 500 человек. Чаще всего патология поражает детей по причине тонкости кожных покровов и повышенной реактивности организма в этом возрасте.

Шистосоматидный дерматит
Причины шистосоматидного дерматита
Несмотря на то, что некоторые виды шистосом и других трематод могут вызывать у человека паразитарные заболевания мочевыделительных путей и кишечника, причиной шистосоматидного дерматита вышеуказанные паразиты выступают крайне редко. Обычно это заболевание является результатом внедрения церкариев (личинок) трематод, паразитирующих в организме водоплавающих птиц, а человек в данном случае выступает в роли «случайного хозяина». Неприспособленность личинок паразита к условиям человеческого организма во многом обуславливает особенности течения шистосоматидного дерматита.
Чаще всего церкарии обнаруживаются в теплых мелководных водоемах с пресной застойной водой. Обязательным условием является обитание в озере некоторых видов моллюсков, выступающих в качестве промежуточного хозяина для трематод – в их организме происходит превращение мирацидиев в церкарии. При купании человека в таком водоеме личинки паразита сначала прикрепляются к поверхности кожи, а затем при помощи грызущего аппарата проникают в ее толщу. Причиной первых симптомов шистосоматидного дерматита являются гидролитические ферменты, выделяемые личинками паразитов для более глубокого проникновения в ткани, а также механическое раздражение.
Выделяемые возбудителями шистосоматидного дерматита ферменты обладают сильными иммуногенными и аллергенными свойствами, поэтому на месте проникновения церкариев и по ходу их движения возникает выраженная воспалительная реакция. Поскольку человек не является для данных паразитов окончательным хозяином, вскоре они гибнут в толще кожных покровов. Продукты распада церкариев усиливают воспалительную реакцию, что наблюдается на заключительных этапах шистосоматидного дерматита, после чего возникает спонтанное выздоровление. Примечательно, что при вторичном заражении личинками шистосом проявления заболевания становятся намного более выраженными, могут присоединяться различные общие симптомы. Причина этого заключается в том, что при первом эпизоде шистосоматидного дерматита происходит сенсибилизация организма продуктами распада церкариев, а при последующих заражениях намного быстрее развивается аллергическая реакция, приводящая к более тяжелым симптомам.
Симптомы шистосоматидного дерматита
Первые проявления шистосоматидного дерматита развиваются очень быстро – буквально через несколько минут после купания в водоеме, где обитают трематоды и их личинки. Если имеет место первичный контакт с этим паразитом, то симптомы выражены слабо, картина заболевания является стертой. Через 10-15 минут после купания возникает кожный зуд в области проникновения церкариев, через 1-2 часа там же появляются мелкие красные пятна, полностью исчезающие на протяжении 6-12 часов. После этого никаких других симптомов шистосоматидного дерматита обычно не наблюдается при условии отсутствия дальнейших контактов с возбудителем. При этом эпизоде происходит сенсибилизация организма и развитие гиперчувствительности к антигенам личинок шистосом.
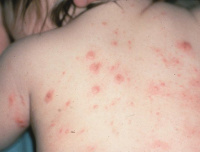
Если имеет место вторичный контакт с церкариями, клиническая картина шистосоматидного дерматита становится более выраженной и тяжелой. После начальных проявлений (сильного кожного зуда, жжения и развития эритематозной сыпи) пятна не исчезают, на их месте на 1-2 день образуются папулы – иногда их развитие может задержаться, и они проявляются на 5-10 день. Нередко на пораженной области кожи возникает отек и сыпь, напоминающая крапивницу. Также при такой форме шистосоматидного дерматита возможно появление общих симптомов – сухого кашля, головных болей, повышения температуры тела. Проявления заболевания сохраняются на протяжении 2-3 недель, после чего наблюдается спонтанное выздоровление. Возможным осложнением шистосоматидного дерматита может быть вторичная бактериальная инфекция, занесенная самим больным при расчесывании пораженных участков кожи.
Диагностика и лечение шистосоматидного дерматита
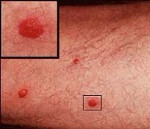
В диагностике шистосоматидного дерматита используют метод дерматологического осмотра, расспрос и изучение анамнеза больного, в спорных случаях может быть произведена биопсия кожи на пораженных участках и гистологическое исследование. При осмотре выявляют эритематозную сыпь в виде красных пятен диаметром 1-4 миллиметра, при более тяжелом течении заболевания могут определяться папулы размером 2-4 миллиметра. Больные шистосоматидным дерматитом жалуются на упорный кожный зуд, болезненность и жжение в области поражения. При расспросе выясняется, что первые симптомы заболевания проявились вскоре после купания в пресноводном водоеме. Гистологическая картина при шистосоматидном дерматите представлена признаками неспецифического воспаления (расширение артериол, отек, нейтрофильная инфильтрация) и лизисом клеток эпидермиса. Иногда под микроскопом можно обнаружить церкарии. Изредка на фоне развития церкариоза возникает шистосомоз мочевыделительных путей, кишечника или других органов, поэтому рекомендуется произвести анализ кала и мочи на яйца этих паразитов.
В дерматологии лечение шистосоматидного дерматита обычно неспецифическое, направлено на уменьшение активности аллергической и иммунологической реакции организма. Используют антигистаминные средства, в тяжелых случаях назначают препараты кальция и глюкокортикоиды. Наружно для уменьшения болезненности наносят анестетики (масляный раствор анестезина, лидокаин), для облегчения зуда и снижения воспалительных проявлений применяют цинковую мазь. В случае обнаружения шистосомоза назначают комплексную антигельминтную терапию.
Прогноз и профилактика шистосоматидного дерматита
Прогноз простого шистосоматидного дерматита, не осложненного шистосомозом, благоприятный – все проявления дерматологического заболевания бесследно исчезают через несколько часов (при первичном контакте) или дней. Некоторую опасность это состояние может представлять для маленьких детей, у которых еще плохо сформированы механизмы иммунной защиты. Поэтому в их отношении особенно важно придерживаться правил профилактики шистосоматидного дерматита – избегать купания в водоемах с обильной водной растительностью и в местах обитания водоплавающих птиц. После купания в любом пресном водоеме или контакте с водой из него необходимо сразу обтереться сухим полотенцем и заменить промокшую одежду. Также не следует контактировать с водой из озер или прудов при наличии около них указаний о запрете купания.
Шистосоматидный дерматит — лечение в Москве
Шистосомный дерматит, или дерматит купальщика, представляет собой кожное заболевание преимущественно уртикарного характера. Оно проявляется на теле в виде сыпи, причина появления которой — личинки-паразиты (церкарии). Они проникают под кожу человека, могут заражать животных и птиц.
Как развивается заболевание
Церкариоз как болезнь начали фиксировать в 30-х годах прошлого столетия в США. Позже случаи подселения церкариев к человеку стали учащаться, так как вода в водоемах стала содержать больше фосфора, азота, наблюдалось повышение температуры. Чтобы церкарии вышли из улиток, температура воды должна быть около 17—25ºC.
Болезнь возникает в случае заражения церкариями (личинки взрослых гельминтов), обитающими в грязных водоемах.
Они часто подселяются к водоплавающим птицам, млекопитающим. В кожу человека проникают реже, так как не могут долго жить в человеческом теле и погибают в течение нескольких дней. Болезнь в России встречается в единичных случаях, чаще наблюдается в Азии, Африке, Франции, Нидерландах. Заражение происходит во время купания или нахождения в грязных водоемах (пресных, соленых). Паразиты попадают туда с экскрементами птиц, млекопитающих.
При подселении на кожный покров человека личинки при помощи кусательного аппарата оперативно проникают внутрь. Их движение облегчается из-за лизирующего действия специального вещества, которое они выделяют.
Клиническая картина заболевания зависит от иммунитета и частоты заражения. Когда церкарии проникают в кожу, человек ощущает боль, потом появляется сильный зуд. Далее на поверхности становятся заметны эритематозные пятна, которые иногда превращаются в волдыри. При более тяжелой форме заражения на них появляются небольшие образования с прозрачной жидкостью. Если ситуация осложнена пиококковой инфекцией, они перерастают в пустулы.
Продолжительность острого воспалительного периода — около пяти дней, потом заболевание сходит на нет. Вспышки приходятся на летние месяцы.
Шистосомный церкариоз — не заразная и не опасная болезнь, которая быстро проходит. Это обусловлено невозможностью личинки долго жить в человеческом организме. Однако не нужно путать шистосомный церкариоз с сыпью, которая появляется вследствие заражения личинками трематод. У этой разновидности человек — конечный природный хозяин. Поэтому паразиты не гибнут, а продолжают развиваться, вызывая шистосомоз. У этого заболевания другая клиническая картина.
Симптоматика
Первичное инфицирование может проходить практически без симптомов. Легкие признаки довольно просто перепутать с укусами насекомых. Личинки-паразиты, вызывающие аквагенный дерматит, встречаются практически во всем мире.
Церкариоз поражает открытые участки кожи. Симптомы шистосоматидного поражения:
- ощущение жжения, покалывания, кожный зуд;
- небольшие волдыри;
- высыпания и покраснение кожи.
Признаки заболевания могут быть ярко выражены несколько дней. Потом симптоматика будет слабеть, так как личинки церкарии не живут долго в человеческом теле. В редких случаях наблюдают следующие признаки:
- кашель;
- головокружение;
- расстройство сна;
- повышенная температура.
Ощущение дискомфорта длится порядка 10—18 суток, пятна на коже могут сходить дольше — до трех недель.
При повторном заражении личинками иммунитет не срабатывает. Симптомы ярко выражены: большие красные зудящие пятна, везикулы. Красноватые прыщики появляются в течение 12 часов, они могут вырасти в небольшие волдыри. Если пораженную часть кожи случайно поцарапать или повредить, это может привести к повторному заражению.
При появлении заболевания нужно быть осторожным, избегать контакта с загрязненной водой, так как есть вероятность возникновения более опасных симптомов.
Последствия довольно неприятны: серьезная аллергия, инфекции, травмирование кожи. У детей заболевание протекает тяжелее, чем у взрослых, и риск заражения у них больше, так как личинки обитают на мелководье. Церкарии могут попасть в кровеносную и дыхательную системы, что приводит к осложнениям. Поэтому при появлении тревожных признаков следует применить весь арсенал средств для снятия зуда и облегчить симптомы, так как маленькие дети могут расчесывать пораженные участки, что приводит к риску повторного заражения.
На фото можно рассмотреть проявления заболевания, на нем хорошо видны покраснения на коже.
Церкариальный дерматит сложно поддается диагностике, поскольку сыпь походит на другие кожные патологии (аллергия, ядовитый плющ). Пока не разработано методов для точной диагностики заболевания.
Лечение
Как правило, церкариоз не требует немедленного медикаментозного воздействия, его можно не лечить. Болезнь проходит сама по прошествии нескольких дней. Снять симптомы можно разными способами:
- Обработать кожные покровы салициловым спиртом, чтобы облегчить аллергический зуд.
- Смазать поврежденную кожу бальзамом Звездочка.
- Применять крем с кортикостероидами (Гидрокортизоновая мазь, Лоринден, Синафлан).
- Эффективны средства, содержащие димедрол, ментол (Бороментол, аптечная мазь с Димедролом).
- Делать холодные компрессы. Нужно намочить бинт в прохладной воде и приложить к пораженному месту.
- Размешать пищевую соду с водой, довести до пастообразного состояния и накладывать смесь на зараженную кожу.
- Принимать ванну с английской солью (2 стакана на ванну) или овсяной мукой (вода должна быть молочного цвета).
- Для лечения церкариоза также применяются антигистаминные препараты (Фенистил, Фенкарол).
- Использовать лосьон, который снимает зуд (Каламин).

Главное — не повредить пораженные участки кожи, чтобы не вызвать повторную инфекцию. Чтобы предотвратить самозаражение, следует на ночь надевать перчатки, при нестерпимом зуде принять Супрастин.
Профилактика
Чтобы сократить вероятность заражения шистосомным дерматитом, нужно следовать таким правилам:
- с особым вниманием выбирать водоемы для купания;
- отказаться от купания в местах, где были замечены случаи возникновения болезни или плавает органический, бытовой мусор;
- избегать болотистых водоемов с густой растительностью, где есть множество улиток, где плавают птицы;
- не находится долго на мелководье;
- после купания рекомендуется вытереть тело сухим полотенцем, переодеться в сухую одежду или принять душ;
- использовать защитные средства и аквакостюмы.
Если симптомы долгое время не проходят или усиливаются, нужно обратиться к врачу.
Шистосоматидный дерматит (церкариоз, зуд купальщиков, водяной зуд, церкарийный дерматит) — паразитарное заболевание, характеризующееся изменениями кожи, вызванными личинками (церкариями) некото- рых видов трематод.
Этиология.Возбудители шистосоматидного дерматита — личинки (церкарии) шистосом семействаSchistosomatidae, паразитирующие во взрослом состоянии в кровеносной системе водоплавающих птиц (уток, чаек, лебедей и др.). Человек не является для них специфическим хозяином. Иногда дерматит может быть вызван церкариями шистосоматид млекопитающих животных (грызунов и др.). В настоящее время насчитывается более 20 видов шистосом, церкарии которых способны проникать через кожу человека.
Эпидемиология.Проникновение церкариев через кожные покровы человека возможно лишь в тех водоемах, в которых содержатся промежуточные хозяева таких шистосом — легочные моллюски. Большинство церкариев гибнет в коже, вызывая воспалительные реакции. Чаще всего шистосоматидные дерматиты вызываются церкариями Tr. ocellata и Tr. stagnicolae.
Яйца трихобильгарций попадают в воду с испражнениями хозяев, из них вылупляются мирацидии, проникающие в моллюсков родов Lymnaea, Planorbis и других, где происходят партеногенетическое раз- множение и развитие личинок до стадии церкария. Церкарии выходят из моллюсков и внедряются через кожные покровы в организм уток и дру-
гих водоплавающих птиц, где продолжается их развитие. Через 2 недели в кровеносной системе хозяев паразиты достигают половой зрелости.
Патогенез.Причиной заражения человека является способность церкарий шистосоматид активно проникать через кожные покровы. Церкарии вызывают механические (часто множественные) поражения кожных покровов и оказывают токсическое и сенсибилизирующее воздействия на организм человека, способствуют заносу вторичной инфекции. Особенно тяжело церкариозы протекают у детей.
В местах внедрения церкариев в кожу человека развиваются отеки с лизисом клеток эпидермиса. По мере миграции церкариев в кориуме возникают инфильтраты из лейкоцитов и лимфоцитов. В результате развившейся иммунологической реакции шистосоматиды в коже человека погибают, и дальнейшее их развитие прекращается.
Клиническая картина.Через 10-15 минут после проникновения в кожу церкариев появляется кожный зуд, а через час после купания на коже возникает пятнистая сыпь, исчезающая через 6-10 часов. У высокочувствительных лиц может возникнуть местная и общая крапивница, аллергический отек и сильный зуд кожи.
При повторном заражении явления дерматита выражены более остро: на коже образуются эритемы и красные папулы, сопровождающиеся сильным кожным зудом. В центре некоторых папул появляются кровоизлияния. Папулы появляются на 2-12-й день после заражения и сохраняются до 2-х недель. Изредка возникают отек кожи и волдыри. Заболевание заканчивается спонтанным выздоровлением. На месте папул в течение нескольких недель сохраняется пигментация.
Дифференциальная диагностика.Основана на появлении характерных изменений кожи при контакте с водой водоемов, где обитают моллюски и утки (купание, рыбная ловля, ирригационные работы и т.д.). Церкариозы дифференцируются с реакциями на укусы насекомых и другими дерматитами.
Осложнения.Прогноз благоприятный.
Лечение.Проводится симптоматическая терапия путем назначения десенсибилизирующих (димедрол внутрь по 0,05 г 2-3 раза в день) и местных анестезирующих средств (5-20% масляный раствор бензокаина или анестезина). Применяются также цинковая мазь и крахмальные ванночки. В тяжелых случаях показано применение глюкокортикоидов. При развитии шистосомоза лечение проводится антигельминтиками.
Профилактика.В целях личной профилактики церкариозов при кон- тактах с водой водоемов (при купании, стирке белья, играх в воде, рыбной ловле и т.д.) следует:
• избегать заросших водной растительностью мелководных участков водоемов (или их зон), где обитают утки (более безопасны прибрежные зоны, лишенные водной растительности);
• при необходимости длительного пребывания в воде применять защитную одежду и обувь (сапоги, брюки, рубашку), предохраняющие от нападения церкарий шистосоматид;
• после контакта с водой в «подозрительной» зоне водоема тщательно вытереть кожу жестким полотенцем или сухой тканью и быстро сменить промокшую одежду.
Общественная профилактика церкариозов включает:
• оснащение внутренних городских водоемов, где имеется риск заражения людей церкариями, указателями, запрещающими купание и игры в воде;
• регулирование (снижение) численности кряквы в городских водоемах, используемых в рекреационных целях;
• регулярную очистку водоемов (или наиболее посещаемых населением участков водоемов) от водной растительности.
Парагонимоз
Парагонимоз — биогельминтоз, проявляющийся преимущественно поражением органов дыхания. Характеризуется длительным рецидивирующим течением.
Этиология.Возбудитель — легочный сосальщик Paragonimus westermanii и некоторые другие виды семействаParagonimidae.
P. westermanii — толстая, широкоовальная трематода, красновато- коричневого цвета, по форме напоминающая кофейное зерно. Размеры тела легочной двуустки — 7,5-12 х 4-6 мм при толщине 3,5-5 мм. Кутикула покрыта шипиками; ротовая и брюшная присоски почти одинакового размера. Кишечные ветви извитые и тянутся до конца тела. Два дольчатых семенника находятся в задней трети тела. Дольчатый яичник и петли небольшой матки расположены рядом впереди от семенников. Половые отверстия находятся у заднего края брюшной присоски. Сильно развитые желточники распространены по всему телу от уровня глотки до заднего конца тела сосальщика.
Яйца овальные, золотисто-коричневого цвета, размером 61-81 χ 48- 54 мкм, с толстой оболочкой, крышечкой и небольшим утолщением на противоположном конце. Яйца выделяются незрелыми (рис. 4.14).
Эпидемиология.Источник инвазии — свиньи, собаки, кошки, дикие плотоядные и человек, инвазированные парагонимусом. Пути передачи — пищевой, водный. Факторы передачи — термически необработанное мясо крабов и раков.
При оптимальной температуре (27 ?С) развитие яиц в воде заканчивается через 3 недели. Однако мирацидии могут выходить из них и через несколько месяцев, чему способствует колебание температуры воды. Промежуточными хозяевами являются пресноводные брюхоногие моллюски Melania libertina, M. externa, M. amurensis (Дальний Восток), Ampullara luteosota (Южная Америка) и другие, у которых последовательно развиваются стадии спороцист, редий и церкариев. Церкарии активно проникают в дополнительных хозяев через участки с тонким хитиновым покровом — пресноводных крабов родов Potamon, Eriocheir, Parathelphusa,раков родов Cambaroides, Procambarus и др. (рис. 4.15).
Рис. 4.14.Легочный сосальщик P.westermani и яйцо
Рис. 4.15.Цикл развития P.westermani
В ракообразных церкарии инцистируются в мышцах и во внутренних органах, где превращаются в метацеркарии, которые становятся инвазионными через 1,5 месяца. В организме одного ракообразного может содержаться несколько сотен метацеркариев. Окончательными хозяевами служат свиньи, собаки, кошки, дикие плотоядные, грызуны (крысы, ондатры) и человек, которые заражаются при поедании крабов и раков в сыром или полусыром виде. Заражение может произойти и через воду, так как при гибели зараженных ракообразных метацеркарии сохраняют жизнеспособность в воде до 25 суток. В двенадцатиперстной кишке окончательных хозяев личинки освобождаются из оболочек, проникают через кишечную стенку в брюшную полость, пробуравливают диафрагму, оба листка плевры и внедряются в легкие. Здесь вокруг паразита формируются фиброзные кисты размером с лесной орех, локализующиеся вблизи корней легких и по периферии легочной ткани. В кисте у человека обычно находится один паразит, реже два. Паразиты достигают половой зрелости и начинают откладывать яйца через 5-6 недель после заражения. Продолжительность жизни паразитов в легких превышает 5 лет.
Парагонимоз распространен преимущественно в странах ЮгоВосточной Азии (Китай, Тайвань, Индокитайский полуостров, Индонезия, Филиппины), а также в Южной Америке (Перу, Эквадор, Колумбия, Венесуэла). В России кроме завозных случаев известны ограниченные очаги парагонимоза в Приморском крае и в Приамурье. В этом регионе заражению способствует употребление в пищу местного блюда — «пьяных крабов», которое готовится из живых крабов или раков, посыпанных солью и залитых красным вином.
Патогенез.В патогенезе парагонимоза ведущую роль играют токсико- аллергические реакции и механическое воздействие гельминтов и их яиц на ткани. Во время миграции личинок паразитов в легкие через диафрагму и другие органы (печень, поджелудочную железу, почки) в них отмечаются кровоизлияния, а иногда и некрозы. В легких (особенно в нижних долях) помимо кровоизлияний образуются эозинофильные инфильтраты и скопления экссудата. Позднее вокруг паразитов формируются фиброзные кисты размером от 0,1 до 10 см. Они заполнены массой серо-белого, шоколадного или темно-красного цвета, содержат слизь, эозинофилы и другие лейкоциты, кристаллы Шарко-Лейдена, а также одного или нескольких паразитов. Кисты часто сообщаются с разветвлениями бронхов. После гибели паразита или выхода его из кисты полость ее зарубцовывается. При нарушении стенки кисты паразиты или их яйца иногда заносятся в головной мозг, мезентериальные лимфатические узлы, предстательную железу, печень, кожу и другие органы и ткани.
Клиническая картина.Инкубационный период длится 2-3 недели, при массивной инвазии может сокращаться до нескольких дней.
В остром периоде болезни развиваются признаки тяжелого энтерита, гепатита и доброкачественного асептического перитонита, сопровождающиеся симптомами «острого живота». Затем возникают лихорадка, боли в груди, одышка, кашель с гнойной мокротой, имеющей иногда примесь крови. При физикальном и рентгенологическом исследованиях выявляются экссудативные инфильтраты, а иногда и признаки экссудативного плеврита.
Через 2-3 месяца болезнь переходит в хроническую стадию, характеризующуюся периодами ремиссий и обострений, во время которых температура повышается до 38-40 ?С, усиливаются боли в груди, головные боли, появляются одышка, кашель с выделением ржавой мокроты, в которой содержатся яйца гельминта. Нередко отмечается кровохарканье. При рентгенологическом исследовании легких определяются слабо выраженные округлые тени диаметром от 5 до 40 мм с отходящими от них радиальными линейными затемнениями. По мере формирования фиброзных кист внутри теней просматриваются светлые вакуоли с четкими и гладкими очертаниями величиной 2-4 мм.
Через 2-4 года клинические проявления болезни постепенно исчезают. После исчезновения симптомов болезни при рентгенологическом исследовании в легких обнаруживаются небольшие изолированные очаги фиброза и единичные или множественные очаги кальцификации диаметром 2-5 мм.
При интенсивной инвазии и многолетнем течении болезни может развиться пневмосклероз и синдром «легочного сердца».
Попадание парагонимусов в ЦНС вызывает развитие симптомов менингита, повышается внутричерепное давление. Возможно развитие атрофии зрительного нерва, парезов, параличей, нарушений чувстви- тельности, эпилепсии. На рентгенограммах головного мозга у таких больных выявляются кальцинированные округлые образования, содержащие погибших гельминтов.
Дифференциальная диагностика. Дифференциальный диагноз проводится с пневмонией, туберкулезом и эхинококкозом легких, а также опухолями. При парагонимозе мозга заболевание дифференцируют с опухолью мозга и менингоэнцефалитом. На паразитарную природу болезни указывает сочетание неврологической симптоматики с характерными изменениями в легких и наличием яиц в мокроте.
Лабораторная диагностика.Диагноз парагонимоза устанавливается на основании эпиданамнеза, клинических данных и результатов лучевых методов исследований (рентгенография, КТ, МРТ), а также при обна-
ружении яиц паразитов в мокроте или испражнениях, куда они попадают при заглатывании мокроты. В ранний период, когда яйца молодыми паразитами еще не выделяются, для диагностики можно использовать ИФА. Однако в России соответствующие коммерческие тест-системы отсутствуют. Можно использовать также внутрикожную аллергическую пробу с антигенами из парагонимусов.
Лечение.Специфическое лечение следует проводить после купиро- вания аллергических проявлений. Препаратом выбора является празиквантель (азинокс), который назначается взрослым в суточной дозе 75 мг/кг в 3 приема в течение одного-двух дней. При поражении ЦНС специфическую терапию следует проводить только в стационаре в связи с возможным развитием отека мозга и повышением внутричерепного давления. Пациентам назначают мочегонные и противосудорожные средства. Единичные кисты удаляют хирургическим способом.
Эффективен также триклабендазол, назначаемый в тех же дозировках, как и при фасциолезе.
С целью контроля эффективности специфического лечения через 2-3 месяца после окончания терапии проводится трехкратное (с интервалом в 7 дней) контрольное исследование мокроты.
Осложнения.При своевременном лечении неосложненных случаев прогноз благоприятный. В случае парагонимоза мозга с множественными кистами прогноз крайне неблагоприятный.
Профилактика.В очагах парагонимоза ракообразных можно есть только после кулинарной обработки, обеспечивающей гибель парагонимусов. В связи с тем что в воде могут содержаться частицы погибших крабов и раков, инвазированных метацеркариями, при купании в открытых пресноводных водоемах следует остерегаться случайного заглатывания воды. Для питья следует использовать только кипяченую или профильтрованную воду. Необходимо обеспечивать охрану водоемов от фекальных загрязнений.


